| J Korean Neurol Assoc > Volume 41(3); 2023 > Article |
|
고혈압과 고지혈증을 진단받고 약물 투약 중인 68세 여자가 2개월 전부터 서서히 진행하는 양하지 근력, 감각 저하 및 대소변장애로 병원을 방문하였다. 신경계진찰에서 양측 하지의 근위부와 원위부 모두 Medical Research Council (MRC) 척도 3점에 해당하였다. 감각 검사에서 양측 하지 전반의 표재감각 및 심부감각이 모두 저하되었고, 무릎과 발목의 깊은힘줄반사는 항진되었다.
척수 자기공명영상 검사 결과 흉추부 5번부터 요추부 1번 범위의 척수에 T2 강조영상에서 신호증강 및 팽창부종이 관찰되었고, 해당 영역에 조영증강이 동반되었다(Fig. 1). 뇌척수액 검사에서 백혈구, 단백질 수치는 정상이었고, 올리고클론띠(oligoclonal band) 검사는 음성이었다. 머리 자기공명영상 검사 및 혈청 아쿠아포린-4 (aquaporin-4, AQP4), 말이집희소돌기아교세포당단백질(myelin oligodendrocyte glycoprotein, MOG) 항체 검사에서도 특별한 이상은 보이지 않았다. 횡단척수염 진단 아래 고용량 스테로이드 정맥 주사를(1 g/day) 5일간 투여하였다. 주사 치료 직후 양측 하지 전반에서 MRC 척도 2점으로 근력이 악화되어 자기공명영상 추적 검사를 하였으나 척수의 부종 및 신호증강은 다소 완화된 양상이 보였다.
이후 MRC 척도 3점까지 회복되는 추세를 보이다가 재활 치료를 유지하던 1달 뒤 갑작스럽게 양하지 근력이 MRC 척도 2점으로 악화되어 자기공명영상 검사를 추적하였다. T2 강조영상에서 흉추부 5번부터 요추부 1번까지 척수의 팽창부종 및 고강도신호가 악화된 소견이 보였다. 이에 대해 고용량 스테로이드 정맥 주사(1 g/day)를 추가로 5일간 시행 후 경구 스테로이드로 전환하였고, 아자싸이오프린(azathioprine)을 함께 복용하기 시작하였다.
환자는 아스트라제네카백신 2차 접종 이후 2개월 동안 서서히 진행하는 보행 및 대소변장애로 병원을 방문하여 머리 자기공명영상, 혈청 AQP4/MOG 항체 및 뇌척수액 검사를 시행했으나 특별한 이상 소견이 없었으며 척추 자기공명영상 검사에서 척추분절 3개 이상에서 척수부종 및 T2 강조영상에서 고강도신호가 관찰되어 횡단척수염을 진단받고 치료하였다. 두 차례 고용량 스테로이드 정맥 주사를 포함한 면역 치료에도 불구하고 뚜렷한 신경계증상의 호전 없이 걷다 보면 힘이 더 없고 양쪽에서 부축을 받고 화장실에서 간신히 일어날 수 있을 정도로 증상 악화를 호소하였다.
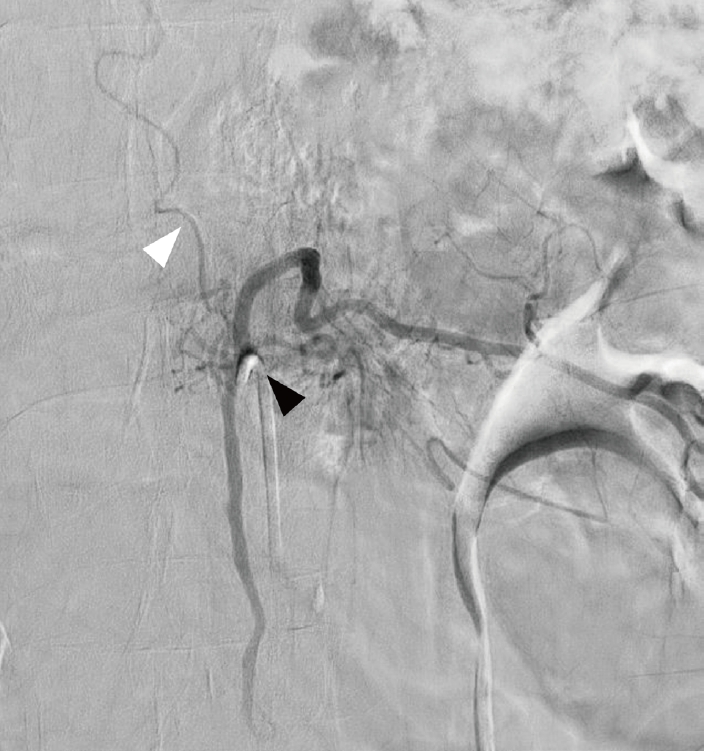
척수 경막동정맥샛길은 자발적으로 폐쇄되는 경우가 드물며, 치료하지 않으면 증상이 진행되어 신경학적 결손을 유발할 수 있어 혈관조영술로 색전술을 시행하거나 수술을 통해 직접적으로 동정맥샛길 부위를 결찰 또는 절제하는 방법을 사용하여 치료한다[3]. 본 증례의 경우에도 혈관조영술에서 요추부 1번 부위로 척수 경막동정맥샛길이 확인되어 해당 부위를 결찰하였고, 이후 양측 하지의 근위부 및 원위부 MRC 척도가 4점으로 호전되었다.
척수 경막동정맥샛길은 신경뿌리동맥과 수질정맥 사이의 비정상적인 혈관 연결로 단락이 형성되는 척수동정맥기형의 일종이다. 척수 경막동정맥샛길은 정상 정맥의 혈류를 방해하여 신경마비를 일으키는 울혈척수병이다[2]. 전체 척수 혈관 기형 중에서는 60-80%로 큰 비중으로 차지하나 연간 발병률은 백만 명당 약 5-10건으로 낮고 비특이적인 임상 증상을 보인다[2,4,5]. 또한, 자기공명영상에서 유출 정맥 확장이 보이기도 하나 정상으로 나타나는 경우도 있으며, T2 강조영상에서 척수 내 신호증강과 팽창부종만 관찰될 경우 횡단척수염, 척추종양 등과 감별이 어려워 진단이 어려운 편에 속한다(Table 1) [1,6,7]. 2018년 한 연구에서는 척수 자기공명영상에서 조영증강되는 긴 척수분절 내에서 하나 이상의 조영증강되지 않는 구간이 있을 경우 missing piece sign이라 지칭하였고, 이를 다른 척수 병증과 구분되는 척수 경막동정맥샛길의 영상학적 특징으로 소개하였다[8].
본 증례의 경우 첫 증상 발생 시에 재발 횡단척수염으로 생각되어 면역 치료를 시행하였으나 임상적으로 뚜렷한 호전이 없고 걸을 때 하지 근쇠약이 심해지며 척추 자기공명영상 추적 검사에서 다발성으로 관상의 신호 소실을 보여 척수 경막동정맥샛길을 진단할 수 있었다. Missing piece sign은 관찰되지 않았다.
척수 경막동정맥샛길은 임상적으로 발병 연령이 40세 이후로 서서히 하지의 근력이 약화되고 감각 이상, 대소변장애 등이 진행되는 증상을 보인다. 따라서 활동 시에 신경계증상이 악화되고 코티코스테로이드를 사용했을 때 큰 효과가 없는 경우 척수 경막동정맥샛길을 의심해 볼 필요가 있다[1,9]. 혈관의 병소는 척추의 흉추부 이하의 부위에서 주로 발생하며 경부에서는 발생이 드문 편이다[10]. 척추 자기공명영상에서 척수 경막동정맥샛길의 이행 기간과 치료 시기가 중요한 예후 인자이기 때문에 정확한 병력 청취와 검사를 통해 조기 진단 및 적절한 치료가 이루어지는 것이 중요하다[11]. 특징적인 영상학적 소견이 관찰되지 않는 경우도 있지만, 임상적으로 척수 경막동정맥샛길이 의심된다면, 척수 내 다발성 관상의 신호소실 및 enhanced dilated vessel 등의 유무, missing piece sign 등의 특징적 영상 소견이 있는지를 주의 깊게 살펴야 하며, 필요시 추적 검사를 시행하는 것이 필요하다.
REFERENCES
1. Jeng Y, Chen DY, Hsu HL, Huang YL, Chen CJ, Tseng YC. Spinal dural arteriovenous fistula: imaging features and its mimics. Korean J Radiol 2015;16:1119-1131.



2. Marcus J, Schwarz J, Singh IP, Sigounas D, Knopman J, Gobin YP, et al. Spinal dural arteriovenous fistulas: a review. Curr Atheroscler Rep 2013;15:335.


3. Park SB, Han MH, Jahng TA, Kwon BJ, Chung CK. Spinal dural arteriovenous fistulas: clinical experience with endovascular treatment as a primary therapeutic modality. J Korean Neurosurg Soc 2008;44:364-369.



4. Lizana J, Aliaga N, Marani W, Escribano A, Montemurro N. Spinal vascular shunts: single-center series and review of the literature of their classification. Neurol Int 2022;14:581-599.



5. Rodriguez J, Nagornaya N, Margolesky J, Saigal G. Unmasking of a spinal dural AV fistula on MRI following steroid administration. Egypt J Radiol Nucl Med 2022;53:184.

6. El Mekabaty A, Pardo CA, Gailloud P. The yield of initial conventional MRI in 115 cases of angiographically confirmed spinal vascular malformations. J Neurol 2017;264:733-739.


7. Whittam D, Huda S, Gibbons E, Pullicino R, Solomon T, Chandran A, et al. A case series of intracranial dural arteriovenous fistulae mimicking cervical myelitis: a diagnosis not to be missed. J Neurol 2021;268:4680-4686.



8. Zalewski NL, Rabinstein AA, Brinjikji W, Kaufmann TJ, Nasr D, Ruff MW, et al. Unique gadolinium enhancement pattern in spinal dural arteriovenous fistulas. JAMA Neurol 2018;75:1542-1545.



9. Alhendawy I, Homapour B, Chandra RV, Drnda A. Acute paraplegia in patient with spinal dural arteriovenous fistula after lumbar puncture and steroid administration: a case report. Int J Surg Case Rep 2021;81:105797.



Figure 1.
Spine MR imaging at initial onset. (A) Sagittal T1-weighted MR image with gadolinium enhancement and (B) sagittal T2-weighted MR image show diffuse spinal cord swelling and high signal intensity with contrast enhancement in lower thoracic and lumbar spinal cord. MR; magnetic resonance.

Figure 2.
Spinal dural arteriovenous fistula on MR imaging. (A) Sagittal T1-weighted MR image with gadolinium enhancement shows tortuous and dilated perimedullary venous plexus (white arrowheads). (B) Sagittal T2-weighted MR image demonstrates spinal cord hyperintensity and serpentine signal voids (black arrowheads) around spinal cord surface at T-L spines. MR; magnetic resonance.
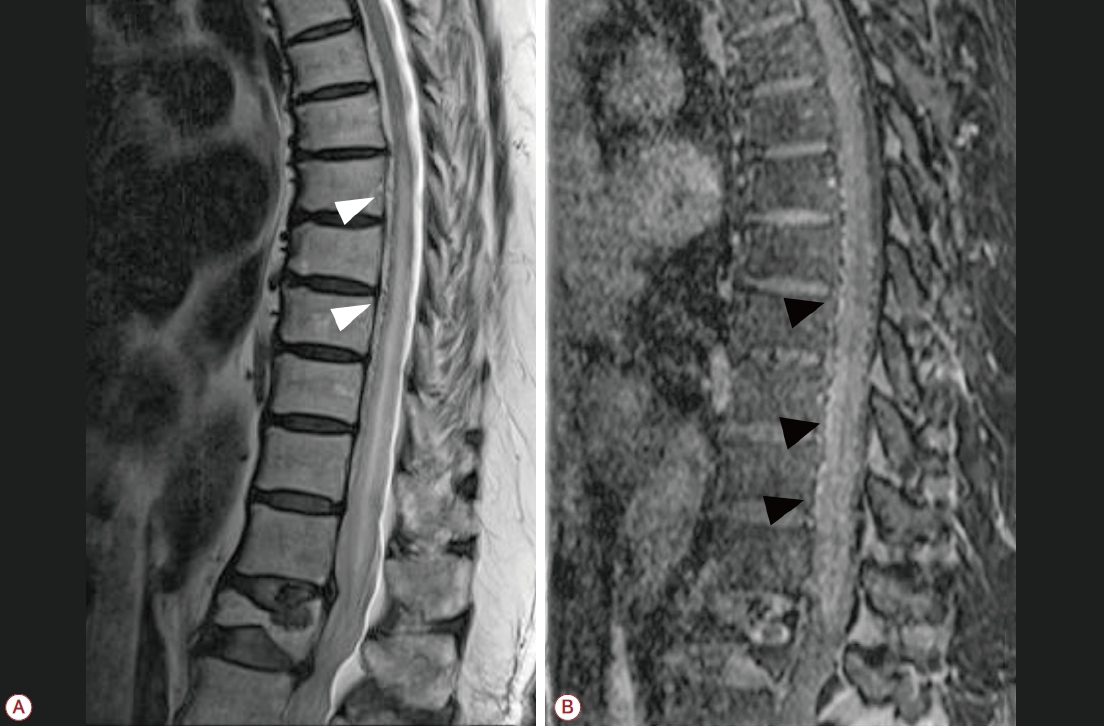
Table 1.
Longitudinally extensive spinal cord lesion differential diagnosis
- TOOLS
-
METRICS

-
- 0 Crossref
- 0 Scopus
- 165 View
- 18 Download
- Related articles
-
Clinical Reasoning: A 62-year-old Woman Presenting with Ptosis and Diplopia2023 February;41(1)
A 24-Year-Old Woman Presenting with Decreased Visual Acuity and Pain on Left Eye2022 August;40(3)
Clinical Reasoning: Two Patients Presenting with Neuropathic Pain in Lower limbs2022 August;40(3)



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print