| J Korean Neurol Assoc > Volume 39(4); 2021 > Article |
|
Abstract
Acute autonomic and sensory neuropathy (AASN) is very rare immune mediated neuropathy characterized by prominent dysautonomia and sensory involvement without motor weakness. Most of AASN patients have a rapid onset reaching its worst within four weeks like Guillain-Barré syndrome. The treatment response is variable. Recently, we experienced a patient diagnosed as AASN with progressive autonomic and sensory symptoms more than 1 year, and showed good response in immunotherapy.
자가면역자율신경병증(autoimmune autonomic neuropathy, AAN)은 자가면역기전에 의해 교감신경과 부교감신경의 광범위한 자율신경기능장애가 일어나는 병으로 신생물딸림증후군, 길랭-바레증후군, 쇼그렌증후군 등 다양한 원인에 의해 발생한다. AAN 중에서 신경절아세틸콜린수용체(ganglionic acetylcholine receptor, gAChR)에 대한 항체가 발견되는 경우 자가면역자율신경절병(autoimmune autonomic ganglionopathy, AAG)이라고 부르며 급성 또는 아급성으로 발생하고 건조증후군(sicca syndrome)을 포함한 광범위한 자율신경기능장애가 흔히 동반되지만 주관적인 저림을 제외한 감각이상은 나타나지 않는다. 자율신경기능장애와 감각신경장애가 함께 나타나는 경우는 급성자율감각신경병증(acute autonomic and sensory neuropathy, AASN)으로 매우 드물게 보고되고 있으며 항-gAChR항체가 발견되지 않고 주로 급성 경과를 보이는 것으로 알려져 있다[1,2]. 저자들은 1년 전부터 계단식 악화를 보인 심한 감각실조와 자율신경기능장애가 고용량스테로이드와 면역글로불린정맥주사 치료 후 호전된 58세 남자 환자를 경험하여 이를 보고한다.
58세 남자가 1년 전부터 악화되는 보행장애로 왔다. 일 년 전부터 양쪽 발바닥의 감각이상으로 균형을 잡지 못해 지팡이보행을 하였고, 세 달 전부터 배뇨장애와 변비가 발생하였다. 한 달 전부터 증상이 급격히 악화되어 손과 넓적다리까지 감각이상이 진행하여 보행이 불가능하였고 기립어지럼을 호소하였다. 스스로 배뇨를 하지 못하여 청결간헐도뇨를 통해 소변을 보기 시작하였고, 한 달에 두 번 관장으로 배변하였다. 입마름, 눈마름 및 땀분비장애는 호소하지 않았다. 7년 전 협심증을 진단받고 약물 치료 중으로 당뇨병 및 위절제의 과거력은 없었다. 10년 전까지는 20년 이상 1주일에 소주 4병을 마셨지만 서서히 마시는 양을 줄였고 2년 전부터는 완전히 금주하였다. 채식주의자는 아니었다.
신경계진찰에서 인지기능과 뇌신경기능은 정상이었다. 하지근력은 정상이었고 감각검사에서 양쪽 손목이하와 고샅(inguinal)부위 이하의 표재감각저하가 확인되었다. 진동감각은 양쪽 발목의 복사(malleolus)부위 이하에서 느끼지 못하였고 위치감각도 발목 관절 이하에서 소실되어 심한 감각실조에 의한 보행장애로 판단하였다. 깊은힘줄반사는 양쪽 무릎반사와 발목반사가 소실되어 있었고 바뱅스키징후와 발목간대는 관찰되지 않았다.
신경전도검사에서 오른쪽 정중신경과 척골신경의 감각신경활동 전위가 감소되었고 양쪽 뒤정강신경과 얕은종아리신경의 감각신경활동전위는 소실되었다. 체감각유발전위검사에서는 양쪽 뒤정강신경의 파형은 없었고 정중신경의 N10의 잠복기가 연장되어 있었다. 척수자기공명영상(magnetic resonance image, MRI)에서는 C1에서 C3에 걸친 척수뒤기둥에 국한된 병변이 T2강조영상에서 확인되었으나 조영증강은 되지 않았다(Fig. 1).
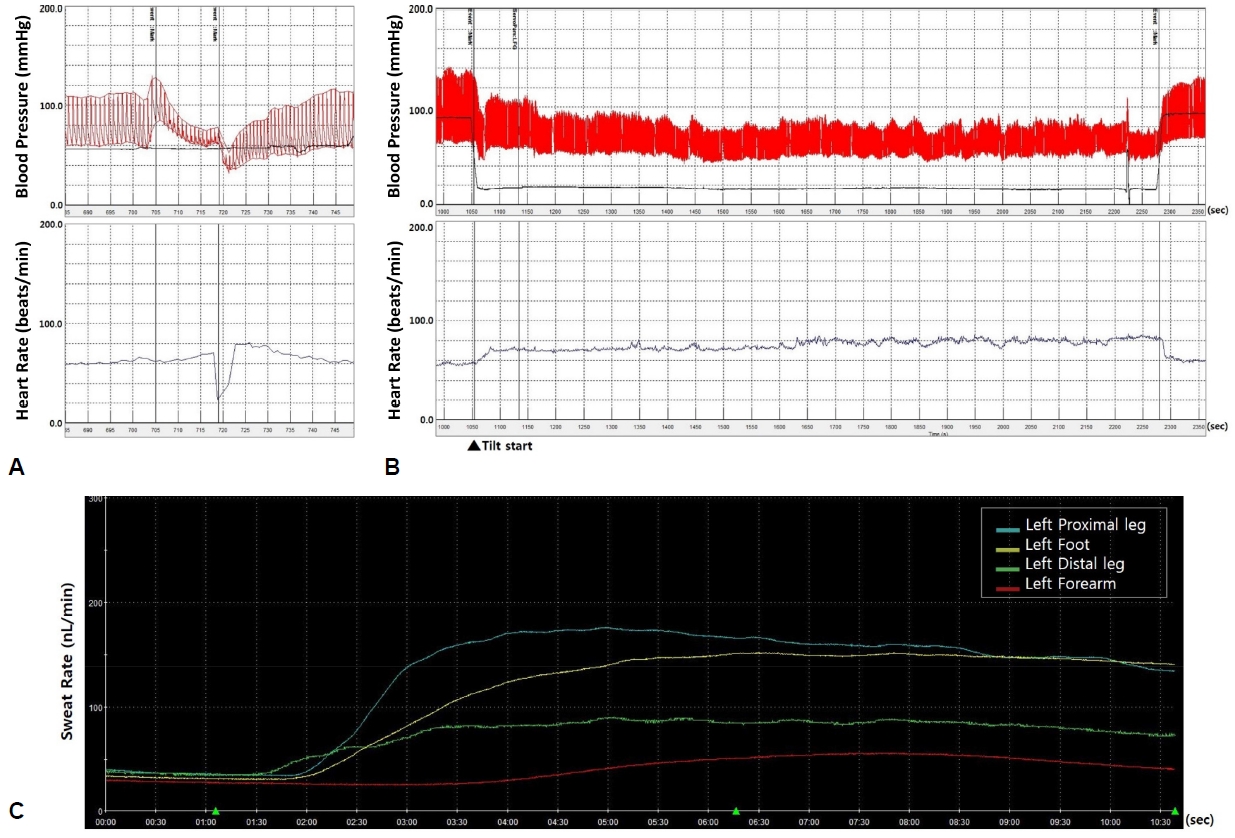
심한 자율신경기능장애를 보여 자율신경증상설문지(the composite autonomic symptom scale 31, COMPASS 31)를 작성하였고 총 29점(기립불내성 8점, 분비촉진 1점, 위장관 11점, 방광 9점)에 해당되었다. 자율신경기능검사를 시행하였고 심호흡심박동 반응(heart rate response to deep breath)은 3.3으로 감소되었고(참고치: 9 초과) 발살바수기에서 혈압의 변화는 후기 II상과 IV상이 모두 소실되었고 혈압회복시간은 25초로 증가되었다. 기립경사검사에서 기립 시 3분 이내에 수축기 혈압이 39 mmHg, 이완기 혈압이 16 mmHg 감소하여 기립저혈압이 확인되었고 정량땀분비축삭반사 검사(quantitative sudomotor axonal reflex test)는 아래팔에서만 땀분비량이 감소하였다(Fig. 2).
혈액검사에서 혈색소는 12.3 g/dL, 평균적혈구용적 99.04 fL (참고치: 80-98 fL) 및 평균적혈구색소량은 35.4 pg (참고치: 27-34 pg)으로 경미한 거대적혈모구빈혈(megaloblastic anemia)이 의심되었으나 말초혈액펴바른표본검사에서 정상 소견을 보였다. 혈중 비타민 B12 농도는 4,000 pg/mL (참고치: 197-771 pg/mL) 이상으로 증가되어 있었고 호모시스테인과 엽산은 각각 6.3 µmol/L (참고치: 5-15 µmol/L), 14.3 ng/mL (참고치: 2.1-19.8 ng/mL)로 정상이었다. 콩팥 및 간기능검사는 정상이었고 혈청단백전기영동(serum protein electrophoresis)에서도 이상 소견은 없었다. 항핵항체, 항중성구세포질항체, 항SSA/Ro 및 SSB/La항체를 포함한 자가항체검사, 신생물딸림증후군과 연관된 항체검사 및 항-GD1b를 포함한 항강글리오시드항체도 음성으로 확인되었다. 뇌척수액검사에서 압력은 14 cmH2O로 정상이었고 백혈구는 3/mm3, 단백질은 72.0 mg/dL로 알부민세포해리가 확인되었다. 가슴 및 복부의 전산화단층촬영에서는 만성간질환 및 경미한 비장비대 소견이 확인되었다.
AASN으로 판단하여 5일간 고용량스테로이드 치료(메틸프레드니솔론 1 g/day)를 시행한 뒤 5일 동안 경과 관찰하였고 기립경사검사에서 이전 검사와 비교 시 기립저혈압이 호전되었음을 확인하였다. 추적한 COMPASS 31은 21점(기립불내성 3점, 분비촉진 1점, 위장관 8점, 방광 9점)으로 호전을 보였으나 보행에는 차이가 없었다. 5일에 나누어 2 g/kg의 면역글로불린정맥 치료를 시행하였고 치료를 마친 2일 뒤부터 양쪽 발목관절의 위치감각이 회복되었고 청결간헐도뇨 없이 스스로 소변을 볼 수 있었다. 2달 뒤 추적 진료에서 보조기 없이 외출이 가능하였고 COMPASS 31은 15점(위장관 8점, 방광 7점)으로 호전되었다. 신경전도검사에서 정중신경과 척골신경의 감각신경전위가 정상으로 회복되었으나 뒤정강신경과 얕은종아리신경의 감각신경전위는 호전되지 않았고 엄지발가락관절의 위치감각과 진동감각도 여전히 소실되어 있었다.
AAN은 1969년도에 Young 등[3]이 순수한 자율신경기능장애가 발생하고 1년 뒤 회복된 49세 남자 환자를 보고하면서 처음 알려졌다. 위와 유사한 임상 경과를 보인 환자들 중 일부는 GBS와 같이 선행하는 감염 이후 발병하여 아급성으로 진행하였고 면역글로불린 치료에 좋은 반응을 보였다[4]. 1998년도에 Vernino 등[5]이 자율신경의 연접후세포체(post-synaptic cell body)에 위치한 gAChR에 대한 항체를 발견하면서 면역매개신경병으로서의 병리기전을 증명하였고, 많게는 약 50%의 환자에서 항체가 검출된다. 항-gAChR 항체가 양성인 전형적인 AAG 환자의 경우 여성이 많고(65% 이상) 증상이 가장 심해지기까지 4주 이내인 아급성 경과를 보이며 건조증후군(sicca syndrome)과 동공이상을 포함한 콜린성이상이 두드러지는 것으로 알려져 있다. 감각이상이 있더라도 경미하고 주로 통증으로 나타난다[2]. 본 증례의 환자는 항-gAChR에 대한 항체검사를 시행하지는 못하였지만 건조증후군의 증상이 없고 감각 실조를 동반한 심한 감각이상을 보여 전형적인 AAG와는 차이가 있다. 이와 같은 점은 AASN에서 보이는 특징으로 신경전도검사에서 보이는 감각신경이상 그리고 척수 MRI에서 확인된 척수뒤기 둥의 병변도 이를 뒷받침하는 소견으로 생각된다. 다만, 전형적인 AASN은 아급성 경과를 보이면서 호흡기능장애나 정신 증상과 같은 심각한 증상과 통증이 동반되지만, 증례의 환자는 1년 이상의 계단식 악화를 보였고 자율신경기능장애와 감각이상을 제외한 증상이 없이 비교적 경한 임상경과를 보였다[6]. AASN은 주로 면역글로불린정맥 치료, 혈장교환술 또는 고용량스테로이드로 치료하며 자율신경기능장애는 일부 호전을 보이지만 감각신경기능장애가 지속되어 2년 뒤에도 반 수 이상에서 수정Rankin척도(modified Rankin Scale, mRS)가 3점 이상으로 좋지 않은 예후를 보인다. 이에 반해 증례 환자는 입원 당시에는 mRS가 5점이었지만 치료 후 2개월째 mRS 2점까지 회복되어 전형적인 AASN에 비해 좋은 치료 반응을 보였다[6].
척수뒤기둥의 병변은 아급성연합변성(subacute combined degeneration, SCD)에서 보이는 전형적인 소견으로[7] 위 환자의 경우 알코올중독의 과거력이 있어 SCD에 AAG가 동반되었을 가능성에 대한 고려가 필요하다. 그러나 증상이 발생하기 2년 전부터 금주하였고 뇌척수액검사에서 보이는 알부민세포해리 소견, 면역 치료 후 자율신경기능장애 및 COMPASS 31 점수가 호전되었고 위치 감각과 감각실조의 호전 및 실제 신경전도검사에서 정중신경과 척골신경의 감각신경전위가 호전을 보인 점에서 AASN의 가능성이 높을 것으로 생각된다. 또한, 호모시스테인, 엽산의 농도가 정상이었고 말초혈액펴바른검사 소견에서도 이상을 보이지 않아 비타민 B12가 거짓으로 증가되지 않음을 확인하였다[8]. 다만, 메틸말론산, haptoccorin, 구리와 세룰로플라스민농도를 측정하지 못하여, 비타민 B12 결핍이나 구리결핍척수병을 완전히 배제하는 데 다소 제한이 있었다.
쇼그렌증후군도 척수뒤기둥 병변과 함께 감각실조를 보이는 대표적인 질환으로 반드시 감별이 필요하나 건조증후군에 해당되는 증상이 없었고 항체검사 결과도 음성이었다. 항Hu, 항CRMP5항체를 포함한 신생물딸림항체가 음성이고 가슴 및 복부의 전산화단층촬영에서도 악성 종양을 의심할 수 있는 이상이 없어 신생물딸림증후군을 배제할 수 있었다.
위 환자는 1년 이상 진행을 보인 감각실조와 심한 자율신경장애로 입원하여 뇌척수액검사의 알부민세포해리 소견과 면역 치료에 대한 반응을 통해 비전형적인 경과를 보이는 AASN으로 진단한 환자이다. 전형적인 AASN과 달리 1년 이상의 경과를 보이더라도 의심된다면 AASN을 하나의 감별진단으로 고려해야 하며 비교적 좋은 예후를 보일 수 있으므로 늦지 않게 면역 치료를 시행하는 것이 중요하다.
REFERENCES
1. Golden EP, Vernino S. Autoimmune autonomic neuropathies and ganglionopathies: epidemiology, pathophysiology, and therapeutic advances. Clin Auton Res 2019;29:277-288.


2. Klein CM, Vernino S, Lennon VA, Sandroni P, Fealey RD, Benrud-Larson L, et al. The spectrum of autoimmune autonomic neuropathies. Ann Neurol 2003;53:752-758.


3. Young RR, Asbury AK, Corbett JL, Adams RD. Pure pan-dysautonomia with recovery. Description and discussion of diagnostic criteria. Brain 1975;98:613-636.

4. Heafield MT, Gammage MD, Nightingale S, Williams AC. Idiopathic dysautonomia treated with intravenous gammaglobulin. Lancet 1996;347:28-29.


5. Vernino S, Adamski J, Kryzer TJ, Fealey RD, Lennon VA. Neuronal nicotinic ACh receptor antibody in subacute autonomic neuropathy and cancer-related syndromes. Neurology 1998;50:1806-1813.


6. Koike H, Atsuta N, Adachi H, Iijima M, Katsuno M, Yasuda T, et al. Clinicopathological features of acute autonomic and sensory neuropathy. Brain 2010;133:2881-2896.


Figure 1.
Spine magnetic resonance images. (A) Sagittal T2-weighted image shows cord signal change at dorsal aspect of C1-3 level (arrowheads). (B) Axial T2-weighted image at the level of C1/2 reveals symmetric bilateral high signal intensity within the dorsal column.
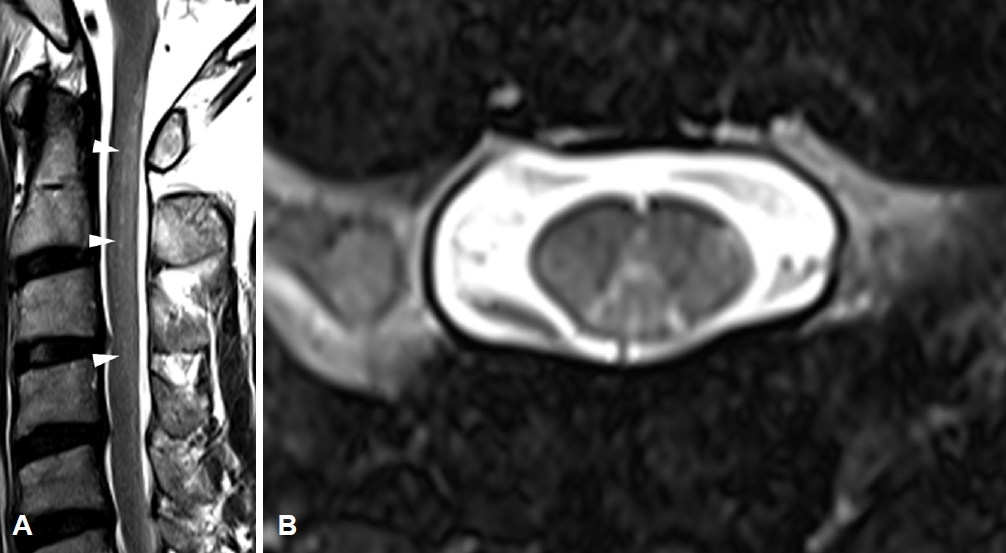
Figure 2.
Autonomic function tests. (A) On Valsalva maneuver, both late phase 2 and phase 4 overshoot were absent and blood pressure recovery time increased to 25 seconds. (B) During the tilt-table test, orthostatic hypotension was observed. (C) During quantitative sudomotor axonal reflex test, total sweat volume was decreased only on the forearm and the other sites were in normal range.
- TOOLS
-
METRICS

-
- 0 Crossref
- 0 Scopus
- 916 View
- 42 Download
- Related articles
-
Cardiomyopathy in Patients with Myasthenia Gravis Crisis2019 November;37(4)
Hypertensive Brainstem Encephalopathy in a Patient with Acute Lacunar Infarction2017 May;35(2)
Ocular Neuromyotonia in a Patient with Orbital Metastasis2011 ;29(1)



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print