The Etiologies of Altered Level of Consciousness in the Emergency Department: Before versus after Coronavirus Disease-19
- Dong Hwan Kim, MD, Jae Cheon Jeon, MD, In-Cheol Kim, MDa, Yaerim Kim, MDa, Yong Won Cho, MDb, Keun Tae Kim, MDb
мқ‘кёүмӢӨмқ„ л°©л¬ён•ң мқҳмӢқмһҘм• мқҳ мӣҗмқё: мҪ”лЎңлӮҳл°”мқҙлҹ¬мҠӨк°җм—јмҰқ-19 мқҙм „кіј мқҙнӣ„
- к№ҖлҸҷнҷҳ, м „мһ¬мІң, к№ҖмқёмІ a, к№ҖмҳҲлҰјa, мЎ°мҡ©мӣҗb, к№Җк·јнғңb
- Received March 22, 2021; В В В Revised April 27, 2021; В В В Accepted April 27, 2021;
- ABSTRACT
-
- Background
- Altered level of consciousness (ALC) is a challenging condition in the emergency department (ED). We evaluated the clinical characteristics, causes, and prognosis of adult patients presenting with ALC at an ED of a university hospital.
- Methods
- The medical records of patients with ALC who visited the ED of a university hospital from February 2019 to November 2020 were reviewed to compare before and after the outbreak of coronavirus disease-19 (COVID-19) in Daegu, South Korea. The cause of ALC, its classification, the patientsвҖҷ destinations, and prognosis were carefully decided and compared.
- Results
- A total of 1,851 patients with ALC in ED consisted of 1,068 before COVID-19 (BC; to February 17th, 2020) and 783 after COVID-19 (AC; from February 18th, 2020) were investigated. The all-time leading cause of ALC in ED was systemic infection (29.2% in BC, 25.0% in AC), followed by metabolic cause (21.0%) in BC and stroke (18.4%) in AC. Extra-cerebral etiologies of ALC were 1,206 (65.1%). The overall mortality of ALC in ED was 12.3%, consisting of 11.0% in BC and 14.2% in AC. During the daytime (07:00 to 18:59), patients in overall 1,179 patients (63.7%) with ALC visited ED, consisted of 665 (62.3%) in BC and 514 (65.5%) in AC.
- Conclusions
- This study demonstrated the extra-cerebral etiologies as the major causes of ALC in the ED. And there have been shifts in the etiology of ALC in ED.
- м„ң лЎ
- м„ң лЎ
мқҳмӢқмһҘм• лһҖ мғқлҰ¬м Ғ мЎёмқҢмқ„ м ңмҷён•ң мЈјмқҳл ҘмқҙлӮҳ к°Ғм„ұ мҲҳмӨҖмқҳ ліҖнҷ”лӮҳ м•…нҷ”лҘј мқјм»«лҠ”лӢӨ[1,2]. мқҳмӢқмһҘм• лҠ” мқ‘кёүмӢӨмқ„ л°©л¬ён•ҳлҠ” нқ”н•ң мҰқмғҒ мӨ‘мқҳ н•ҳлӮҳлЎңм„ң, м „мІҙ мқ‘кёүмӢӨ л°©л¬ё нҷҳмһҗм—җм„ң м ҒкІҢлҠ” 2%м—җм„ң л§ҺкІҢлҠ” 15%лЎң м•Ңл Өм ё мһҲмңјл©° мҡ°лҰ¬лӮҳлқјмқҳ м—°кө¬м—җм„ңлҠ” м•Ҫ 17%лЎң ліҙкі н•ҳмҳҖлӢӨ[1-3]. мқҳмӢқ мһҘм• лҘј мқјм»«лҠ” л§җмқҖ altered mental status(мқҳмӢқ мғҒнғң ліҖнҷ”) [1,4], impaired consciousness(мқҳмӢқ мҶҗмғҒ) [3], altered level of consciousness(мқҳмӢқ мҲҳмӨҖмқҳ ліҖнҷ”) [2] л“ұмқҙ мӮ¬мҡ©лҗң л°” мһҲлӢӨ. мқҳмӢқмһҘм• лҠ” лӢӨм–‘н•ң мӣҗмқёмңјлЎң л°ңмғқн• мҲҳ мһҲкё° л•Ңл¬ём—җ кҙ‘лІ”мң„н•ң м ‘к·јмқҙ н•„мҡ”н•ҳл©°, лӢӨм–‘н•ң мқҳн•ҷм Ғ мғҒнғңм—җ лҢҖн•ң нҷ•мқёкіј кІҖмӮ¬к°Җ мқҙлЈЁм–ҙм ём•ј н•ңлӢӨ. л”°лқјм„ң мқҳмӢқмһҘм• нҷҳмһҗлҠ” м „нҶөм ҒмңјлЎң мң„кёүн•ң нҷҳмһҗлЎң 분лҘҳлҗҳм–ҙ мҷ”мңјл©° л§ҺмқҖ мЈјмқҳлҘј кё°мҡёмқҙкі м¶©л¶„н•ң мқёл Ҙкіј мһҗмӣҗмқ„ нҲ¬мһ…н•ҳм—¬ 진лЈҢн•ңлӢӨ.мқ‘кёүмӢӨмқҳ мқҳмӢқмһҘм• нҷҳмһҗм—җ лҢҖн•ң м—¬лҹ¬ м—°кө¬м—җм„ң мқҳмӢқмһҘм• мқҳ мӣҗмқём—җ лҢҖн•ң нҸүк°ҖлҘј мӢңлҸ„н•ҳмҳҖлӢӨ. мқҙм „мқҳ м—°кө¬м—җм„ңлҠ” мқ‘кёүмӢӨм—җ л°©л¬ён•ҳлҠ” мқҳмӢқмһҘм• мқҳ нқ”н•ң мӣҗмқёмқҖ мӢ кІҪкі„ мӣҗмқёкіј мӨ‘лҸ…, мҷёмғҒ л“ұмңјлЎң ліҙкі н•ң л°” мһҲмңјл©°[1], лҳҗ лӢӨлҘё м—°кө¬м—җм„ңлҠ” мқҳмӢқмһҘм• мқҳ мӣҗмқё мӨ‘м—җм„ң мӢ кІҪкі„ мӣҗмқёмқҖ м•Ҫ 71%лЎң ліҙкі лҗҳкё°лҸ„ н•ҳмҳҖлӢӨ[5]. мқ‘кёүмӢӨм—җ л°©л¬ён•ҳлҠ” мқҳмӢқмһҘм• нҷҳмһҗ мӨ‘м—җм„ң м•Ҫ 1/4мқҙ лҮҢнҳҲкҙҖм§Ҳнҷҳмқҙм—Ҳмңјл©°, к·ё мҷём—җ к°җм—јкіј лҮҢм „мҰқл°ңмһ‘ л“ұмқҙ мЈјмҡ”н•ң мӣҗмқёмңјлЎң м§ҖлӘ©лҗҳкё°лҸ„ н•ҳмҳҖлҠ”лҚ°[3], мөңк·јмқҳ мҡ°лҰ¬лӮҳлқј м—°кө¬м—җм„ңлҠ” мқ‘кёүмӢӨм—җ л°©л¬ён•ҳлҠ” мқҳмӢқмһҘм• мқҳ к°ҖмһҘ нқ”н•ң мӣҗмқёмқҖ к°җм—јмңјлЎңм„ң м•Ҫ 30%, к·ё лӢӨмқҢмңјлЎңлҠ” лҢҖмӮ¬м§Ҳнҷҳмқҙ 21%лҘј м°Ём§Җн•ҳмҳҖкі лҮҢмЎёмӨ‘мқҖ м•Ҫ 18%, лҮҢм „мҰқл°ңмһ‘мқҖ м•Ҫ 7%м—җ к·ёміӨлӢӨ[2].мҡ°лҰ¬лӮҳлқјлҠ” 비көҗм Ғ мқ‘кёүмӢӨ мқҙмҡ©м—җ лҢҖн•ң л¬ён„ұмқҙ лӮ®мқҖ лӮҳлқјлЎңм„ң, к°ҖлІјмҡҙ мғҒмІҳл¶Җн„° мӢ¬м •м§ҖмҷҖ к°ҷмқҖ мӢ¬к°Ғн•ң мғҒнғңм—җ мқҙлҘҙкё°к№Ңм§Җ мқ‘кёүмӢӨмқ„ л°©л¬ён•ҳм—¬ 진лЈҢл°ӣмқ„ мҲҳ мһҲлӢӨ. м§ҖлӮң 2019л…„м—җ л°ңмғқн•ҳм—¬ м—¬м „нһҲ м „ м„ёкі„лҘј мң„нҳ‘н•ҳкі мһҲлҠ” мҪ”лЎңлӮҳл°”мқҙлҹ¬мҠӨ к°җм—јмҰқ-19 (coronavirus disease-19, COVID-19)лҠ” мҡ°лҰ¬ лӘЁл‘җмқҳ к°ңмқём Ғ мғқнҷңлҝҗл§Ң м•„лӢҲлқј мӮ¬нҡҢмҷҖ кІҪм ңм—җлҸ„ м»ӨлӢӨлһҖ мҳҒн–Ҙмқ„ лҒјміӨлӢӨ. мҡ°лҰ¬лӮҳлқј м •л¶Җм—җм„ңлҠ” л§ҲмҠӨнҒ¬ м°©мҡ©кіј мҶҗ м”»кё° л“ұмқҳ кіөкіөмң„мғқ мҰқ진мқ„ мң„н•ң л°©м№Ёлҝҗл§Ң м•„лӢҲлқј мӮ¬нҡҢм Ғ лӘЁмһ„мқҙлӮҳ мқҙлҸҷмқ„ м§Җм–‘н•ҳлҠ” лӢЁкі„лі„ л°©м—ӯм§Җм№Ёмқ„ л°ңн‘ңн•ҳкі мқҙм—җ кё°л°ҳн•ң кіөмӢқм Ғ м ңмһ¬лҘј мӢңн–үн•ҳкі мһҲлӢӨ. мқҙм—җ л”°лқј лӘЁл“ мӮ¬лһҢл“Өмқҳ мқҙлҸҷмқҙ мӨ„м–ҙл“Өм–ҙ мҷём¶ңмқҙ к°җмҶҢн•ҳмҳҖмңјл©°, мӢ¬лҰ¬м ҒмңјлЎң мң„축лҗң нҷҳмһҗл“ӨмқҖ лі‘мӣҗ мқҙмҡ© мһҗмІҙлҘј кәјлҰ¬кұ°лӮҳ мЎ°мӢ¬мҠӨлҹ¬мӣҢн•ҳлҠ” мӮ¬нҡҢ нҳ„мғҒмқҙ мһҲлӢӨ. мқҙлҹ¬н•ң мӮ¬нҡҢм Ғ, кІҪм ңм Ғ, мқҳн•ҷм Ғ к·ёлҰ¬кі мӢ¬лҰ¬м Ғ мҳҒн–Ҙл“ӨмқҖ нҷҳмһҗл“Өмқҳ мқ‘кёүмӢӨ л°©л¬ё н–үнғңмқҳ ліҖнҷ”лҘј мЈјм—Ҳмқ„ кІғмқҙл©°, мөңк·јм—җ л°ңн‘ңлҗң лҜёкөӯмқҳ м—°кө¬м—җм„ңлҠ” COVID-19 мқҙм „кіј 비көҗн•ҳм—¬ мқҙнӣ„м—җ мқ‘кёүмӢӨ л°©л¬ёмқҙ 72% к°җмҶҢн•ң кІғмқҙ ліҙкі лҗң л°”к°Җ мһҲкі [6], мң лҹҪм—җм„ңлҠ” 5.7-13%мқҳ к°җмҶҢлҘј ліҙкі н•ҳмҳҖлӢӨ[7]. кі лі‘мӣҗм„ұ к°җм—јк· мқҙ м°Ҫк¶җн•ң мӢңкё°м—җ мқ‘кёүмӢӨмқ„ л°©л¬ён•ҳлҠ” нҷҳмһҗл“Өмқҳ мҲ«мһҗм—җлҸ„ ліҖнҷ”к°Җ мһҲмңјлҜҖлЎң мқ‘кёүмӢӨм—җм„ң мқҙлЈЁм–ҙм§ҖлҠ” мӢӨм ңм Ғмқё 진лЈҢ н–үнғң лҳҗн•ң ліҖнҷ”к°Җ мһҲм—ҲмқҢмқ„ м§җмһ‘н• мҲҳ мһҲлӢӨ.мқҙм—җ л”°лқј мқ‘кёүмӢӨ л°©л¬ём—җм„ң COVID-19мқҳ л…ём¶ң мң„н—ҳм„ұм—җ лҢҖн•ң 추к°Җм Ғмқё мӮ¬н•ӯмқ„ кі л Өн•ҙм•ј н•ҳлҠ” мғҒнҷ©мқҙ мқҙм–ҙм§Җкі мһҲлӢӨ. нҠ№нһҲ мқҳмӢқмһҘм• лҠ” мқ‘кёүмӢӨм—җм„ң 집мӨ‘м ҒмңјлЎң мқҳлЈҢ мһҗмӣҗмқҙ нҲ¬мһ…лҗҳлҠ” мЈјмҡ” мҰқмғҒ мӨ‘мқҳ н•ҳлӮҳлЎңм„ң, мқҳлЈҢ нҳ„мһҘм—җм„ңмқҳ мң м—°н•ң лҢҖмІҳлҘј мң„н•ҙм„ңлҠ” COVID-19 мқҙм „кіј мқҙнӣ„м—җ ліҖнҷ”н•ҳлҠ” мқҳмӢқмһҘм• мқҳ лі‘мқёкіј 분нҸ¬мқҳ ліҖнҷ”лҘј нҢҢм•…н•ҳкі м„ м ңм ҒмңјлЎң лҢҖ비н•ҳкі лҢҖмқ‘н• н•„мҡ”к°Җ мһҲлӢӨ. мқҙм—җ м Җмһҗл“ӨмқҖ м§Җм—ӯмқҳ 3м°Ё мқҳлЈҢкё°кҙҖм—җм„ң мқҳмӢқмһҘм• лЎң мқ‘кёүмӢӨмқ„ л°©л¬ён•ң нҷҳмһҗл“Өмқ„ 분м„қн•ҳм—¬ COVID-19 л°ңмғқ мқҙм „кіј мқҙнӣ„мқҳ мқҳмӢқмһҘм• мқҳ лі‘мқёкіј нҮҙмӣҗ нҳ•нғңмқҳ ліҖнҷ”лҘј м•Ңм•„ліҙкі мһҗ н•ҳмҳҖлӢӨ.
- лҢҖмғҒкіј л°©лІ•
- лҢҖмғҒкіј л°©лІ•
ліё м—°кө¬лҠ” нӣ„н–Ҙм—°кө¬лЎңм„ң, м§Җм—ӯмқҳ н•ң лҢҖн•ҷлі‘мӣҗмқҳ мқ‘кёүмӢӨм—җ л°©л¬ён•ң нҷҳмһҗлҘј лҢҖмғҒмңјлЎң 진н–үлҗҳм—ҲлӢӨ. м§Җм—ӯм—җм„ң мІ« лІҲм§ё COVID-19 нҷ•м§„мһҗк°Җ л°ңмғқн•ң 2020л…„ 2мӣ” 18мқјмқ„ кё°мӨҖмңјлЎң, COVID-19 мқҙм „(before COVID-19, BC) кё°к°„мқҖ 2019л…„ 2мӣ” 1мқјл¶Җн„° 2020л…„ 2мӣ” 17мқјк№Ңм§ҖлЎң м •н•ҳмҳҖкі , 2020л…„ 2мӣ” 18мқјл¶Җн„° м§Җм—ӯм—җм„ң мҪ”лЎңлӮҳл°”мқҙлҹ¬мҠӨмқҳ 2м°Ё мң н–үмқҙ мӢңмһ‘лҗҳкё° м „мқё 11мӣ” 30мқјк№Ңм§ҖлҘј COVID-19 мқҙнӣ„(after COVID-19, AC)лЎң м •н•ҳм—¬ мқ‘кёүмӢӨмқ„ л°©л¬ён•ң нҷҳмһҗмқҳ мқҳл¬ҙ кё°лЎқмқ„ 분м„қн•ҳмҳҖлӢӨ. мҶҢм•„лҘј м ңмҷён•ҳкё° мң„н•ҳм—¬ 18м„ё мқҙмғҒмқҳ м„ұмқёмқ„ лҢҖмғҒмңјлЎң н•ҳмҳҖмңјл©°, мқ‘кёүмӢӨ лҸ„м°© нӣ„м—җ 진лЈҢлҘј л°ӣлҚҳ мӨ‘ л°ңмғқн•ң мқҳмӢқмһҘм• , мӢ¬м •м§Җ к·ёлҰ¬кі мқ‘кёүмӢӨ лҸ„м°©мӢң мӮ¬л§қ мғҒнғң(death on arrival, DOA)лҠ” м ңмҷён•ҳмҳҖлӢӨ. лҮҢмЎёмӨ‘, м •мӢ м§Ҳнҷҳ, мӢ¬н•ң м№ҳл§Ө л“ұмңјлЎң мқён•ҳм—¬ мқҙлҜё мқҳмӢқмһҘм• мғҒнғңмҳҖлҚҳ нҷҳмһҗл“Өмқ„ м ңмҷён•ҳкё° мң„н•ҳм—¬ лӢӨлҘё лі‘мӣҗм—җм„ң мһ…мӣҗ мӨ‘м—җ мқҙмҶЎлҗҳм–ҙ мқ‘кёүмӢӨмқ„ л°©л¬ён•ң кІҪмҡ°лҠ” 분м„қм—җм„ң м ңмҷён•ҳмҳҖлӢӨ. мқ‘кёүмӢӨм—җм„ң нҮҙмӢӨн•ң нӣ„ 24мӢңк°„ мқҙм „м—җ лӢӨмӢң мқ‘кёүмӢӨмқ„ л°©л¬ён•ң кІҪмҡ°м—җлҠ” мөңмҙҲмқҳ л°©л¬ёмқ„ кё°мӨҖмңјлЎң н•ң лІҲмқҳ мқ‘кёүмӢӨ л°©л¬ёмңјлЎң к°„мЈјн•ҳмҳҖлӢӨ. ліё мқҳлЈҢкё°кҙҖм—җм„ңлҠ” мқ‘кёүмӢӨм—җ л°©л¬ё мӢңм—җ лӘЁл“ нҷҳмһҗмқҳ кёҖлһҳмҠӨкі нҳјмҲҳмІҷлҸ„(Glasgow coma scale, GCS)лҘј кё°лЎқн•ҳлҠ”лҚ°, м—¬кё°м„ң 15м җмқҙ м•„лӢҢ лӘЁл“ нҷҳмһҗлҘј лҢҖмғҒмңјлЎң мқҳл¬ҙкё°лЎқм—җ к·јкұ°н•ҳм—¬ нӣ„н–Ҙм ҒмңјлЎң нҸүк°Җн•ҳмҳҖлӢӨ. нҷҳмһҗмқҳ лӮҳмқҙ, м„ұлі„, лі‘л Ҙ, мқ‘кёүмӢӨм—җм„ңмқҳ м¶”м • 진лӢЁ, мқ‘кёүмӢӨм—җм„ңмқҳ 진лЈҢ лӮҙм—ӯ, мқ‘кёүмӢӨм—җм„ңмқҳ нҮҙмӢӨ л°°м№ҳ, нҮҙмӣҗ мғҒнғңлҘј мЎ°мӮ¬н•ҳмҳҖкі , мқ‘кёүмӢӨм—җм„ңмқҳ нҷңл Ҙ징нӣ„, 진찰 мҶҢкІ¬, мӢ кІҪн•ҷм Ғ 진찰, мӢ¬м „лҸ„, X-ray, нҳҲм•ЎкІҖмӮ¬, лҮҢ м»ҙн“Ён„°лӢЁмёөмҙ¬мҳҒ, лҮҢ мһҗкё°кіөлӘ…мҳҒмғҒ, лҮҢмІҷмҲҳм•ЎкІҖмӮ¬, лҮҢнҢҢ л“ұмқҳ кІҖмӮ¬ кё°лЎқмқ„ кІҖнҶ н•ҳмҳҖлӢӨ. к°Ғк°Ғмқҳ лӘЁл“ нҷҳмһҗм—җм„ң м Җмһҗл“Өмқҳ 충분н•ң нҶ лЎ мқ„ нҶөн•ҙ мқҳмӢқмһҘм• мқҳ мӣҗмқё 진лӢЁмқ„ кІ°м •н•ҳмҳҖлӢӨ. мқҙ л•Ң, мқҳмӢқмһҘм• мқҳ мӣҗмқё нҢҗлӢЁмқҖ мқ‘кёүмӢӨ нҮҙмӢӨ мӢңм җмқ„ кё°мӨҖмңјлЎң н•ҳмҳҖлӢӨ.ліё м—°кө¬лҠ” кё°кҙҖмғқлӘ…мңӨлҰ¬мң„мӣҗнҡҢмқҳ мҠ№мқёмқ„ л°ӣм•„ 진н–үлҗҳм—Ҳмңјл©°(IRB No. 2020-10-041), нӣ„н–Ҙм—°кө¬ м„Өкі„лЎң м„ңл©ҙ лҸҷмқҳлҠ” л©ҙм ңлҗҳм—ҲлӢӨ. BCмҷҖ ACлҘј 비көҗн•ҳкё° мң„н•ҳм—¬ t-test лҳҗлҠ” chi square testлҘј мӢңн–үн•ҳмҳҖмңјл©°, м–‘мёЎ мң мқҳмҲҳмӨҖ 5% лҜёл§Ңмқј кІҪмҡ° нҶөкі„м ҒмңјлЎң мң мқҳн•ң кІғмңјлЎң нҢҗлӢЁн•ҳмҳҖлӢӨ. мҲҳ집лҗң мһҗлЈҢлҠ” SPSS version 22.0 (IBM Corp., Armonk, NY, USA)мқ„ мӮ¬мҡ©н•ҳм—¬ 분м„қн•ҳмҳҖлӢӨ.
- кІ° кіј
- кІ° кіј
- 1. мқ‘кёүмӢӨм—җ л°©л¬ён•ң мқҳмӢқмһҘм• мқҳ мқёкө¬н•ҷм Ғ нҠ№м„ұ
- 1. мқ‘кёүмӢӨм—җ л°©л¬ён•ң мқҳмӢқмһҘм• мқҳ мқёкө¬н•ҷм Ғ нҠ№м„ұ
ліё м—°кө¬м—җм„ң 분м„қн•ң кё°к°„ лҸҷм•Ҳм—җ м§Җм—ӯмқҳ мғҒкёүлі‘мӣҗ мқ‘кёүмӢӨм—җ нҷҳмһҗмқҳ л°©л¬ёмқҖ мҙқ 68,487лӘ…мқҙм—ҲлӢӨ. мқҙ мӨ‘м—җм„ң 18м„ё лҜёл§Ңмқҳ нҷҳмһҗ, мӢ¬м •м§Җ, DOA к·ёлҰ¬кі лӢӨлҘё лі‘мӣҗм—җм„ң мһ…мӣҗ мӨ‘м—җ мқҙмҶЎлҗҳм–ҙ мқ‘кёүмӢӨмқ„ л°©л¬ён•ң кІҪмҡ°лҠ” 분м„қм—җм„ң м ңмҷён•ҳкі , мқ‘кёүмӢӨм—җм„ң нҮҙмӢӨ 24мӢңк°„ мқҙлӮҙм—җ лӢӨмӢң л°©л¬ён•ң кІҪмҡ°лҘј м ңмҷён•ҳм—¬ 19,931лӘ…мқҙм—ҲлӢӨ. мқҙ мӨ‘м—җм„ң мқ‘кёүмӢӨ мһ…мӢӨ мӢңм җм—җм„ң нҸүк°Җн•ң GCSк°Җ 15м җмқё нҷҳмһҗлҘј м ңмҷён•ҳм—¬ мҙқ 1,851лӘ…мқҳ нҷҳмһҗмқҳ мқҳл¬ҙкё°лЎқмқ„ 분м„қн•ҳмҳҖлӢӨ. мқҙ нҷҳмһҗл“Өмқ„ 2020л…„ 2мӣ” 17мқј мқҙм „мқҳ BCмҷҖ 2020л…„ 2мӣ” 18мқј мқҙнӣ„мқҳ ACлЎң лӮҳлҲ„м–ҙ 비көҗн•ҳмҳҖлӢӨ(Fig. 1). BCмҷҖ AC к°Ғк°Ғм—җм„ң мқ‘кёүмӢӨм—җ л°©л¬ён•ң нҷҳмһҗлҠ” к°Ғк°Ғ 33,299лӘ…кіј 16,632лӘ…мқҙм—Ҳмңјл©° мқҙ мӨ‘м—җм„ң мқҳмӢқмһҘм• нҷҳмһҗлҠ” 1,068лӘ…кіј 783лӘ…мңјлЎң к·ё 비мңЁмқҖ м–‘мӘҪ к·ёлЈ№м—җм„ң м°Ёмқҙк°Җ м—Ҷм—ҲлӢӨ(p=0.54). к°Ғ к·ёлЈ№м—җм„ң м—¬м„ұмқҖ 498лӘ…(46.6%)кіј 336лӘ…(42.9%)мңјлЎңм„ң BCмҷҖ ACм—җм„ң м„ұлі„мқҳ м°ЁмқҙлҠ” м—Ҷм—ҲлӢӨ(p=0.052). м—°л №лҢҖ кө¬м„ұм—җм„ң, нҸүк· м—°л №мқҖ BCм—җм„ң 69.05Вұ16.14м„ёлЎң ACмқҳ 67.25Вұ17.20м„ёліҙлӢӨ лҶ’м•ҳлӢӨ(Table 1). BCмҷҖ ACм—җм„ң 70м„ё мқҙмғҒмқҳ нҷҳмһҗлҠ” к°Ғк°Ғ 617лӘ…(57.8%)кіј 423лӘ…(54.0%)мқҙм—ҲлӢӨ. BCмҷҖ ACм—җм„ң мқҳмӢқмһҘм• нҷҳмһҗк°Җ мқ‘кёүмӢӨм—җ мІҙлҘҳн•ң мӢңк°„мқҖ к°Ғк°Ғ 18.87Вұ23.04мӢңк°„кіј 18.27Вұ22.29мӢңк°„мңјлЎңм„ң, нҶөкі„м Ғмқё м°Ёмқҙк°Җ м—Ҷм—ҲлӢӨ.- 2. мқ‘кёүмӢӨм—җ л°©л¬ён•ң мқҳмӢқмһҘм• мқҳ мӣҗмқёлі„ 분м„қ
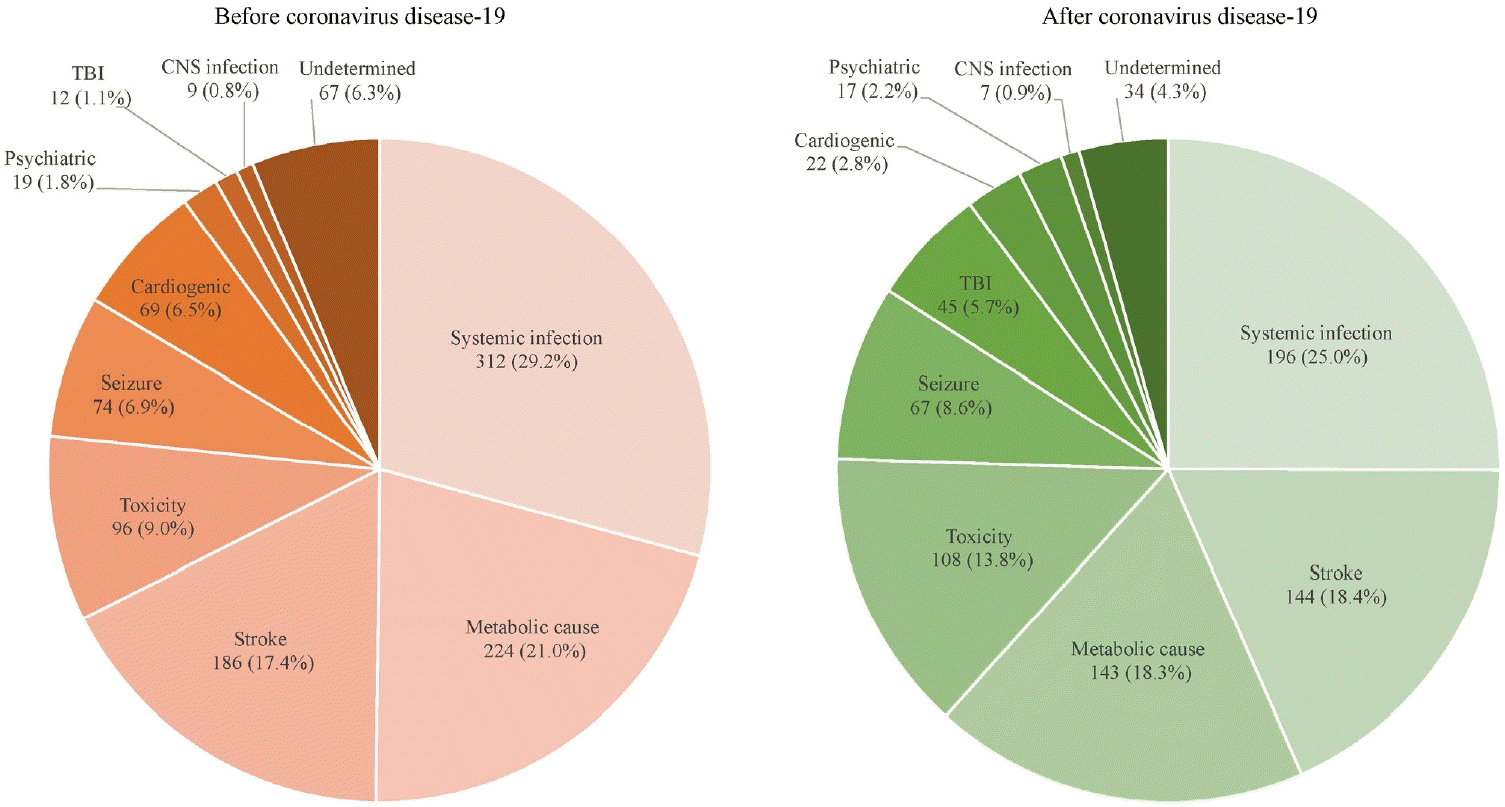
- 2. мқ‘кёүмӢӨм—җ л°©л¬ён•ң мқҳмӢқмһҘм• мқҳ мӣҗмқёлі„ 분м„қ
ліё м—°кө¬м§„мқҖ 충분н•ң нҶ лЎ мқ„ кұ°міҗм„ң мқҳмӢқмһҘм• мқҳ мӣҗмқёмқ„ м „мӢ к°җм—ј, лҢҖмӮ¬м„ұ, лҮҢмЎёмӨ‘, мӢ¬мһҘм„ұ, л°ңмһ‘, лҸ…м„ұм§Ҳнҷҳ, м •мӢ м„ұ, лҮҢмҷёмғҒ, мӨ‘추мӢ кІҪкі„к°җм—ј к·ёлҰ¬кі мӣҗмқёл¶ҲлӘ…мңјлЎң лӮҳлҲ„м—ҲлӢӨ. мқҙлЎңмҚЁ мқҳмӢқмһҘм• мқҳ мӣҗмқё 분лҘҳлҠ” Table 2мҷҖ Fig. 2мҷҖ к°ҷлӢӨ. BCм—җм„ң 5% мқҙмғҒмқҳ 비мңЁмқ„ м°Ём§Җн•ң мқҳмӢқмһҘм• мқҳ мӣҗмқёмқҖ м „мӢ к°җм—ј(29.2%), лҢҖмӮ¬м„ұ(21.0%), лҮҢмЎёмӨ‘(17.4%), лҸ…м„ұм§Ҳнҷҳ(9.0%), л°ңмһ‘(6.9%), мӢ¬мһҘм„ұ(6.5%), мӣҗмқёл¶ҲлӘ…(6.3%) л“ұмқҙм—ҲлӢӨ. ACм—җм„ңлҠ” м „мӢ к°җм—ј(25.0%) лӢӨмқҢмңјлЎң лҮҢмЎёмӨ‘(18.4%)мқҳ 비мңЁмқҙ л§Һм•ҳмңјл©°, к·ё л’ӨлЎң лҢҖмӮ¬м„ұ(18.3%), лҸ…м„ұм§Ҳнҷҳ(13.8%), л°ңмһ‘(8.6%), лҮҢмҷёмғҒ(5.7%) л“ұмқҳ мҲңм„ңмҳҖлӢӨ. м „мӢ к°җм—јм—җ мқҳн•ң мқҳмӢқмһҘм• лҠ” нҢЁнҳҲмҰқ, нҢЁнҳҲм„ұ мҮјнҒ¬, л°ңм—ҙлЎң мқён•ң 섬л§қ л“ұм—җм„ң мӨ‘추мӢ кІҪкі„к°җм—јмқ„ л°°м ңн•ң кІҪмҡ°мқҙл©° BCмҷҖ ACм—җм„ң к°Ғк°Ғ 312лӘ…(29.2%)кіј 196лӘ…(25.0%)мңјлЎңмҚЁ м „мІҙ м—°кө¬ кё°к°„м—җм„ң мқ‘кёүмӢӨмқ„ л°©л¬ён•ҳлҠ” мқҳмӢқмһҘм• мқҳ к°ҖмһҘ нқ”н•ң мӣҗмқёмқҙм—ҲлӢӨ. лҢҖмӮ¬м„ұмқҖ нҳҲм•ЎкІҖмӮ¬лЎң 진лӢЁн• мҲҳ мһҲлҠ” м ҖнҳҲлӢ№, м ҖлӮҳнҠёлҘЁнҳҲмҰқ, лӢ№лҮЁлі‘мјҖнҶӨмӮ°мҰқ, кі мӮјнҲ¬м§Ҳ비мјҖнҶ мӮ°нҳјмҲҳ, мҡ”лҸ…лҮҢлі‘, к°„м„ұлҮҢлі‘, кі м•”лӘЁлӢҲм•„нҳҲмҰқ, м•…м„ұкі нҳҲм•• л“ұмқ„ нҸ¬н•Ён•ҳм—¬ BCм—җм„ң 224лӘ…(21.0%), ACм—җм„ң 143лӘ…(18.3%)мқҙм—ҲлӢӨ. лҮҢмЎёмӨ‘мқҖ кёүм„ұмӨ‘추мӢ кІҪкі„мҰқмғҒмқ„ лҮҢ мһҗкё°кіөлӘ…мҳҒмғҒмқҙлӮҳ лҮҢ м»ҙн“Ён„°лӢЁмёөмҙ¬мҳҒм—җм„ң нҷ•мқёлҗң лі‘ліҖмңјлЎң м„ӨлӘ…н• мҲҳ мһҲмқ„ л•ҢлЎң н•ҳмҳҖмңјл©°, BCм—җм„ң 186лӘ…(17.4%)мқҙм—Ҳмңјл©° ACм—җм„ңлҠ” 144лӘ…(18.4%)мқҙм—ҲлӢӨ. лҸ…м„ұл¬јм§ҲмқҖ м§„м •нҡЁкіјк°Җ мһҲлҠ” м•Ҫл¬јкіј лҶҚм•Ҫмқ„ нҸ¬н•Ён•ң нҷ”н•ҷл¬јм§Ҳмқҳ м„ӯм·Ё, нқЎмһ…, м ‘мҙүлҝҗл§Ң м•„лӢҲлқј м•ҢмҪ”мҳ¬мқҳ кіјлҹү м„ӯм·Ём—җ мқҳн•ң мқҳмӢқмһҘм• лӮҳ м•Ҫл¬јм—җ мқҳн•ң кёүм„ұмӨ‘мҰқкіјлҜјмҰқ л“ұмқҳ л¶Җмһ‘мҡ©мқ„ нҸ¬н•Ён•ҳмҳҖкі , BCм—җм„ң 96лӘ…(9.0%), ACм—җм„ң 108лӘ…(13.8%)мқҙм—ҲлӢӨ. л°ңмһ‘мқҖ лҮҢм „мҰқмқҳ 진лӢЁмқҳ м„ұлҰҪ м—¬л¶ҖмҷҖ кҙҖкі„м—Ҷмқҙ нҢҗлӢЁн•ҳмҳҖмңјл©° мӨ‘추мӢ кІҪкі„к°җм—јмқҙлӮҳ лҮҢмў…м–‘, лҮҢмЎёмӨ‘ л“ұмқҳ мӣҗмқём§Ҳнҷҳмқҙ нҠ№м •лҗҳм§Җ м•ҠмқҖ мғҒнғңм—җм„ң л°ңмғқн•ң кІғмңјлЎң, BCмҷҖ ACм—җм„ң к°Ғк°Ғ 74лӘ…(6.9%)кіј 67лӘ…(8.5%)мқҙм—ҲлӢӨ. мӢ¬мһҘм„ұмқҖ мӢ¬м •м§Җ мғҒнғңлҘј м ңмҷён•ң лӘЁл“ мӢ¬мһҘмқҳ мқҙмғҒмңјлЎңм„ң көҙкё°лҠҘл¶Җм „мҰқнӣ„кө°, мӢ¬мӢӨл№Ҳл§Ҙ, лҸҢл°ңмӢ¬мӢӨмғҒл№Ҳл§Ҙ, мӢ¬к·јкІҪмғү л“ұмқ„ нҸ¬н•Ён•ҳмҳҖкі BCм—җм„ң 69лӘ…(6.5%), ACм—җм„ңлҠ” 22лӘ…(2.8%)мқ„ м°Ём§Җн•ҳм—¬ м Ҳл°ҳ мқҙн•ҳлЎң к°җмҶҢн•ҳмҳҖлӢӨ. лҮҢмҷёмғҒмқҖ лі‘л Ҙкіј лҮҢ мһҗкё°кіөлӘ…мҳҒмғҒ лҳҗлҠ” лҮҢ м»ҙн“Ён„°лӢЁмёөмҙ¬мҳҒмқҳ кІ°кіјлҘј кё°л°ҳмңјлЎң нҢҗлӢЁн•ҳмҳҖмңјл©°, BCм—җм„ң 12лӘ…(1.1%)м—җ л¶Ҳкіјн•ҳмҳҖмңјлӮҳ ACм—җм„ң 45лӘ…(5.7%)мңјлЎң мҰқк°Җн•ҳмҳҖкі , мӣҗмқёл¶ҲлӘ…мқҖ BCм—җм„ң 67лӘ…(6.3%)мқҙм—ҲмңјлӮҳ ACм—җм„ң 34лӘ…(3.4%)мқҙм—ҲлӢӨ. к·ё мҷём—җ к°Ғк°Ғмқҳ кё°к°„м—җм„ң 5% лҜёл§Ңмқҳ л№ҲлҸ„лЎң м •мӢ м„ұ, мӨ‘추мӢ кІҪкі„к°җм—ј л“ұмқҙ мһҲм—ҲлӢӨ.BCм—җм„ң мӨ‘추мӢ кІҪкі„ кҙҖл Ё мӣҗмқёмқё лҮҢмЎёмӨ‘, л°ңмһ‘, лҮҢмҷёмғҒ, мӨ‘추мӢ кІҪкі„к°җм—јмқҖ 281лӘ…(26.3%)мқҙм—Ҳмңјл©°, ACм—җм„ңлҠ” 263лӘ…(33.6%)мқҙм—ҲлӢӨ. мӨ‘추мӢ кІҪкі„ мқҙмҷёмқҳ мӣҗмқёкіј мӣҗмқёл¶ҲлӘ…мқ„ м ңмҷён•ң кІҪмҡ°лҠ” BCм—җм„ң 720лӘ…(67.4%), ACм—җм„ңлҠ” 481лӘ…(62.1%)мқҙм—ҲлӢӨ. BCмҷҖ ACм—җм„ң мӣҗмқём§Ҳнҷҳмқҙ м°Ём§Җн•ҳлҠ” 비мңЁм—җ м°Ёмқҙк°Җ мһҲлҠ” н•ӯлӘ©мқҖ мӢ¬мһҘм„ұ, лҸ…м„ұм§Ҳнҷҳ, лҮҢмҷёмғҒмңјлЎңм„ң, мӢ¬мһҘм„ұмқҖ BCм—җм„ң к°ҷмқҖ кё°к°„мқҳ мқҳмӢқмһҘм• нҷҳмһҗм—җм„ң 6.5%лҘј м°Ём§Җн•ҳлӢӨк°Җ ACм—җм„ң 2.8%лЎң 비мңЁмқҙ к°җмҶҢн•ҳмҳҖкі лҸ…м„ұм§ҲнҷҳмқҖ BCм—җм„ң к°ҷмқҖ кё°к°„мқҳ мқҳмӢқмһҘм• нҷҳмһҗ мӨ‘ м•Ҫ 9.0%мҳҖмңјлӮҳ ACм—җм„ң 13.8%лЎң мҰқк°Җн•ҳмҳҖлӢӨ. лҮҢмҷёмғҒмқҖ BCмҷҖ ACм—җм„ң к°Ғк°Ғ 12лӘ…(1.1%)кіј 45лӘ…(5.7%)мңјлЎңм„ң, BCм—җм„ң 비мңЁмқҙ мҰқк°Җн•ҳмҳҖлӢӨ.- 3. мқ‘кёүмӢӨм—җм„ңмқҳ нҮҙмӢӨ л°°м№ҳ
- 3. мқ‘кёүмӢӨм—җм„ңмқҳ нҮҙмӢӨ л°°м№ҳ
мқ‘кёүмӢӨм—җм„ң мһ…мӣҗ лҳҗлҠ” м „мӣҗлҗҳкё° м „м—җ мӮ¬л§қн•ң нҷҳмһҗлҠ” BCмҷҖ ACм—җм„ң к°Ғк°Ғ 52лӘ…(4.9%)кіј 40лӘ…(5.1%)мқҙм—ҲлӢӨ(Fig. 1, Table 3). мқҙл“Өмқҳ мӮ¬л§қ мӣҗмқёмқҖ мЈјлЎң мқҳмӢқмһҘм• мқҳ мӣҗмқёкіј кҙҖл Ёлҗң мҮјнҒ¬, л¶Җм •л§Ҙ л“ұмңјлЎң мқён•ң мӢ¬м •м§ҖмҳҖмңјл©°, лҮҢмӮ¬лЎң мӮ¬л§қн•ң кІҪмҡ°лҠ” м—Ҷм—ҲлӢӨ. BCмҷҖ ACм—җм„ң мқҳмӢқмһҘм• лЎң мқ‘кёүмӢӨмқ„ л°©л¬ён•ҳмҳҖлӢӨк°Җ 집мңјлЎң нҮҙмӣҗн•ң кІҪмҡ°лҠ” к°Ғк°Ғ 223лӘ…(20.9%)кіј 165лӘ…(21.1%)мқҙм—Ҳкі , лӢӨлҘё лі‘мӣҗмңјлЎң м „мӣҗлҗң кІҪмҡ°лҠ” к°Ғк°Ғ 204лӘ…(19.1%)кіј 93лӘ…(11.9%)мңјлЎңм„ң ACм—җм„ң нғҖ лі‘мӣҗмңјлЎң м „мӣҗліҙлӮҙлҠ” кІҪмҡ°к°Җ мӨ„м–ҙл“Өм—ҲлӢӨ.- 4. мқ‘кёүмӢӨм—җ л°©л¬ён•ң мқҳмӢқмһҘм• мқҳ мӢңк°„лҢҖлі„ мӣҗмқё 분м„қ
- 4. мқ‘кёүмӢӨм—җ л°©л¬ён•ң мқҳмӢқмһҘм• мқҳ мӢңк°„лҢҖлі„ мӣҗмқё 분м„қ
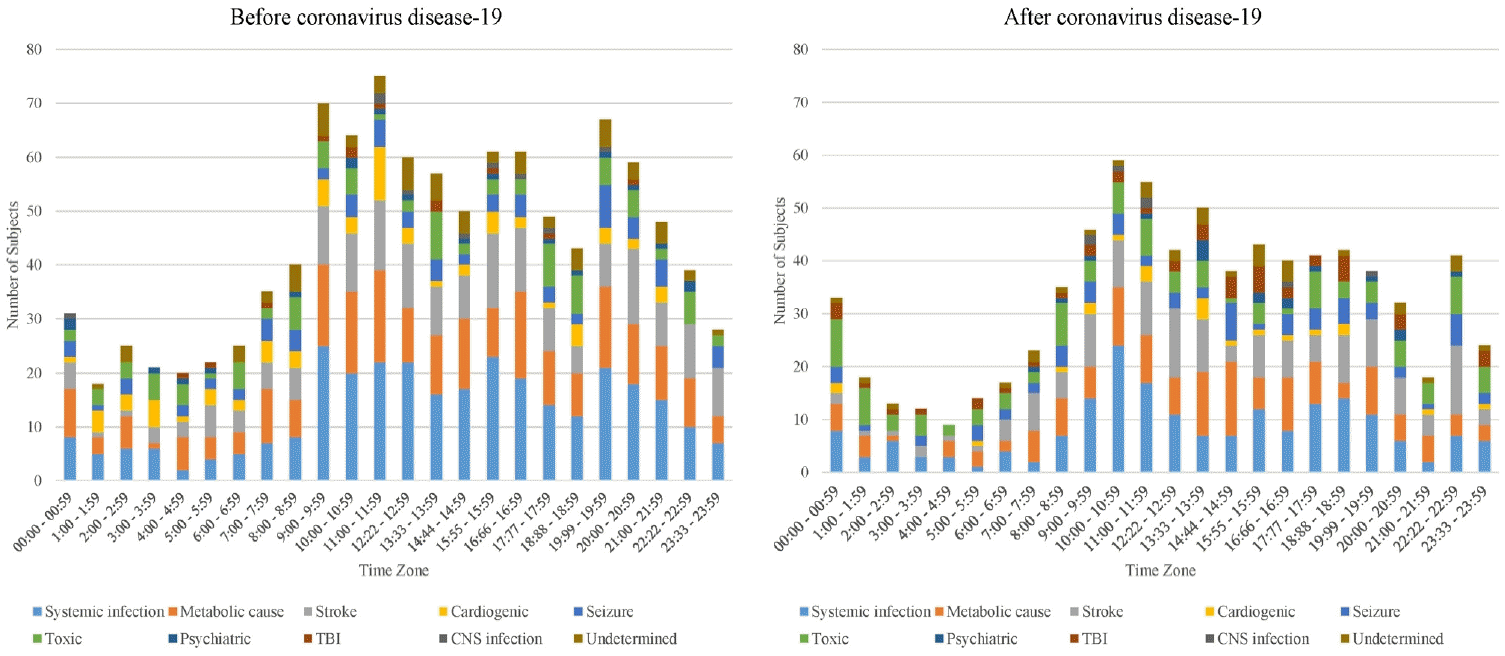
мқҳмӢқмһҘм• лЎң мқ‘кёүмӢӨм—җ л°©л¬ён•ң нҷҳмһҗк°Җ к°ҖмһҘ л§ҺмқҖ мӢңк°„лҢҖлҠ” BCмҷҖ ACм—җм„ң к°Ғк°Ғ 11:00л¶Җн„° 11:59к№Ңм§Җ(75лӘ…, 7.0%)мҷҖ 10:00л¶Җн„° 10:59к№Ңм§Җ(59лӘ…, 7.5%)мқҳ кө¬к°„мқҙм—ҲлӢӨ(Tables 4, 5, Fig. 3). BCм—җм„ңлҠ” 8:00л¶Җн„° 22:59к№Ңм§Җмқҳ м „ кө¬к°„м—җм„ң мқ‘кёүмӢӨм—җ л°©л¬ён•ң мқҳмӢқмһҘм• мқҳ мӢңк°„лҢҖлі„ к°ҖмһҘ нқ”н•ң мӣҗмқёмқҖ м „мӢ к°җм—јмңјлЎңм„ң, мқҙ кё°к°„ лҸҷм•Ҳм—җ л°©л¬ён•ң м „мӢ к°җм—ј 262лӘ…мқҖ BCмқҳ м „мӢ к°җм—јм—җм„ң 84.0%лҘј м°Ём§Җн•ҳлҠ”лҚ° мқҙ мҲ«мһҗлҠ” BCмқҳ мқҳмӢқмһҘм• нҷҳмһҗ мӨ‘м—җм„ң 24.5%м—җ н•ҙлӢ№н•ңлӢӨ. ACм—җм„ң м „мӢ к°җм—јмқҖ 09:00л¶Җн„° 11:59к№Ңм§Җмқҳ мӢңк°„м—җ 55лӘ…мқҙ л°©л¬ён•ҳм—¬, мқҙкІғмқҖ AC кё°к°„ м „мІҙмқҳ м „мӢ к°җм—ј мӨ‘м—җм„ң 28.1%м—җ н•ҙлӢ№н•ңлӢӨ.
- кі м°°
- кі м°°
мӢӨм ң мқ‘кёүмӢӨм—җм„ңлҠ” нҳјлҸҲ, нҳјлҜё, м§ҖлӮЁл ҘмһҘм• , нҷҳмӢң, нҷҳмІӯ, л§қмғҒ л“ұмқҳ лӢӨм–‘н•ң мҰқмғҒкіј кё°л©ҙм—җм„ң мҷ„м „н•ң нҳјмҲҳк№Ңм§Җ лӢӨм–‘н•ң лӢЁкі„мқҳ нҷҳмһҗл“Өмқҙ л°©л¬ён•ңлӢӨ. мҲҳм—Ҷмқҙ л§ҺмқҖ мӣҗмқёмқҙ мЎҙмһ¬н•ҳл©°, кҙ‘лІ”мң„н•ң лі‘л ҘмІӯм·ЁмҷҖ л№ лҘё м ‘к·ј, к·ёлҹ¬л©ҙм„ңлҸ„ м Ғм Ҳн•ң мІҳм№ҳк°Җ н•„мҡ”н•ҳлӢӨ. л”°лқјм„ң мқ‘кёүмӢӨм—җм„ңлҠ” к°Ғ лі‘мӣҗмқҳ м—¬кұҙкіј мқёл Ҙ, мһҘ비 л“ұмқ„ кі л Өн•ҳм—¬ 진лЈҢ мІҙкі„лҘј кө¬м„ұн•ҳм—¬ нҷҳмһҗл“Өмқ„ 분лҘҳн•ҳкі м§„лЈҢн•ңлӢӨ. мқ‘кёүмӢӨмқҳ мқҳмӢқмһҘм• м—°кө¬лҠ” к·ё мӣҗмқёмқ„ 분лҘҳк°Җ м–ҙл Өмҡҙ м җкіј мӢӨм ң нҷҳмһҗмқҳ мқҳмӢқмһҘм• мӣҗмқёмқҙ лӘЁнҳён•ҳкұ°лӮҳ нҠ№м •н•ҳкё° м–ҙл ӨмӣҢм„ң м—°кө¬к°Җ нҷңл°ңнһҲ мқҙлЈЁм–ҙм§Җм§Җ м•Ҡкі мһҲлӢӨ. мқҙм „мқҳ м—°кө¬м—җм„ңлҠ” мқҳмӢқмһҘм• мқҳ м •лҸ„лҘј мқҳмӮ¬к°Җ нҸүк°Җн•ҳм§Җ м•Ҡкұ°лӮҳ[3], мӣҗмқё 분м„қм—җм„ң мқ‘кёүмқҳн•ҷкіј лҳҗлҠ” мӢ кІҪкіј л“ұмқҳ нҠ№м • мһ„мғҒкіјмқҳ мқҳмӮ¬л§Ң 분м„қм—җ м°ём—¬н•ҳмҳҖлӢӨ[1,4,8,9]. лӢӨм–‘н•ң мқҳмӢқмһҘм• мғҒнғңлқјкё°ліҙлӢӨлҠ” 섬л§қмқҙлӮҳ мҷ„м „н•ң нҳјмҲҳл§Ң 분м„қн•ң кІҪмҡ°лҸ„ мһҲм—Ҳмңјл©°[9,10], мқҳмӢқмһҘм• лҘј нҢҗлӢЁн•ҳлҠ” лҚ°м—җ к°қкҙҖм Ғ 진찰ліҙлӢӨлҠ” мЈјмҰқмғҒмңјлЎң 분лҘҳн•ң м—°кө¬лҸ„ мһҲм—ҲлӢӨ[3,8,11]. м—°кө¬ кё°к°„мқҙ 4к°ңмӣ” м •лҸ„лЎң 짧мқҖ м—°кө¬лҸ„ мһҲм—Ҳмңјл©°[4], н•ң м—°кө¬м—җм„ңлҠ” 14мқјмқҳ м—°кө¬ кё°к°„ лҸҷм•Ҳм—җм„ң м—°кө¬мӣҗмқҙ к·јл¬ҙн• л•Ң мқ‘кёүмӢӨм—җ л°©л¬ён•ң нҷҳмһҗл§Ң 분м„қн•ҳмҳҖлӢӨ[10]. м „мІҙ мқҳмӢқмһҘм• нҷҳмһҗл“Өм—җ лҢҖн•ң 분м„қліҙлӢӨлҠ” 65м„ё лҳҗлҠ” 70м„ё мқҙмғҒмқҳ кі л № нҷҳмһҗлҘј 분м„қ лҢҖмғҒмқ„ м„Өм •н•ҳкұ°лӮҳ[10,11], мҷёмғҒ нҷҳмһҗл§Ң 분м„қн•ң м—°кө¬л“ӨлҸ„ мһҲм—ҲлӢӨ[9]. м—°кө¬л“Ө мӮ¬мқҙм—җм„ң мқҳмӢқмһҘм• мқҳ мӣҗмқё 분лҘҳк°Җ мқјм •н•ҳм§Җ м•Ҡм•ҳлҠ”лҚ°[3,5,8-11], мӢ кІҪкі„, мҷёмғҒ, лӮҙ분비/лҢҖмӮ¬м„ұ, мӢ¬/нҸҗкё°лҠҘ, к°җм—ј, мӮ°л¶Җмқёкіј, лҸ…м„ұ л“ұмңјлЎң лӮҳлҲ„лҠ” мӢңлҸ„к°Җ мһҲм—Ҳкі [5], лҮҢнҳҲкҙҖм§Ҳнҷҳ, мӢ¬нҳҲкҙҖм§Ҳнҷҳ, к°җм—ј, лҮҢм „мҰқ л°ңмһ‘, м •мӢ м§Ҳнҷҳ, лҢҖмӮ¬м„ұ, лҸ…м„ұ к·ёлҰ¬кі мқјкіјм„ұм „мІҙкё°м–өмғҒмӢӨлЎң лӮҳлҲ„кё°лҸ„ н•ҳмҳҖлӢӨ[3]. лӢӨлҘё м—°кө¬м—җм„ңлҠ” лҢҖмӮ¬м„ұ, лҮҢм¶ңнҳҲ, м•…м„ұ мў…м–‘, лҮҢкІҪмғү л“ұмңјлЎң лӮҳлҲ„м—ҲлҠ”лҚ°, лҢҖмӮ¬м„ұм—җ к°„м„ұлҮҢлі‘, м•ҢмҪ”мҳ¬ кҙҖл Ё м§Ҳнҷҳ, мҡ”лҸ…лҮҢлі‘, лӢ№мқҙлӮҳ м „н•ҙм§Ҳ л¬ём ң л“ұмңјлЎң лӮҳлҲ„кё°лҸ„ н•ҳмҳҖлӢӨ[8]. мқҙл Үл“Ҝ мқҙм „ м—°кө¬мқҳ мқҳмӢқмһҘм• мқҳ к°ҖмһҘ нқ”н•ң мӣҗмқёмқҖ мқјм •н•ҳм§Җ м•Ҡкі , мқ‘кёүмӢӨм—җ л°©л¬ён•ҳлҠ” мқҳмӢқмһҘм• нҷҳмһҗм—җ лҢҖн•ң лҢҖн‘ңм„ұмқ„ к°Җм§Җкё° нһҳл“Өм—ҲлӢӨ.м Җмһҗл“ӨмқҖ мқҙлҹ¬н•ң л¬ём ңлҘј н•ҙкІ°н•ҳкё° мң„н•ҳм—¬ мқ‘кёүмӢӨм—җ л°©л¬ён•ң нҷҳмһҗл“Ө мӨ‘м—җм„ң GCSк°Җ 15м җмқё нҷҳмһҗлҘј м ңмҷён•ң лӘЁл“ нҷҳмһҗлҘј 분м„қн•ҳмҳҖмңјл©°, мқҙ кіјм •м—җм„ң мқҳмӢқмһҘм• мқҳ мӣҗмқёмқ„ 분лҘҳн•ҳкё° мң„н•ҳм—¬ мқ‘кёүмқҳн•ҷкіј, лӮҙкіј, мӢ кІҪкіј м „л¬ёмқҳлЎң кө¬м„ұлҗң м»ЁмҶҢмӢңм—„мқ„ кө¬м„ұн•ҳм—¬ мһҗм„ён•ң кё°лЎқ 분м„қкіј 충분н•ң нҶ лЎ мқ„ кұ°міӨлӢӨ. лҳҗн•ң, ліё м—°кө¬лҠ” мқ‘кёүмӢӨм—җ л°©л¬ён•ң мқҳмӢқмһҘм• нҷҳмһҗм—җ лҢҖн•ҙм„ң COVID-19 мқҙм „кіј мқҙнӣ„мқҳ мӣҗмқё 비көҗлҘј мӢңн–үн•ң мІ« лІҲм§ё м—°кө¬лЎңм„ң, COVID-19 мқҙнӣ„м—җ мқ‘кёүмӢӨм—җ л°©л¬ён•ҳлҠ” мқҳмӢқмһҘм• мқҳ мӣҗмқём—җм„ң нҢЁлҹ¬лӢӨмһ„ ліҖнҷ”к°Җ мһҲмқҢмқ„ ліҙм—¬мЈјкі мһҲлӢӨ. мқҙм „мқҳ м—°кө¬м—җ мқҳн•ҳл©ҙ[1,3-5,9-11], мқ‘кёүмӢӨм—җ л°©л¬ён•ң мқҳмӢқмһҘм• мқҳ нқ”н•ң мӣҗмқёмқҖ лҮҢмЎёмӨ‘, мӨ‘추мӢ кІҪкі„к°җм—ј, кІҪл Ё л“ұмқҳ мӢ кІҪкі„ л¬ём ңлЎңм„ң к·ё 비мңЁмқҖ м•Ҫ 28%м—җм„ң 38%лЎң лӢӨм–‘н•ҳкІҢ ліҙкі лҗң л°” мһҲлӢӨ. ліё м—°кө¬м—җм„ңлҠ” мқ‘кёүмӢӨм—җ л°©л¬ён•ң мқҳмӢқмһҘм• мқҳ к°ҖмһҘ нқ”н•ң мӣҗмқёмқҙ м „мӢ к°җм—јмқҙм—Ҳмңјл©°, лҢҖмӮ¬м„ұ, мӢ¬мһҘм„ұ, лҸ…м„ұм§Ҳнҷҳ, м •мӢ м„ұ л“ұмқҳ мӨ‘추мӢ кІҪкі„ мқҙмҷёмқҳ мӣҗмқёмқҖ м „мІҙ кё°к°„м—җм„ң лӘЁл‘җ 1,206лӘ…(65.1%)мңјлЎң, BCм—җм„ң 720лӘ…(67.4%), ACм—җм„ңлҠ” 481лӘ…(62.1%)мқҙм—ҲлӢӨ. мқҙкІғмқҖ мөңк·ј мҡ°лҰ¬лӮҳлқј м—°кө¬м—җм„ң мқ‘кёүмӢӨм—җ л°©л¬ён•ң мқҳмӢқмһҘм• нҷҳмһҗ мӨ‘м—җм„ң м „мӢ к°җм—јкіј лҢҖмӮ¬м„ұмқ„ н•©н•ҳл©ҙ м•Ҫ 52%м—җ н•ҙлӢ№н•ңлӢӨлҠ” ліҙкі мҷҖ к¶ӨлҘј к°ҷмқҙ н•ңлӢӨ[2]. кІҢлӢӨк°Җ, ліё м—°кө¬м—җм„ңлҠ” COVID-19 мқҙм „кіј мқҙнӣ„лҘј 비көҗн•ҳм—¬ мқҳмӢқмһҘм• мқҳ мӣҗмқё 분нҸ¬к°Җ лӢ¬лқјм§ҖлҠ” кІғмқ„ нҷ•мқён•ҳмҳҖлӢӨ. м „мӢ к°җм—јкіј мӢ¬мқём„ұ мӣҗмқёмқҙ к°җмҶҢн•ҳкі , лҸ…м„ұм§Ҳнҷҳкіј мҷёмғҒм—җ мқҳн•ң мқҳмӢқмһҘм• к°Җ мҰқк°Җн•ҳмҳҖлӢӨ. м „мӢ к°җм—јмқҖ BCм—җм„ң н•ҳлЈЁ мӨ‘ м Ҳл°ҳ мқҙмғҒм—җм„ң к°ҖмһҘ л§ҺмқҖ 비мңЁмқ„ м°Ём§Җн•ҳмҳҖмңјлӮҳ, ACм—җм„ңлҠ” м „мӢ к°җм—јмқҳ к°җмҶҢмҷҖ лҚ”л¶Ҳм–ҙ лҮҢмЎёмӨ‘мқҳ л№ҲлҸ„к°Җ мҰқк°Җн•ң кІғмқҙ нҷ•мқёлҗҳм—ҲлӢӨ. мқҙкІғмқҖ мөңк·ј COVID-19лЎң мӢңн–үн•ҳлҠ” мҶҗ м”»кё°мҷҖ л§ҲмҠӨнҒ¬ м“°кё°, мӮ¬нҡҢм Ғ кұ°лҰ¬л‘җкё° л“ұмқҳ м •мұ…кіј м§Җм№Ём—җ мқҳн•ҙ к°җм—јмқ„ мҳҲл°©н•ҳлҠ” лҚ° нһҳм“ҙ кІ°кіјлЎң мӮ¬лЈҢлҗңлӢӨ. BCм—җм„ң м„ё лІҲм§ёлЎң нқ”н•ң мӣҗмқёмқҙм—ҲлҚҳ лҮҢмЎёмӨ‘мқҙ ACм—җм„ң л‘җ лІҲм§ёлЎң мҳ¬лқјм„ кІғ лҳҗн•ң лҮҢмЎёмӨ‘мқҙ лҠҳм–ҙлӮ¬кё° л•Ңл¬ёмқҙлқјкё°ліҙлӢӨлҠ” м „мӢ к°җм—јмқҙ мӨ„м–ҙл“Өм—Ҳкё° л•Ңл¬ёмңјлЎң ліҙлҠ” кІғмқҙ мўҖ лҚ” н•©лҰ¬м Ғ м„ӨлӘ…мқј кІғмқҙлӢӨ. мӢ¬мһҘм„ұ мқҳмӢқмһҘм• мқҳ к°җмҶҢлҠ” COVID-19лЎң мқён•ң мғқнҷңмҠөкҙҖ к°ңм„ мқҳ нҡЁкіјлЎң м„ӨлӘ…н• мҲҳ мһҲлӢӨ. мөңк·ј м—°кө¬м—җм„ң COVID-19 мқҙнӣ„м—җ мЈјмҡ” мӢ¬нҳҲкҙҖкі„ м§ҲнҷҳмңјлЎң мқён•ң мһ…мӣҗмқҙ мӨ„м–ҙл“Өм—ҲмқҢмқ„ ліҙкі н•ҳмҳҖлҠ”лҚ°, к·ё мқҙмң лҠ” лӘ…нҷ•н•ҳм§Җ м•Ҡм§Җл§Ң, COVID-19лЎң мқён•ң м§Җм№ЁмңјлЎң мғқнҷңмҠөкҙҖ к°ңм„ мқҙ мқҙлЈЁм–ҙм ём„ң мҳӨнһҲл Ө к°җм—ј, мҲ , кіјлҸ„н•ң мӢ мІҙ нҷңлҸҷ л“ұмқҳ мң„н—ҳмҡ”мқём—җ л…ём¶ңмқҙ мӨ„м–ҙл“Өм—Ҳкё° л•Ңл¬ёмңјлЎң м¶”м •н•ҳмҳҖлӢӨ[12]. ліё м—°кө¬м—җм„ңлҠ” BCм—җм„ңлҠ” м „мӢ к°җм—јмқҙ лӮ® мӢңк°„мқҳ лӘЁл“ мӢңк°„лҢҖм—җм„ң м „мӢ к°җм—јмқҙ мқҳмӢқмһҘм• мқҳ к°ҖмһҘ нқ”н•ң мӣҗмқёмқҙм—ҲмңјлӮҳ, ACм—җм„ңлҠ” мӢңк°„лҢҖлі„лЎң к°ҖмһҘ нқ”н•ң мӣҗмқёмқҙ лӢӨм–‘н•ҳкІҢ лӮҳнғҖлӮ¬лҠ”лҚ°, мқҳмӢқмһҘм• мқҳ мӣҗмқёмңјлЎңм„ң м „мӢ к°җм—јмқҳ мғҒлҢҖм Ғ к°җмҶҢмҷҖ л°ңм—ҙм—җ лҢҖн•ң л°©м—ӯм§Җм№Ёмқҳ мҳҒн–Ҙмқҙ мһҲмқ„ кІғмқҙлқј мӮ¬лЈҢлҗңлӢӨ.н•ңнҺё, лҸ…м„ұм§Ҳнҷҳкіј мҷёмғҒмқҳ мҰқк°ҖлҠ” COVID-19 мһҗмІҙлЎң мқён•ң кІғмқҙлқјкё°ліҙлӢӨлҠ”, мқҳлЈҢм „лӢ¬ мІҙкі„мқҳ ліҖнҷ”лЎң мқён•ң кІғмңјлЎң ліҙмқёлӢӨ. нҠ№нһҲ лҸ…м„ұм§ҲнҷҳмқҖ лӢӨлҘё мӣҗмқёмқ„ л°°м ңн•ҳлҠ” кІғмқҙ мЈјлҗң м ‘к·ј л°©лІ•мқҙл©° лҮҢмҷёмғҒмқҖ мҲҳмҲ мқ„ нҸ¬н•Ён•ң лӢӨн•ҷм ңм Ғ м ‘к·јмқҙ н•„мҡ”н•ң мҳҒм—ӯмңјлЎңм„ң, COVID-19 кұ°м җ лі‘мӣҗм—җм„ң к·јл¬ҙн•ң м Җмһҗл“Өмқҳ кІҪн—ҳм—җ 비춰볼 л•Ң, COVID-19м—җ лҢҖмқ‘н•ҳкё° мң„н•ң мқём Ғ лҳҗлҠ” л¬јм Ғ мһҗмӣҗмқҙ лҜёл№„н•ҳкұ°лӮҳ н”„лЎңнҶ мҪңмқ„ мҷ„м „нһҲ 갖추м§Җ лӘ»н•ң мқјм„ мқҳ лі‘мӣҗм—җм„ң мүҪкІҢ лӢӨлЈЁм§Җ лӘ»н•ҳлҠ” нҷҳмһҗлЎң 분лҘҳлҗҳм–ҙ мғҒкёүлі‘мӣҗмңјлЎң м „мӣҗмқҙ лҠҳм–ҙлӮң кІғмңјлЎң мӮ¬лЈҢлҗңлӢӨ. мҰү, нҷҳмһҗмқҳ кё°м Җм§Ҳнҷҳкіј н•Ёк»ҳ лҮҢмЎёмӨ‘, л°ңмһ‘ л“ұмқҳ кёүм„ұмӢ кІҪкі„м§Ҳнҷҳмқ„ к°җлі„н•ҙм•ј н•ҳл©°, мқҳмӢқмһҘм• лҘј лҸҷл°ҳн•ң л‘җл¶Җ мҷёмғҒмқҖ мқ‘кёү мҲҳмҲ мқҳ к°ҖлҠҘм„ұмқҙ мһҲкё° л•Ңл¬ём—җ мқјм„ мқҳ лі‘мӣҗм—җм„ң COVID-19 лҢҖмқ‘м§Җм№Ё м•„лһҳм—җм„ң м •мғҒм Ғмқё 진лЈҢм—җ л¶ҖлӢҙмқҙ мһҲлӢӨлҠ” кІғмқҙлӢӨ. мқҙм—җ л”°лқј, BCм—җ 비н•ҳм—¬ ACм—җм„ң лҚ” лҶ’мқҖ 비мңЁлЎң мғҒкёүлі‘мӣҗмңјлЎңмқҳ л№ лҘё мқҙмҶЎмқҙ мқҙлЈЁм–ҙм§ҖлҠ” кІғмңјлЎң мӮ¬лЈҢлҗҳл©°, мқҙлҹ¬н•ң нҳ„мғҒмқҖ мқ‘кёүмӢӨм—җм„ң нҮҙмӢӨ л°°м№ҳмқҳ ліҖнҷ”лЎң мқҙм–ҙ진лӢӨ. BCм—җм„ңлҠ” мқҳмӢқмһҘм• лЎң мқ‘кёүмӢӨмқ„ л°©л¬ён•ң н•ңмһҗмқҳ м•Ҫ 19%лҠ” лӢӨлҘё лі‘мӣҗмңјлЎң м „мӣҗлҗҳм—ҲмңјлӮҳ ACм—җм„ңлҠ” м•Ҫ 12%лЎң к°җмҶҢн•ң кІғмқҖ COVID-19 кҙҖл Ё м§Җм№Ё н•ҳм—җм„ң мЎ°кё°м—җ м „мӣҗмқҙ м–ҙл өкІҢ лҗҳм–ҙ л°ңмғқн•ң нҳ„мғҒмңјлЎң ліј мҲҳ мһҲлӢӨ.мӨ‘추мӢ кІҪкі„ кҙҖл Ё м§Ҳнҷҳмқё лҮҢмЎёмӨ‘мқҙлӮҳ л°ңмһ‘мқҖ мЈјмҡ”н•ң мқҳмӢқмһҘм• мқҳ мӣҗмқёмңјлЎңм„ң л°ҳл“ңмӢң кі л Өн•ҙм•ј н•ҳлҠ” мӣҗмқёмқҙлӢӨ. BCм—җм„ң мӨ‘추мӢ кІҪкі„ кҙҖл Ё мӣҗмқёмқё лҮҢмЎёмӨ‘, л°ңмһ‘, лҮҢмҷёмғҒ, мӨ‘추мӢ кІҪкі„к°җм—јмқҖ м „мІҙмқҳ м•Ҫ 1/4мқ„ м°Ём§Җн•ҳл©°, ACм—җм„ңлҠ” м•Ҫ 1/3мқ„ м°Ём§Җн•ҳмҳҖлӢӨ. м „мӢ к°җм—јмқҳ к°җмҶҢмҷҖ лҮҢмҷёмғҒмқҳ мҰқк°ҖмҷҖ н•Ёк»ҳ лҮҢмЎёмӨ‘мқҳ 비мңЁ мҰқк°Җ л•Ңл¬ём—җ ACм—җм„ң мӨ‘추мӢ кІҪкі„ мӣҗмқёмқҳ мқҳмӢқмһҘм• к°Җ лҠҳм–ҙлӮҳлҠ” м–‘мғҒмңјлЎң лӮҳнғҖлӮ¬лӢӨкі мӮ¬лЈҢлҗңлӢӨ. н•ңнҺё, ліё м—°кө¬м—җм„ң м§ҡкі л„ҳм–ҙк°Җм•ј н• кІғмқҙ мһҲлҠ”лҚ°, мқ‘кёүмӢӨм—җм„ң 1-2мқј лҸҷм•Ҳмқҳ м Ғк·№м Ғмқё кІҖмӮ¬м—җлҸ„ л¶Ҳкө¬н•ҳкі мқҳмӢқмһҘм• мқҳ мӣҗмқёмқ„ нҠ№м •н•ҳм§Җ лӘ»н•ҳлҠ” кІҪмҡ°к°Җ BCмҷҖ ACлҘј н•©міҗм„ң 101лӘ…мңјлЎң м•Ҫ 5.1%м—җ лӢ¬н•ҳлҠ” кІғмқҙлӢӨ. мӢӨм ң мһ„мғҒм—җм„ң, мқ‘кёүмӢӨм—җм„ңмқҳ 진лӢЁлӘ…мқҖ нҷ•м§„мқҙ м•„лӢҢ м¶”м •м§„лӢЁм—җм„ң лЁёл¬ҙлҘҙлҠ” кІҪмҡ°к°Җ л§Һкі , л‘җ к°Җм§Җ мқҙмғҒмқҳ мӣҗмқёмқҙ мқҳмӢ¬лҗҳлҠ” кІҪмҡ°м—җлҠ” мһ…мӣҗ 진лЈҢм—җм„ң кІ°лЎ м—җ мқҙлҘҙкІҢ лҗҳлҠ” мқјмқҙ нқ”н•ҳлӢӨ. мҳҲлҘј л“Өм–ҙ, лҮҢм „мҰқмңјлЎң л°ңн”„лЎңмӮ°мқ„ нҲ¬м•Ҫ мӨ‘мқё нҷҳмһҗк°Җ нҳјлҸҲ мғҒнғңлЎң мқ‘кёүмӢӨмқ„ л°©л¬ён•ҳмҳҖлҠ”лҚ° лҮҢм „мҰқ л°ңмһ‘мқҳ м—¬л¶ҖлҠ” нҷ•мқёлҗҳм§Җ м•Ҡкі , ліөл¶Җ м»ҙн“Ён„°лӢЁмёөмҙ¬мҳҒм—җм„ң к°„кІҪнҷ”мҰқмқ„ мІҳмқҢ 진лӢЁл°ӣм•ҳмңјл©°, лҸҷмӢңм—җ кі м•”лӘЁлӢҲм•„нҳҲмҰқмқҙ нҷ•мқёлҗң кІҪмҡ°м—җлҠ” мқҳмӢқмһҘм• мқҳ мӣҗмқёмқ„ нҠ№м •н• мҲҳ м—Ҷм—ҲлӢӨ. лҳҗн•ң мӨ‘추мӢ кІҪкі„к°җм—јмңјлЎң м¶”м •н•ҳм—¬ мһ…мӣҗн•ң нӣ„м—җ 추к°ҖкІҖмӮ¬ кІ°кіјм—җ л”°лқј мӢңмӢ кІҪмІҷмҲҳм—јмңјлЎң 진лӢЁлӘ…мқҙ л°”лҖҢм—ҲлҚ”лқјлҸ„ мқ‘кёүмӢӨ нҮҙмӢӨ мӢңм җм—җм„ңлҠ” 진лӢЁлӘ…мқҙ мӨ‘추мӢ кІҪкі„к°җм—јмқҙлӢӨ. мқҙлҹ¬н•ң мҳҲмӢңмқҳ мЎҙмһ¬мҷҖ лҚ”л¶Ҳм–ҙ, м „мІҙ кё°к°„м—җм„ң мӣҗмқёл¶ҲлӘ… нҷҳмһҗк°Җ 5% мқҙмғҒ мЎҙмһ¬н•ңлӢӨлҠ” кІғмқҖ мқ‘кёүмӢӨм—җм„ңмқҳ мқҳмӢқмһҘм• м—җкІҢ ліҙлӢӨ лҚ” мӢ мҶҚн•ҳл©ҙм„ңлҸ„ м„ёмӢ¬н•ң м ‘к·јмқҙ н•„мҡ”н•ҳл©°, к·ёлҹјм—җлҸ„ л¶Ҳкө¬н•ҳкі м •нҷ•н•ң 진лӢЁкіј м№ҳлЈҢлҘј мң„н•ҙм„ңлҠ” мқ‘кёүмӢӨ 진лЈҢл§ҢмңјлЎңлҠ” 충분н•ҳм§Җ м•Ҡм•„м„ң мһ…мӣҗмқ„ нҸ¬н•Ён•ң 추к°Җм Ғмқё мқҳн•ҷм Ғ м ‘к·јмқҙ н•„мҡ”н•Ёмқ„ мӢңмӮ¬н•ңлӢӨ.ліё м—°кө¬м—җлҠ” лӘҮ к°Җм§Җ м ңн•ңм җмқҙ мһҲлӢӨ. мІ«м§ё, лӢЁмқјкё°кҙҖмқҳ нӣ„н–Ҙм—°кө¬лЎңм„ң м„ нғқнҺён–Ҙмқ„ л°°м ңн• мҲҳ м—ҶлӢӨ. л‘ҳм§ё, ліё м—°кө¬мқҳ 진лӢЁмқҖ мқ‘кёүмӢӨм—җм„ң нҮҙмӢӨн•ҳлҠ” мӢңм җмқҳ м¶”м •м§„лӢЁмңјлЎңм„ң, мөң종진лӢЁкіј лӢӨлҘј мҲҳ мһҲлӢӨ. м „мҲ н•ҳмҳҖл“Ҝмқҙ, мқҙкІғмқҖ мқҳмӢқмһҘм• к°Җ лҸ„м „м Ғмқё мҳҒм—ӯмқҙлқјлҠ” л°©мҰқмқҙлқј н•ҳкІ мңјл©°, ліё н–Ҙнӣ„м—җлҸ„ мқ‘кёүмӢӨм—җм„ңмқҳ мқҳмӢқмһҘм• м—җ кҙҖн•ң кҫёмӨҖн•ң м—°кө¬к°Җ н•„мҡ”н•ң мқҙмң мқҙлӢӨ. м…Ӣм§ёлҠ” ACм—җ н•ҙлӢ№н•ҳлҠ” кё°к°„мқҖ 9к°ңмӣ”лЎң BCм—җ 비н•ҳм—¬ 3к°ңмӣ”мқҙ 짧아м„ң 비көҗ кё°к°„мқҙ 비лҢҖм№ӯм Ғмқё кІғмқҙлӢӨ. н•ҳм§Җл§Ң COVID-19лқјлҠ” м§Ҳлі‘ мһҗмІҙк°Җ мқёлҘҳм—җкІҢлҠ” мІҳмқҢ кІӘлҠ” м»ӨлӢӨлһҖ лҸ„м „мқҙл©°, мқҙм—җ лҢҖн•ң кІҪн—ҳмқ„ кіөмң н•ҳлҠ” кІғмқҖ м•„м§Ғ лҒқлӮҳм§Җ м•ҠмқҖ COVID-19мқҳ мң„нҳ‘ мҶҚм—җм„ң мқ‘кёүмӢӨм—җм„ң мқҳмӢқмһҘм• м—җ лҢҖн•ң 진лЈҢ л°©м№Ёмқ„ м„Өм •н•ҳлҠ” лҚ° лҸ„мӣҖмқҙ лҗ кІғмқҙлқј кё°лҢҖн•ңлӢӨ.ліё м—°кө¬лҠ” мқ‘кёүмӢӨм—җ л°©л¬ён•ң мқҳмӢқмһҘм• нҷҳмһҗм—җ лҢҖн•ҙм„ң COVID-19 мқҙм „кіј мқҙнӣ„мқҳ мӣҗмқё 비көҗлҘј мӢңн–үн•ң мІ« лІҲм§ё м—°кө¬мқҙлӢӨ. мқҙ м—°кө¬лҘј нҶөн•ҳм—¬, мқ‘кёүмӢӨмқ„ л°©л¬ён•ҳлҠ” мқҳмӢқмһҘм• нҷҳмһҗм—җм„ң мӨ‘추мӢ кІҪкі„ мқҙмҷёмқҳ мӣҗмқёмңјлЎңм„ң м „мӢ к°җм—јкіј лҢҖмӮ¬м„ұмқҙ кіјл°ҳмҲҳлқјлҠ” м җмқ„ нҷ•мқён•ҳмҳҖмңјл©°, BCмҷҖ ACм—җм„ң мқҳмӢқмһҘм• мқҳ мӣҗмқём§Ҳнҷҳмқҳ ліҖнҷ”к°Җ мқҙлЈЁм–ҙм§Җкі мһҲлӢӨлҠ” кІғмқ„ ліҙм—¬мӨҖ лҚ°м—җ мқҳмқҳк°Җ мһҲлӢӨ.
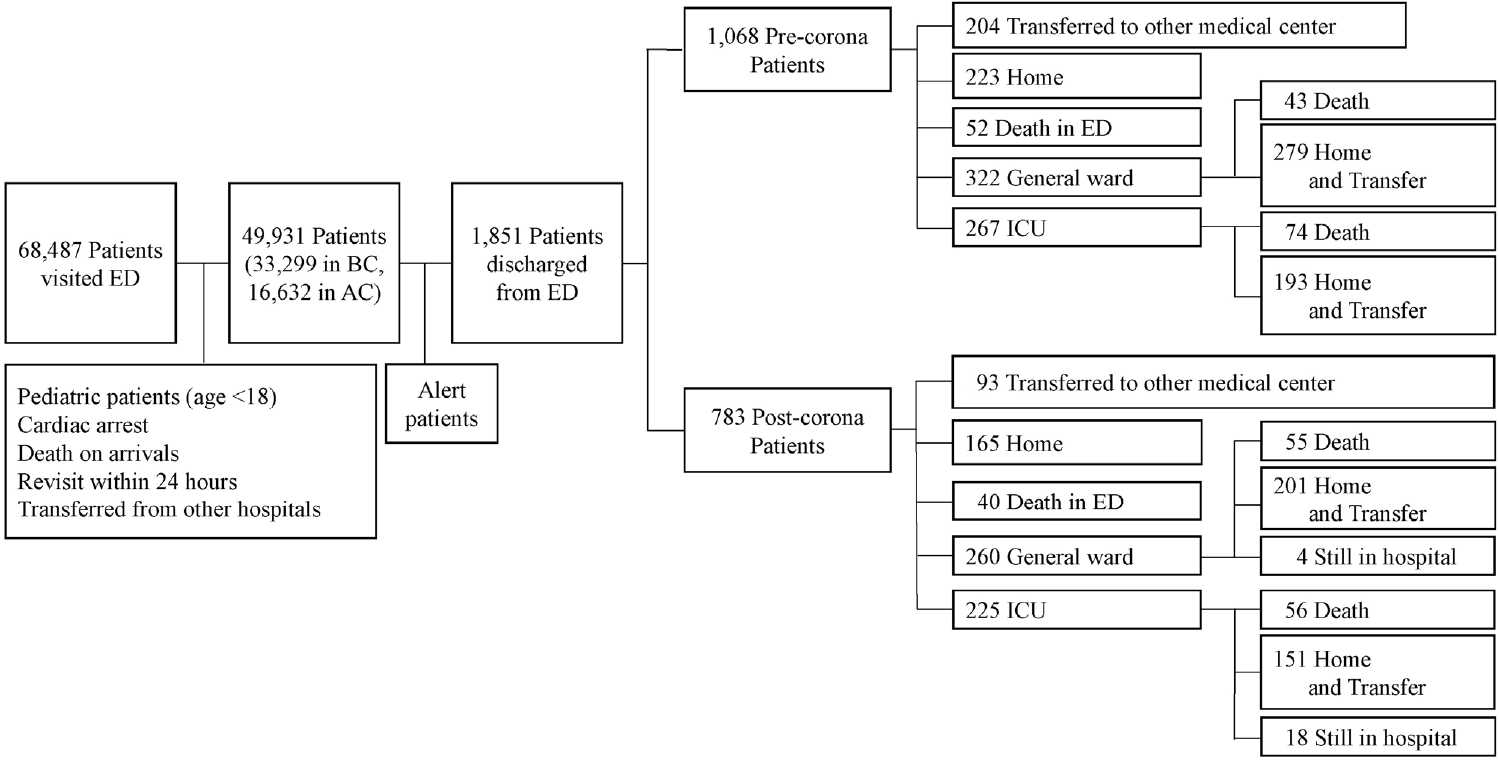
FigureВ 1.
Enrollment, destinations from emergency department, and results of patients with altered level of consciousness. ED; emergency department, BC; before coronavirus disease-19, AC; after coronavirus disease-19, ICU; intensive care unit.
FigureВ 2.
The etiologies of altered level of consciousness in emergency department. Left, before coronavirus disease-19; right, after coronavirus disease-19. The all-time leading cause of ALC in ED was systemic infection (29.2% in BC, 25.0% in AC), followed by metabolic cause (21.0%) in BC and stroke (18.4%) in AC. Extra-cerebral etiologies of ALC were 1,206 (65.1%), consisted of 720 (67.4%) of BC and 481 (62.2%) of AC. TBI; traumatic brain injury, CNS; central nervous system, ALC; altered level of consciousness, ED; emergency department, BC; before coronavirus disease-19, AC; after coronavirus disease-19.
FigureВ 3.
The etiology analysis by time zone. Compared with the before coronavirus-19 (left graph), the numbers of patients with systemic infection reduced in the after coronavirus-19 (right graph), however, the two graphs showed analogous temporal pattern. TBI; traumatic brain injury, CNS; central nervous system.
TableВ 1.
Demographic data of the patients with ALC in the ED
| Precorona (n=1,068) | Postcorona (n=783) | ПҮ2 (p) | p-value | |
|---|---|---|---|---|
| Sex, female | 498 (46.6) | 336 (42.9) | 0.052a | |
| Age (years) | 69.05Вұ16.1 | 67.25Вұ17.2 | 0.021a | |
| вҖғвүӨ29 | 25 (2.3) | 39 (5.0) | 11.618 (0.114)b | |
| вҖғ30-39 | 52 (4.9) | 35 (4.5) | ||
| вҖғ40-49 | 56 (5.2) | 42 (5.4) | ||
| вҖғ50-59 | 140 (13.1) | 111 (14.2) | ||
| вҖғ60-69 | 178 (16.7) | 133 (17.0) | ||
| вҖғ70-79 | 280 (26.2) | 192 (24.5) | ||
| вҖғ80-89 | 300 (28.1) | 211 (26.9) | ||
| вҖғвүҘ90 | 37 (3.5) | 20 (2.6) | ||
| Stay time in ED (hours) | 18.87Вұ23.04 | 18.27Вұ22.29 | 0.575a |
TableВ 2.
The causes of ALC in the ED
| BC (n=1,068) | AC (n=783) | ПҮ2 (p) | |
|---|---|---|---|
| Systemic infection | 312 (29.2)a | 196 (25.0)a | 62.897 (0.000) |
| Metabolic cause | 224 (21.0) | 143 (18.3) | |
| Stroke | 186 (17.4) | 144 (18.4) | |
| Cardiogenic | 69 (6.5)a | 22 (2.8)a | |
| Seizure | 74 (6.9) | 67 (8.6) | |
| Toxicity | 96 (9.0)a | 108 (13.8)a | |
| Psychiatric | 19 (1.8) | 17 (2.2) | |
| Traumatic brain injury | 12 (1.1)a | 45 (5.7)a | |
| CNS infection | 9 (0.8) | 7 (0.9) | |
| Undetermined | 67 (6.3) | 34 (4.3) |
TableВ 3.
Destinations of ALC after ED
| Destination | BC (n=1,068) | AC (n=783) | ПҮ2 (p) |
|---|---|---|---|
| Death | 52 (4.9) | 40 (5.1) | 18.466 (0.001) |
| General ward | 322 (30.1) | 260 (33.2) | |
| ICU | 267 (25.0) | 225 (28.7) | |
| Transfer to other hospital | 204 (19.1)a | 93 (11.9)a | |
| Home | 223 (20.9)a | 165 (21.1)a |
TableВ 4.
Cause analysis of ALC in ED by time zone, BC
TableВ 5.
Cause analysis of ALC in ED by time zone, AC
- REFERENCES
- REFERENCES
- 1. Kanich W, Brady WJ, Huff JS, Perron AD, Holstege C, Lindbeck G, et al. Altered mental status: evaluation and etiology in the ED. Am J Emerg Med 2002;20:613-617.
[Article] [PubMed]2. Jung S, Jeon JC, Jung CG, Cho YW, Kim KT. The etiologies of altered level of consciousness in the emergency department. J Neurocrit Care 2020;13:86-92.
[Article]3. Völk S, Koedel U, Pfister HW, Schwankhart R, Op den Winkel M, Mühlbauer K, et al. Impaired consciousness in the emergency department. Eur Neurol 2018;80:179-186.
[Article] [PubMed]4. Smith AT, Han JH. Altered mental status in the emergency department. Semin Neurol 2019;39:5-19.
[Article] [PubMed]5. Kekec Z, Senol V, Koc F, Seydaoglu G. Analysis of altered mental status in Turkey. Int J Neurosci 2008;118:609-617.
[Article] [PubMed]6. Adjemian J, Hartnett KP, Kite-Powell A, DeVies J, Azondekon R, Radhakrishnan L, et al. Update: COVID-19 pandemic-associated changes in emergency department visits - United States, December 2020-January 2021. MMWR Morb Mortal Wkly Rep 2021;70:552-556.
[Article] [PubMed] [PMC]7. Laukkanen L, Lahtinen S, Liisanantti J, Kaakinen T, Ehrola A, Raatiniemi L. Early impact of the COVID-19 pandemic and social restrictions on ambulance missions. Eur J Public Health 2021 Apr 15. [Epub ahead of print].
[Article]8. Kwon SU, Roh JK. Clinical analysis on patients presenting with altered consciousness in the emergency room of S. N. U. H. J Korean Neurol Assoc 1995;13:453-463.9. Schmidt WU, Ploner CJ, Lutz M, Möckel M, Lindner T, Braun M. Causes of brain dysfunction in acute coma: a cohort study of 1027 patients in the emergency department. Scand J Trauma Resusc Emerg Med 2019;27:101.
[Article] [PubMed] [PMC]10. Naughton BJ, Moran MB, Kadah H, Heman-Ackah Y, Longano J. Delirium and other cognitive impairment in older adults in an emergency department. Ann Emerg Med 1995;25:751-755.
[Article] [PubMed]11. Yoo SI, Won HS, Jung JH, Jang SH. Clinical analysis on patients with altered mental status in the emergency department: elderly versus adult patients. J Korean Geriatr Soc 2008;12:82-88.12. Andersen J, Strandberg-Larsen K, Gerds T, Gislason G, Torp-Pedersen C, Blanche P, et al. Risk of major cardiovascular events according to educational level before and after the initial COVID-19 public lockdown: a nationwide study. J Epidemiol Community Health 2021 Feb 4. [Epub ahead of print].
[Article]
