응급 신경계 질환의 발전과 대응 방향
Advancements in Neurological Emergency Medicine and the Evolving Role and System
Article information
서 론
현대 의료의 발전과 변화 속에 신경계 질환 진료는 응급 상황의 중요성이 나날이 증대되고 있다. 의식장애, 뇌병증, 뇌졸중 및 간질 등의 중증 신경계 질환을 조기에 검사하고 치료하는 방법들이 급속히 발전하여 환자들의 예후가 개선되는 실질적인 도움이 보이기 때문이다[1]. 그러나 발전의 한편으로는 신속한 진료와 즉각적인 치료 제공의 요구도가 커지게 되어 기존 체계와의 불균형이 생기는 문제가 있다[2]. 신경계 임상 증상이 다양하고 복잡한 질병 발생 원인으로 진단이 어려운 경우가 많아 신경계 전문가의 참여가 필요한 것에 비해서 의료 체계 대응이 뒤쳐져서 발생하는 문제점들로 생각된다. 현재의 응급 신경계 질환의 중요성 및 국내외 대응 체계를 살펴보고 가능한 향후 발전 방향에 대해서 고찰하는 것은 이러한 불균형을 해소하는 데 도움이 될 것이다.
본 론
1. 응급 신경계 진료 전문성
국가 의료 체계나 지역 사회 구조에 따라 일부 차이가 있으나 응급실에서 접하게 되는 신경계 질환들은 의식장애, 마비, 경련, 두통 및 현기증의 증상들이 주를 이룬다. 그러나 증상이 유사하더라도 발병 원인은 신경계뿐 아니라 순환기나 소화기와 같이 전신 질환과 연관이 있는 경우도 많아 진단이 용이하지 않은 경우가 많다. 일부 질환은 조기에 적절한 치료를 받지 못하면 심각한 후유증 또는 사망으로 이어질 수 있는 위험을 가지기 때문에 조속한 진료도 필요하다. 따라서 의료진이 신체 검사 및 신경계 진찰, 검사 및 감시를 유기적으로 수행하고 최선의 치료를 제공하는 전문가로 구성된 체계가 의료기관 내 필요하게 되고, 상황에 따라서는 지역의 적절한 의료기관으로의 전원도 필요하다.
2. 중증도 및 초기 치료의 영향
응급 상황의 신경계 질환은 중증도가 높은 것이 특징이다. 뇌출혈(intracerebral hemorrhage)의 30일 사망률은 약 50%에 이르며 외상 뇌 손상(traumatic brain injury)은 약 29%, 뇌전증지속상태(status epilepticus)와 허혈뇌졸중은 약 20%에 달하는 높은 위험성이 보고된다[3]. 또한 보행장애, 실어증 및 와상 상태와 같은 질환은 일상생활에 큰 불편함을 주는 장애를 일으킬 수 있는데 치료까지의 시간이 예후에 영향을 미치는 경우가 많아서 알맞은 치료를 빠르게 제공할 수 있는 진료 체계의 중요성이 점점 더 커지고 있다. 이를 위해서는 응급 상황에서 전문가의 조기 진료 참여와 원활한 진료 체계 발전이 필요하며, 실제 임상 현장에서도 변화가 관찰되고 있다[4-7].
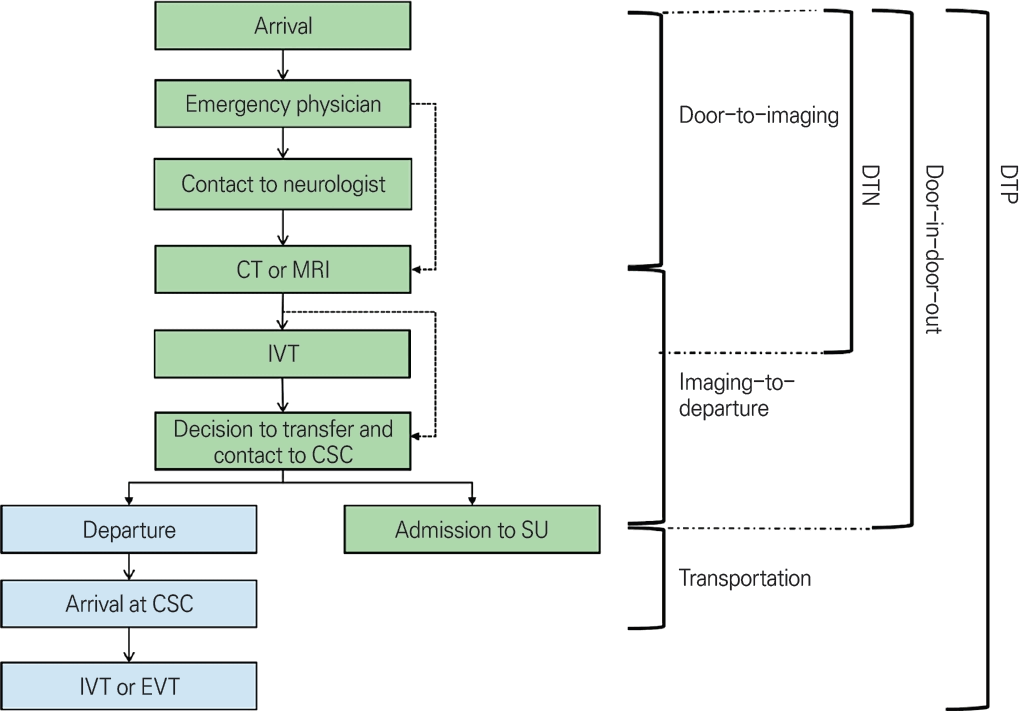
뇌졸중의 경우 혈전용해제(intravenous thrombolysis, IVT)와 혈전제거술(endovascular thrombectomy, EVT)을 중심으로 급성기 진료 프로세스가 발전하고 있다(Fig. 1) [7]. 병원 도착 후에 조기 선별, 의료진 검진, 영상 검사 및 치료 결정이 응급실 내에서 순차적으로 시행되어야 하는데, IVT 시작까지 병원 도착 후 1시간, EVT는 병원 도착 후 2시간 이내를 목표로 권고되고 있다. 합목적인 진료 체계를 구축하고 지속적으로 유지하는 것이 뇌졸중센터 인증에 필수 요건이기도 하다[8]. 여기에는 응급의학과와의 협력을 포함하여 다학제 진료팀 구성, 뇌졸중 집중 치료실(stroke unit) 운영, 중재시술팀 연결에 신경과 의사의 역할이 반드시 필요한 상황이다.
3. 진단의 어려움과 다양한 증상
응급 상황에서 마주하는 신경계 질환은 중추 및 말초신경계에서 모두 발생하기 때문에 다양한 형태의 운동장애와 감각 이상으로 발현된다. 신경계 진찰을 통해 질환이 발생한 위치를 특정(localization)해도 질병의 원인에 따라 전산화단층촬영(computed tomography), 자기공명영상(magnetic resonance imaging)과 같은 영상 검사, 뇌파(electroencephalography, EEG) 또는 신경전도 검사와 같은 다양한 신경 생리 검사(electrophysiologic test)를 적합하게 시행하고 해석해야 하기 때문에 지식의 습득과 전문적인 수련 과정이 필요하다[9]. 또한 두통, 어지럼 또는 실신과 같이 비특이적인 증상으로 발병 위치를 특정하기 어려운 경우도 많아 임상 경험이 필요하다.
이러한 신경계 질환의 특수성은 응급실에서의 복잡한 진단 과정에서 확인할 수 있다. 최근 연구에 따르면 비신경과 의사들로 구성된 응급 진료팀이 평가한 신경계 진단명의 약 1/3은 추후에 다른 진단으로 변경되는 것을 관찰하였다[10]. 특히 착란(confusion), 인지기능 이상(cognitive dysfunction), 경막하혈종(subdural hematoma) 및 뇌종양(brain tumor)과 같은 질환은 70% 넘게 진단이 변경되어 초기 진단의 어려움을 보여주었다. 진단 목록을 살펴보면 증상만을 기록한 것과 병리 소견을 뜻하는 진단명이 혼재되어 있고, 검사 진행과 치료 계획을 고려한 것들로 임상적 요소가 중요하게 적용된 것을 알 수 있다.
4. 진단의 발전과 의료 요구도
급성기 치료 발전은 신경과 의사에게는 업무 부담의 원인이 되고 있다. 의식장애 등의 신경 증상들이 급성으로 발현하는 경우에 뇌졸중 감별과 치료에 대한 요구가 증가하고 있는 것이 대표적인 사례이다. 국내를 포함하여 여러 나라들의 관찰 연구들은 119 현장과 응급실 일차 선별 과정에서 뇌졸중이 의심되는 경우들 중에서 최종적으로 뇌졸중으로 진단되는 경우는 약 50% 정도로 보고하고 있는데, 이 수치로 업무량을 대략적으로 추정할 수 있다. 대략적으로 뇌졸중 입원 환자 수의 두 배에 해당되는 응급 진료가 필요할 것으로 생각할 수 있다[11-13]. 뇌졸중이 아닌 유사 질환인 경우에도 바로 진료가 종료되는 것이 아니며 검진, 검사 수행과 해석 및 최종 진단에 이르기까지 신경과 의료진의 참여가 요구된다(Fig. 2). 유사 질환 중에는 대사 이상 및 약물에 의한 경우가 가장 빈도가 높은 것으로 보이는데, 호흡곤란, 전해질 이상, 간담도 및 신장 대상 이상 또는 감염 등의 이유로 의식 변화나 어지럼이 발생하였음에도 뇌졸중 등 신경계 질환 배제를 우선적으로 시행하는 경우가 많은 상황이다. 그외에도 심혈관 질환, 정신 질환, 신경이/안과 질환 등의 문제도 비슷한 정도의 비율로 분포를 보여 시간과 인력 투여가 필요하다.
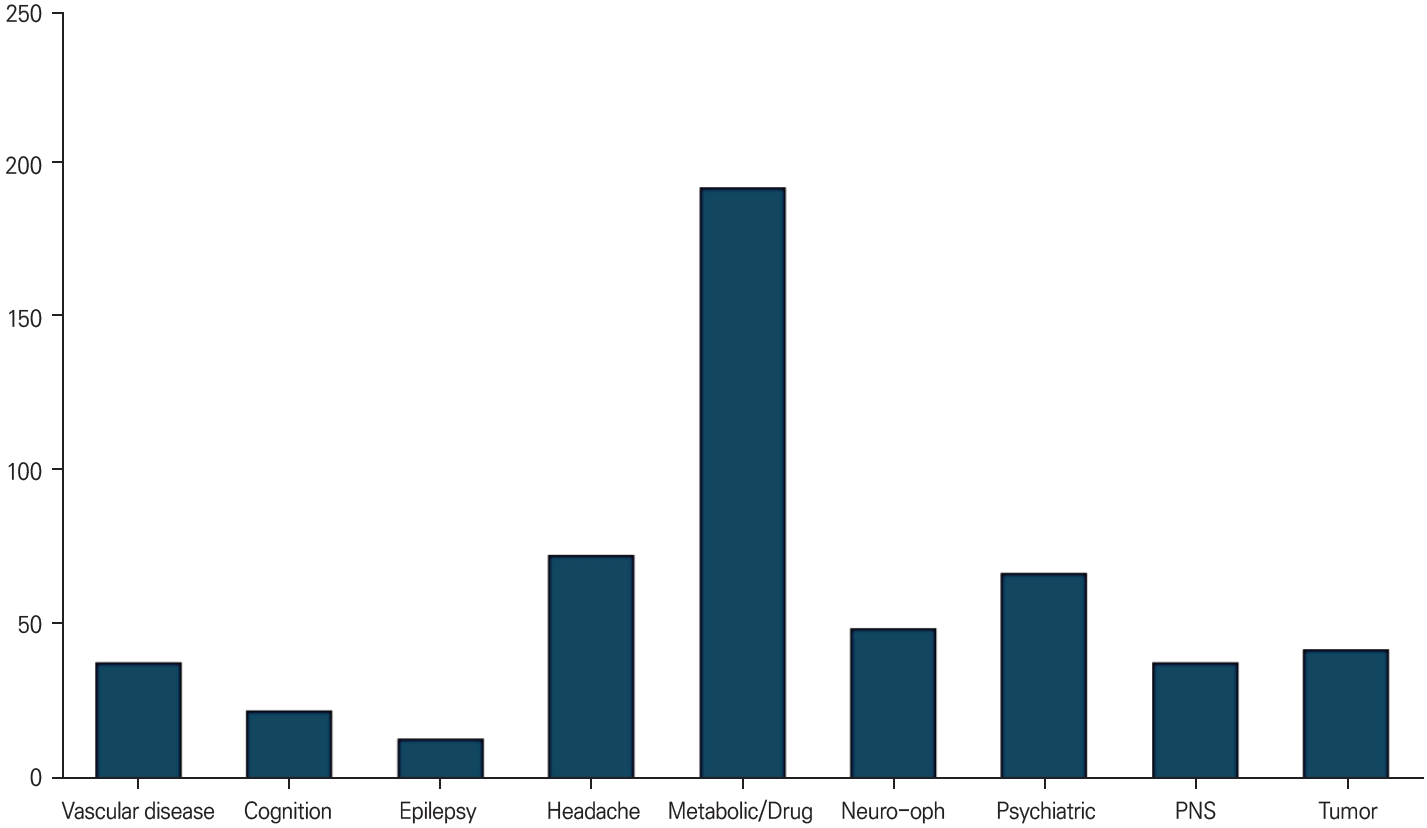
The disease spectrum of hyperacute stroke mimics. Vascular disease refers to any kind of cardiovascular disease, including hypotension and cardiac shock events. Metabolic disease includes the entire spectrum related to systemic body conditions, except for neurologic disease. Neuro-oph; neuro-ophthalmology and neuro-otology, PNS; peripheral nervous system.
뇌졸중 진료 이외에 다른 신체 질환에서 연관되어 보일 수 있는 신경학적 증상에 대해서도 전문가의 진료 요구가 증가하고 있다[14-17]. 혈당 이상, 간장애나 요독증이 의심되는 경우에도 뇌전증 등의 신경계 질환의 동반 발생 여부를 일차적으로는 감별해야 하지만, 그 외에도 경련, 의식 변화, 섬망 또는 운동장애의 평가에 참여 필요도가 증가하고 있다. 뇌영상 검사, EEG 또는 뇌척수액 평가를 포함하여 신경과 의사는 신경계 진찰, 검사의 계획 및 결과 해석에 역할이 필요하다.
약물에 의한 의식 변화 및 기능장애에 대한 연구는 신경과 응급 진료 참여의 현실적인 단면을 보여준다. 약물에 따라 차이가 있으나 MRI와 EEG는 20-100% 검사가 시행되었고 뇌척수액 검사도 적지 않게 시행된 것을 확인할 수 있다(Table). 진료 초기에는 약물의 비정상적 사용 정황을 파악하기 어렵고 약물 사용력과 같은 의료기록에 대한 정보가 제한되기 때문이다. 신경학적으로는 코마(coma)와 같은 의식장애와 언어장애나 착란으로 의사소통이 불가능하고 중증 질환들과 감별이 필요하기 때문이다. 대다수에서 급격한 상태 변화로 면밀한 환자 모니터링, 신경계 진찰 및 추적 검사가 필요하며 일부의 경우는 호흡과 혈압의 생명 징후(vital sign) 유지를 위하여 중환자실 치료가 필요하기도 하다. 이러한 과정에서 신경과 의사의 진료 참여는 효율적인 측면에서는 도움이 되는 면이 있으나 업무 과중으로 인하여 여러 문제점들이 발생하기도 한다.
5. 응급 신경계 질환의 국내외 대응 체계
국가별로 의료 체계, 인구 분포, 경제 및 의료 자원의 가용성에 차이가 있어 응급 신경계 질환 치료의 변화에 대응하는 정도는 차이가 있다[18,19]. 선진국은 노인 인구 증가에 따른 신경계 질환들의 유병률 상승과 의료 재원 사용에 대한 경험이 있어 우리와 비교하면서 향후 발전 방향을 정하는 데 도움이 될 수 있다. 또한 현재 국내의 상황을 정확히 평가하는 것이 인구 밀도가 높은 지역과 지역의 상황을 고려한 효율적인 개선책을 만드는 데도 필요하겠다.
6. 국내 응급실 현황과 문제점
전국에 응급의료기관은 403개소가 있으며 2020년 기준 권역응급의료센터 38개, 지역응급의료센터 129개, 지역응급의료기관 236개소로 의료 제공 능력(facility’s capacity)에 따른 차이에 따라 분류된다. 의료기관 이용은 환자 상태에 따라 알맞은 의료기관으로 이송되는 것이 목표이나, 거주 위치 등의 개별적 상황과 병원의 사정에 따라 다양한 의료기관에서 진료가 이루어지고 있다.
다행히 국가응급의료정보체계(National Emergency Department Information System, NEDIS)에서 급성 뇌졸중 진료 건수를 전향적으로 모니터링하고 있어 일부이나 중요한 정보를 얻을 수 있었다. 2024년 167개의 권역 및 지역응급의료센터에서 수집되는 NEDIS 자료에 따르면 연간 85,524명의 허혈 뇌졸중과 30,844명의 출혈성 뇌졸중이 등록되는 것으로 확인되었다. 약 60%에 이르는 지역응급의료기관이 제외된 점과 뇌졸중 진단 민감도가 50%인 점을 대략적으로 고려하면 국내에서는 연간 약 232,000건의 뇌졸중 의심자에 대한 진료가 필요한 것으로 추정할 수 있다.
권역응급의료센터는 응급의학전문의 전담 5인 이상이 필수이고 비응급의학과 전담 전문의는 환자 수가 30,000명을 초과하는 경우 1명을 기본으로 10,000명 증가마다 전문의 1명을 추가 확보하는 것을 기준으로 한다. 지역응급의료센터는 응급의학과 전문의 전담 2인 이상을 포함한 전담 전문의 4인 이상으로 하고 있다. 신경과 의사는 비응급의학과 전담 전문의에 한 명으로 포함되지만 실제적으로는 신경과 전담의가 거의 없어 앞서 기술한 많은 수의 뇌졸중 진료 건수는 신경과 의료진에게 큰 부담이 되고 있다.
권역응급의료센터를 운영하는 병원은 대부분 수련병원으로 교수 및 전공의들이 응급 진료에 많은 부분을 할애하고 있지만 뇌졸중 등은 진료 수요가 많아 의료진에게 과중한 업무량이 문제점이 되고 있다. 한편 129개 지역응급의료센터에서는 신경과 의료진이 없거나 소수인 경우가 대부분으로 응급의학과 의사가 배후 진료가 부족한 상황에서 진료를 담당하고 있다. 신속한 전문의 진료를 필요로 하는 최근의 의료 환경에는 부족한 부분이 많다. 응급 환자를 중증도에 따라서 5단계(Korea Triage and Acuity Scale, KTAS)로 구분하고 있으며 1-3등급에 대해서는 중증도 분류 후 30분에서 3시간 이내에 전문의 대면 진료를 요구하고 있다. 이에 해당하는 신경계 중증상병에는 뇌경색증(ischemic stroke, International Classification of Diseases [ICD] code I63-64), 뇌실질출혈(intracerebral hemorrhage, ICD code I61-62), 거미막하출혈(subarachnoid hemorrhage, ICD code I60) 및 뇌전증지속상태(status epilepticus, ICD code G41)가 포함되어 있어 신경과 전문의가 응급 상황에서부터 진료를 담당해야 하나 인적 재원의 한계가 있는 상황이다.
7. 해외의 대응 체계
많은 국가가 응급 상황에서의 신경과 진료 접근성 향상을 목표로 하지만 완벽하게 개선되어 작동하는 체계가 없는 것이 현실이다. 교통, 인구 구조, 경제 체계와 사회 문화와 같은 의료 외적인 요소들과 의료 체계 등 변수들의 영향이 크기 때문일 것으로 생각된다. 몇 개의 선진국의 사례를 살펴보면 프랑스의 브장송(Besançon)에서는 응급신경 네트워크(Réseau Urgences Neurologiques de Franche-Comte, RUNFC) 체계를 운영한다. 여러 지역 병원 응급실(spoke)을 허브(hub)로 연결하고 원격 진료(telemedicine)와 전원 이송 체계로 연계를 구축하였다. 이러한 변화는 조기에 효과를 보였는데 지역의 IVT 사용률이 9.9%에서 33.5%로 상승한 것을 포함하여 지역 내 뇌졸중 치료 효율성이 수년 내에 개선되었다[20]. 물론 이러한 체계에도 소규모 병원(spoke)의 신경계 환자 중 75%는 원격 진료를 받지 못하는 것과 24시간 원격 진료 체계가 유지가 미흡한 상황은 향후 보완이 필요한 것으로 보고하였다.
이탈리아에서는 응급 신경 환자를 위하여 1) 응급의료서비스(emergency medical service)에서 신경과 전문의 진료 병원으로 이송, 2) 자발적으로 응급실에 방문한 환자는 전문 병원으로 전원, 3) 의료기관들의 전화 상담과 원격 진료를 위한 의무적 연계 참여를 권고하는 지침을 만들었다[21]. 이에 따라 hub와 spoke 사이의 연계 체계를 구축하고 중증 질환의 치료 집중화(centralization)를 시행하고 있다. 이 역시 조기에 성과를 보고하였는데, 움부리아(Umbria) 지역의 IVT 사용률이 30% 증가하였다고 한다[22]. 이와 더불어 의료 이용에 대한 모니터링으로 소규모 병원에서 뇌졸중으로 인한 입원이 10-15% 감소하는 것과 평균 주당 0.5-1.0건의 원격 진료 시행 건수를 확인하여 시스템 유지에 필수적인 병원의 수입과 인적 재원 제공에 활용하는 것으로 보인다.
북유럽과 같이 의료 제공을 대부분 국가에서 담당하는 경우에는 고도의 집중화를 시행하고 있다. 예를 들어 덴마크는 1.3백만 인구 지역의 뇌졸중 치료를 6개 병원에서 2개로 집중하였으며 핀란드의 경우에는 2백만 인구 지역을 1곳의 대학병원에서 중증 응급 상황을 담당하면서 4-5개의 지역병원을 지원하게 하고 있다[23]. 이는 신경과 전문 인력을 집중하여 24시간 응급 진료와 일부의 경우에는 7일의 외래 진료를 제공을 가능하게 하였다. 이송 효율성과 치료 접근성이 증가하기 때문에 EVT와 같은 치료 건수가 늘어나는 것을 물론, 입원 기간을 중앙값 기준으로 5일에서 2일로 줄이는 효과도 보고하였다.
8. 국내 대응과 향후 개선 모색
한국에서도 hub 중심의 병원 간 연계 체계로의 변화가 관찰되고 있다. 정부에서도 2008년 권역심뇌혈관센터를 지정하여 지역의 뇌졸중 진료 체계 발전에 선도적 역할을 수행하도록 하였고, 2023년부터는 심뇌혈관 인적 네트워크 시범사업이 시작하여 변화에 도움을 주고 있다[24]. 그러나 많은 의료기관들의 효율적 연계 구축과 개선에는 미흡한 것이 현실이다.
급성 뇌졸중의 경우 환자들이 약 1,000여 개의 병원에 일차적으로 방문하는데, 이 중에 약 20%는 24시간 안에 약 240여 개의 병원으로 이동한 것이 관찰된다[25]. 이는 한편으로는 인력 및 치료 제공의 불균형이 존재하는 것을 시사한다. 병원 간 전원에 대해서도 미리 구축되어 있는 연계 체계가 없기 때문에 복잡한 양상을 예상할 수 있는데, 데이터 현황 분석은 구체적인 상황을 보여주었다. 먼저 약 90여 개의 연계 체계가 자연적으로 형성되어 있는 것을 보여주었다(Fig. 3) [26]. 여기에는 일부 병원으로의 과도한 집중과 지역 경계나 거리와 맞지 않는 연계 및 병원 간 네트워크의 불균형도 문제로 확인할 수 있었다. 또한 연계 체계가 미미한 지역도 적지 않게 있는 것으로 확인되었다. 이는 hub로 기대되는 병원에도 재원의 한계로 네트워크 내의 주도적 역할을 하기에는 어려움이 있는 것으로 추정된다.
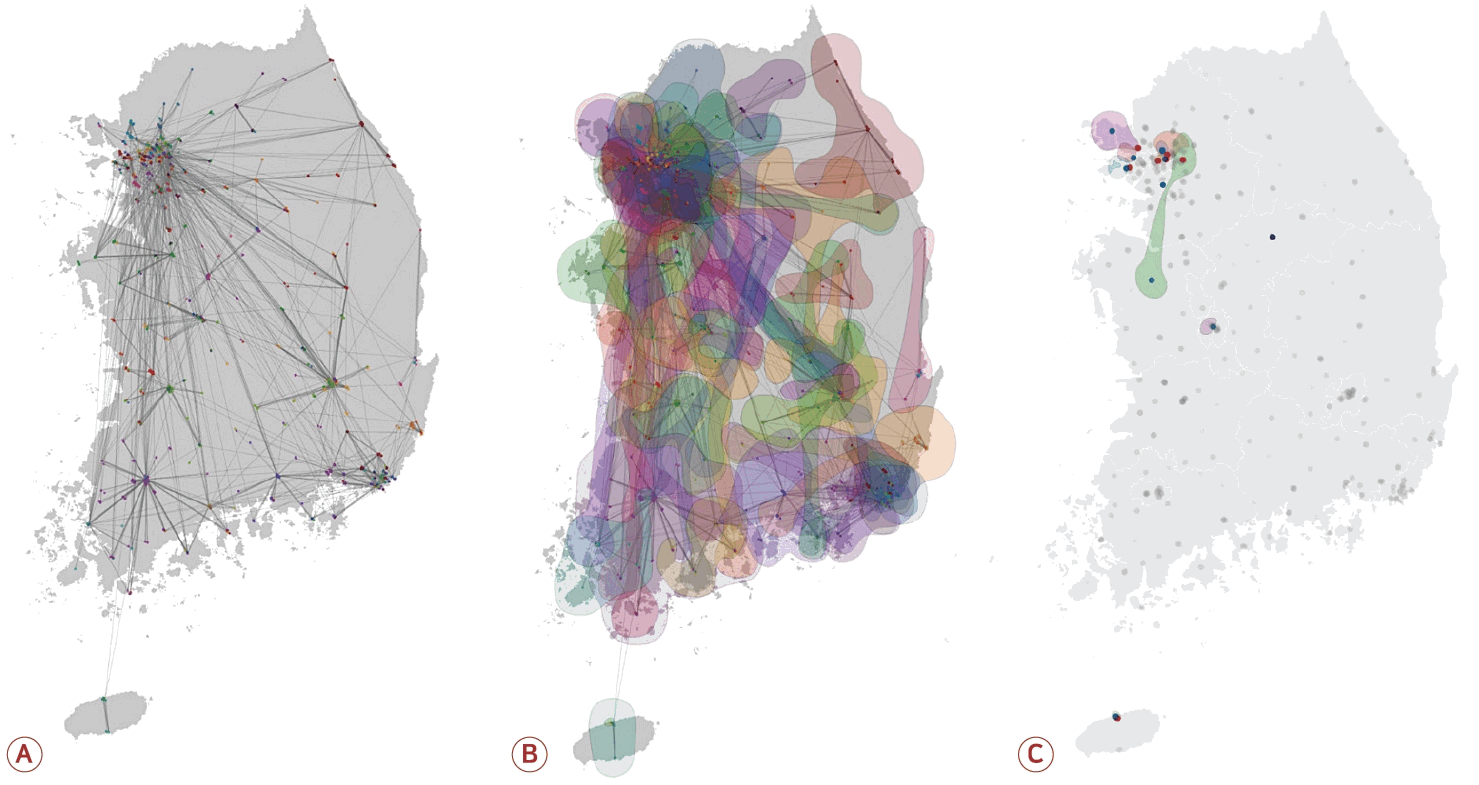
Geographic visualization of the stroke network community (A) and their projected boundaries (B) and 11 communities system without hub (C). It mapped the closely connected hospitals as nodes (hospitals) of the same color, considering the weight and direction of interhospital transfers (A). The 93 stroke network communities displayed overlapping boundaries with adjacent or far-flung communities (B). Lastly, it delineated the 11-weak network systems without the hubs (C).
뇌졸중 이외에 응급 신경계 질환은 특정 방향의 변화를 파악하기에는 어려운 상황이나 의료기관의 체계를 볼 때 유사한 형태를 보일 것으로 생각된다. 따라서 향후의 개선 방향은 공통적으로 생각해 볼 수 있겠다. 먼저 신경계 응급 의료의 집중화이다. 중증 질환에 대해서는 hub를 정하여 선택적으로 이송하고, 소규모 병원에서도 hub로 전원이 가능하게 하는 것이다. 여기에는 인력과 시설과 같은 재원의 문제가 존재하기 때문에 빠르고 완벽하게 적용하는 것은 어려우나 점차적으로 추진되어야 할 것이다. 환자 수 및 원격 의료 건수 모니터링과 유동적인 인력 재분배 등의 해결 방안이 필요하다. 현재와 같이 외래 진료 중심의 의료 수가 및 인력 구조는 응급 및 중증 신경계 환자 진료에는 제한점이 많기 때문이다.
두 번째로 다학제 치료 체계의 발전이 필요하다. 응급 신경계 질환의 진료 범위가 넓기 때문에 응급의학과를 포함하여 내과, 정신건강의학과 및 신경외과 등 여러 전문과와의 협력이 필수적이다. 현재는 배후 진료과 협진으로 일부 상황에서만 단편적으로 이루어지고 있으나 앞으로는 공통 진료 체계 구축과 다학제 팀의 적극적 참여가 필요하겠다. 나날이 발전하는 의료 수준에 맞는 치료를 제공하기 위해서는 응급 신경계를 담당하는 전문 의료진이 응급실에 근무할 수 있는 방안이 늘어나야 할 것으로 생각된다. 전담으로 응급실에서 근무하거나 외래 업무와 같이 일정 시간에 전적으로 일할 수 있는 형태가 도입되어야 한다.
마지막으로 의료진의 연계 체계에 대한 지원이 필요하다. 신경계 중증 질환 진료와 시술 및 수술이 필요한 경우 현재는 응급 의료기관 전원 체계를 공통적으로 이용하고 있으나 신경계 질환의 특수성을 고려하지 못하는 단점이 존재한다. 앞서 살펴본 같이 국내에는 지역이나 거리보다는 의료기관 상황에 따라 복잡한 연결 형태의 뇌졸중 연계가 존재하는데, 이를 참고한 지원 체계와 전문의의 직접 운영 참여가 필요하겠다. 또한 뇌영상 및 뇌파 등의 전문적 자료의 실시간 공유와 같은 기술적인 발전도 필요하겠다.
결 론
응급 신경계 질환은 높은 중증도와 초기 치료의 중요성 때문에 응급실에서의 대처가 점차 중요하게 변화하고 있다. 현재 한국의 응급 신경계 질환 대응 체계는 기존의 체계에서 적은 개선으로 이에 대비하고자 하나 전문 인력과 재원의 부족이 심화되고 문제점이 커지고 있다. 향후 응급실의 집중화와 다학제적 협력, 지역 협진 시스템의 구축이 필요하며 전문 인력이 이에 중추적 역할을 할 수 있는 환경을 조성해야 한다.