| J Korean Neurol Assoc > Volume 38(4); 2020 > Article |
|
평소 잘 조절된 당뇨를 앓고 있던 54세 남성이 당일 발생한 오른쪽 이마, 안구 및 안와부의 찌르는 듯한 날카로운 통증이 visual analog scale (VAS) 8점의 강도로 순간적인 돌발발작의 형태로 2분까지 지속되는 것을 주소로 인근 안과 1차 진료의를 방문하였다. 환자는 이외에도 동측의 결막충혈, 눈물 및 안와부의 경미한 부종을 호소하고 있었다. 1차 진료의는 안과적 진찰에서 특이 소견은 없으나 안와의 봉와직염 의심 하에 항생제를 처방하였고 증상의 별다른 호전이 없었다. 다음날 환자는 신경과 1차 진료의를 방문하였고, 처방받은 카바마제핀을 포함한 약제를 복용하며 VAS 4점 정도로 약간의 통증 완화를 보였다. 환자는 당뇨 관련 약물 복용력 외에 다른 약물 복용 병력 및 가족력, 담배, 음주력 등은 없었다.
두통 환자의 진단에서 가장 먼저 해야 하고 중요한 일은 두통에 대한 정확한 병력청취이다. 통증의 양상에 대한 기술에서 체성통증에 비해 신경통증은 흔히 ‘저리다’, ‘찌릿찌릿하다’, ‘화끈하다’, ‘찌르는 듯하다’ 등의 날카로운 통증 양상으로 표현하며, 서양의 경우에는 ‘burning’, ‘electric shocks’, ‘pins and needles’ 등으로 표현한다[1]. 가장 흔한 일차성 뇌신경통으로 삼차신경통(trigeminal neuralgia), 후두신경통(occipital neuralgia) 이외에도 드물게 중간신경통(nervus intermedius neuralgia)이나 혀인두신경통(glossopharyngeal neuralgia)을 들 수 있으며, 각각의 질환마다 특징적인 신경통증의 발현 위치가 다르다. 후두신경통은 대후두신경분지의 발작성 신경통증을 특징으로 한다. 중간신경통은 내이도 깊숙한 곳에서 느껴지는 수초에서 수분에 이르는 짧고 극심한 찌르는 듯한 양상의 통증을 특징으로 하며, 대부분의 환자에서 외이도 또는 귀 주변부를 건드릴 때 통증이 유발되어 나타난다. 혀인두신경통은 혀인두신경 분포의 편측 동측의 반복적인 신경통증의 돌발성 발작이 특징적이다.
본 증례의 환자처럼 심한 강도의 신경통증이 한 개 이상의 삼차신경분지에 분포하고 2분 미만으로 발작성으로 반복될 때 임상의는 삼차신경통을 우선적으로 의심하게 된다. 국제두통질환분류 제3판에서 삼차신경통의 진단기준은 다음과 같으며 환자의 경우 우선적으로는 삼차신경통의 진단기준에 부합함을 보여준다(Table 1). 하지만 실제 임상에서 삼차신경통의 대부분은 삼차신경의 제2 또는 제3 분지를 침범하는 특징을 보인다. 본 증례의 환자에서처럼 삼차신경의 제1 분지를 주로 침범하고 동반된 자율신경계 증상이 있을 경우에는 다른 감별진단을 추가적으로 고려해야 한다.
삼차신경의 제1 분지에 통증이 있다면 전형적인 고전적삼차신경통(classical trigeminal neuralgia)의 가능성 이외에 다른 진단을 생각해야 한다. 특히 삼차신경 제1 분지를 잘 침범하는 단기지속편측신경통형두통발작(short-lasting unilateral neuralgiform headache attacks)과 구분하기 위해 동반한 자율신경계증상을 확인해야 한다. 하지만 삼차신경통에서도 자율신경계증상이 수반될 수 있으며, 제1 분지를 침범하는 삼차신경통의 경우도 약 10% 정도로 보고되는 등 그 수가 적지 않다. 단기지속편측신경통형두통발작이 대부분 불응기 없이 지속되며, 이러한 점은 발작 후에 불응기가 있는 삼차신경통과의 감별점이 될 수 있으나, 고전적삼차신경통 역시 삼차신경분지에 순수돌발성 형태 이외에도 지속얼굴통증이 수반되는 형태로 나뉠 수 있어 그 구분을 종종 임상적으로 어렵게 한다. 대부분의 고전적삼차신경통은 카바마제핀이나 옥스카바제핀 같은 1차 치료약제들에 반응한다. 하지만 단기지속편측신경통형두통발작 또한 이러한 약제들에 반응하기에 약제 반응 여부를 가지고 쉽게 진단하려 해서도 안된다. 임상적으로 단기지속편측신경통형두통발작과 삼차신경통을 구분하기 위한 오랜 시도들이 있어왔으며 그 결과를 Table 2에 정리하였다[2].
하지만 환자는 증상 발생 4일 후부터 오히려 돌발성 통증의 강도와 주기가 심해지고 지속된 얼굴통증이 수반되는 형태로 증상이 악화되었다. 증상 발생 7일 후 우측 삼차신경의 안구분지에 수포성 피부병변이 발생하였고 환자는 그 후에야 본원 신경과로 의뢰되었다. 본원 내원시 활력징후는 정상이었으며, 신경학적 진찰 소견상 우측 삼차신경의 제1 분지에 감각저하 및 이상감각을 호소하였다. 상기 환자는 혈액검사에서 백혈구, 혈색소, 혈소판 수치 및 신장기능검사와 간효소 수치 모두 정상이었으며, 소변검사, 흉부 방사선검사 등도 정상이었다.
대상포진에 의한 통증성삼차신경병증(painful trigeminal neuropathy)의 경우 특징적인 피부의 수포성 병변이 나타나면 진단이 쉽다. 하지만 본 증례에서처럼 이러한 피부병변은 증상이 시작된 지 최대 8일까지도 나타나지 않을 수 있어 주의를 요한다. 따라서 특징적인 수포성 피부병변이 없다 하더라도 뇌신경통을 호소하는 모든 환자에서는 지연성 수포병변을 특징으로 하는 대상포진관련 질환의 가능성을 놓치지 말아야 한다. 더욱이 대상포진에 의한 질환들은 치료가 늦을 경우 대상포진 후 삼차신경통으로 진행할 수 있으므로 초기의 빠른 진단과 임상적 고려가 더욱 중요하다.
삼차신경의 병변이나 질병에 기인한 통증은 삼차신경통과 통증성삼차신경병증으로 나뉘며, 삼차신경통은 고전적삼차신경통, 이차삼차신경통, 특발삼차신경통으로 분류한다. 통증을 유발할 만한 특별한 원인이 없거나, 통증이 두개강 내 혈관에 의한 삼차신경의 압박에 의한 것으로 추정될 때 고전적삼차신경통으로 분류하며, 대부분의 경우는 비정상적인 혈관의 뇌간기시부 삼차신경에 대한 물리적 압박에 기인한다. 종양, 다발성경화증 등의 기저질환과 연관된 경우에는 이차삼차신경통으로 분류하며 이런 환자의 상당수는 임상 진찰에서 감각 변화가 보인다. 그 외 전기생리 검사나 magnetic resonance imaging (MRI)에서 의미 있는 이상 소견이 없는 삼차신경통은 특발삼차신경통으로 분류한다. 다른 원인 또는 신경 손상에 의한 하나 또는 그 이상의 삼차신경분지영역의 얼굴 통증은 통증성삼차신경병증으로, 가장 흔한 통증성삼차신경병증은 급성 대상포진에 기인하며, 거꾸로는 전체 급성 대상포진 환자의 10-25%가 통증성삼차신경병증으로 발현한다. 급성 대상포진에 기인한 통증성삼차신경병증의 경우 본 증례에서처럼 주로 삼차신경의 제1 분지를 침범하는 경우가 보다 흔하지만 다양한 분지의 침범이 모두 가능하다. 본 환자의 최종 진단은 급성 대상포진에 기인한 통증성삼차신경병증에 합당하며, 삼차신경통을 일으키는 다양한 이차적 원인들로는 Table 4에 기술된 바와 같다[4].
전체 삼차신경통 환자의 14-20% 정도가 이차적 원인에 의한 삼차신경병증으로 사료된다[5]. 특히 서양의 경우 다발성경화증 환자에서 삼차신경병증의 유병률이 1.5-7.9%에 달하기에 주의를 요한다. 고전적삼차신경통에서 통증의 대부분이 편측성으로 나타난 반면(97%), 다발성경화증에 의한 경우에는 약 30%에서 양측성으로 발생한다. 이차적 원인을 고려해야 할 위험인자로는 젊은 나이, 양측성, 감각결손을 비롯한 국소신경학적 증상을 들 수 있다[6]. 하지만 비정상적인 신경학적 진찰 소견이 항상 이차적 원인의 삼차신경통을 말해주는 것은 아니다. 고전적삼차신경통 환자의 29%에서 신경학적 감각결손을 보인다는 연구 결과가 있는 등 그 해석에 주의를 요한다. 실제로 국제두통질환분류 제3판에서도 더 이상 고전적 삼차신경통의 진단기준에 정상적인 신경학적 진찰 소견을 명시하고 있지 않다. 임상증상 자체만으로 고전적삼차신경통과 그 외 이차삼차신경통을 구분하는 것은 쉽지 않다. 따라서 삼차신경통 환자에서는 구조적 문제의 배제를 위한 MRI 및 magnetic resonance angiography (MRA)가 필수적이라 할 수 있다. 더불어 대상포진에 의한 통증성삼차신경병증의 경우 혈청 및 뇌척수액에서의 대상포진바이러스에 대한 immunoglobulin (Ig) M, IgG 항체 및 polymerase chain reaction (PCR)검사를 고려할 수 있으며, 특히 삼차신경의 제1 분지를 침범할 경우 안구의 동반 침범 확률이 높아지므로 안과 협진도 고려해야 한다.
실제로 본 증례 환자의 경우에서도 대상포진바이러스에 대한 혈청 및 뇌척수액 IgM 및 IgG 항체가 모두 양성 소견을 보였으며, 안과 협진에서 각막검사상 대상포진바이러스에 의한 각막염을 시사하는 소견이 확인되었다. 뇌 자기공명영상촬영상 뇌실질 자체에는 이상 소견을 보이지 않았으나 우측 삼차신경 제1 분지의 부종 및 조영증강이 확인되었다(Fig. 1). 안면신경전도검사와 순목검사(blink reflex)에서도 우측 삼차신경병을 시사하는 소견이 확인되었다.
대부분의 고전적삼차신경통은 카바마제핀이나 옥스카바제핀 같은 1차 치료약제들에 반응하며, 같은 고전적삼차신경통이라 하더라도 순수돌발성이 지속얼굴통증이 수반되는 형태보다 약물 치료에 좋은 효과를 보인다[7]. 미국신경과학회 및 유럽신경과학회 모두에서 1차 치료약제로 위의 두 가지 약제를 추천한다. 2차 약제로는 라모트리진, 바클로펜, 가바펜틴 또는 프레가발린을 선택할 수 있으며, 이외에도 토피라메이트, 페니토인 등을 고려하기도 한다. 만약 상기 약제들의 사용에 실패하거나 금기 또는 부작용으로 사용이 어려울 경우 삼환계 항우울제나 serotonin-norepinephrine reuptake inhibitor 제제 또는 국소적 캡사이신이나 리도카인 제제 등을 사용해 볼 수 있다. 고전적삼차신경통은 악화기에서 완화기로 바뀌기도 하지만, 시간이 지날수록 점차 완화기가 짧아지면서 만성화되고 통증이 악화되는 양상을 보이는 경우도 흔하다[5]. 통증성삼차신경병증의 통증에 대한 약물 치료에서도 앞서 말한 항전간제를 비롯한 동일한 약제들이 주로 쓰인다. 더불어 급성기 대상포진에 기인한 경우 빠른 항바이러스제 및 가바펜틴의 조기 투여가 대상포진 후 신경통을 예방하는 데 큰 도움이 된다.
비침습적 시술로 삼차신경 분지에 대한 신경차단술 및 보톡스 시술을 고려할 수 있다. 그중 초음파 유도하 삼차신경차단술은 매우 간단하고, 안전하면서도 그 통증완화 효과가 즉각적이고 비교적 지속적인 매우 효과적인 치료법이다. 기존 약물 치료에 반응하지 않거나 초기에 극심한 통증을 호소하는 경우 삼차신경차단술을 적극적으로 고려하도록 권장하고 있다[8]. 피하에 격자무늬 방법으로 주사하는 보톡스 치료는 주로 통증부위를 따라가는(follow-the-pain) 방법을 사용하며 각 주사부위당 2.5 U의 저용량 주사만으로도 통증 완화에 효과를 보인다. 현재까지 4가지의 randomized controlled trial을 통해 유효성이 입증되어 있다. 장기간의 안정성과 효과가 장점이지만 안면비대칭이나 발음장애, 얼굴표정의 부자연스러움을 호소하는 경우가 있어 시술 과정에서 주의를 요한다[9].
본 증례 환자의 경우 아시클로비어 항바이러스제 및 카바마제핀, 가바펜틴을 포함한 약제 투여를 시작하였고, 약제 투여에도 불구하고 심한 통증을 호소하여 초음파 유도하 상안와신경에 대한 신경차단술을 시행하였다(Fig. 2). 환자는 이후 즉각적인통증의 완화를 보였으며, 증상 발생 6개월 후 추적 관찰 시까지 지속적인 통증의 완화 소견과 함께 대상포진 후 신경통의 발현 소견은 없었다.
고전적삼차신경통은 대개 노년층에 발생하는 뇌신경통이다. 전반적으로 삼차신경통은 인구 100,000명당 0.7명 정도의 유병률을 지니며, 여성에서의 유병률은 0.03-0.3%로 보다 흔한 편이다. 모든 고전적삼차신경통이 순수돌발성 또는 지속얼굴통증이 수반되는 형태 둘 중 하나로 쉽게 구분되지 않는 경우도 더러 있다. 환자는 통증의 완화기를 가지며, 대략 63%의 환자에서는 수년간 완화기를, 37%의 환자에서는 수개월간 완화기를 보이기도 하지만, 종종 다시 통증의 시기가 재발하고는 한다. 고전적삼차신경통은 환자의 60% 정도에서 유발요인을 보이는데, 대개 통증이 발생하는 부위에 대한 최소한의 무해자극만으로도 유발된다. 대표적 유발상황으로는 씹기, 말하기, 만지기, 양치질, 차거나 따뜻한 바람, 면도 등을 들 수 있다. 유발요인과 통증의 발현이 어느 정도의 시간간격을 두고 발생하기도 한다.
고전적삼차신경통과 단기지속편측신경통형두통발작을 구분하는 일이 종종 어렵지만 다음의 몇 가지 임상적 단서들은 고려해 볼 만하다. 우선 앞서 언급한 대로, 삼차신경 제1 분지를 주로 침범하고 자율신경증상이 동반할 때에는 단기지속편측신경통형두통발작을 우선 생각해야 한다. 하지만 일부 연구에서는 고전적삼차신경통 환자의 31%에서 자율신경계 증상을 보였다는 보고도 있음을 감안해야 한다. 고전적삼차신경통 환자의 91%에서 유발인자가 확인되었다는 점도 두 가지 질환을 구분하는 데 도움이 될 수 있다[5]. 또한 삼차신경통은 삼차신경의 분포영역에 국한된 통증을 호소하는 반면, 단기지속편측신경통형두통발작은 20-25%에서 삼차신경 분포영역을 벗어난 부위에서도 통증을 나타낸다. 더불어 눈물은 고전적삼차신경통의 25%에서까지 동반될 수 있지만, 보통 단기지속편측신경통형두통발작에 비해서 덜 규칙적으로 발생하며, 대개 심각한 통증 시에만 일시적으로 동반하는 모습을 보인다[10].
급성 대상포진에 기인한 통증성삼차신경병증의 경우 고전적삼차신경통과 다르게 삼차신경 제1 분지를 침범하는 경우가 가장 흔하다. 통증이 먼저 발생하고 나중에 지연성으로 피부병변이 발생하는 경우도 흔한데 대략 9%에서 73%까지 정도로 폭넓게 보고되고 있다. 피부병변의 발생이 없는 경우에는 대상포진바이러스 항원에 대한 직접면역형광검사 또는 PCR검사를 통해 진단을 할 수도 있다. 여성에서 보다 흔하며, 발생할 경우에는 면역결핍을 유발할 수 있는 human immunodeficiency virus 감염을 비롯한 다른 감염성 질환 또는 동반하는 암성 질환의 가능성도 고려해야 한다. 그 외에도 외상, 영양결핍, 당뇨, 스테로이드 및 기타 면역억제제의 사용, 스트레스 또는 만성 폐쇄성 폐질환에서도 호발하는 것으로 알려져 있다. 확진이 되고 나면 즉각적인 항바이러스제를 시작해야 하며, 발생한 지 3개월이 지나도 통증을 지속적으로 호소할 경우 대상포진 후 신경통을 고려해야 하는데, 주로 고령에 흔하다.
삼차신경통의 치료로는 앞서 언급한 약물 치료와 비침습적 시술 이외에도 수술적 치료 역시 고려할 수 있다. 주로 경피적 신경뿌리절제술, 감마나이프 치료, 미세혈관감압술 등이 권고되며 효과도 비교적 좋은 편이다. 하지만 이러한 수술적 치료 이후에도 반응이 없거나, 재발하거나, 부작용이 발생하는 경우가 종종 있으며, 이외에도 드물게는 수술 관련 사망의 경우도 실제적으로 있어 주의를 요한다(Figs. 3, 4) [11].
KEY POINTS
• 심한 강도의 신경통증이 한 개 이상의 삼차신경분지에 분포하고 2분 미만으로 발작성으로 반복될 때 뇌신경통 중에서도 삼차신경통을 우선적으로 의심한다. 삼차신경의 제1 분지를 주로 침범하고 동반된 자율신경계증상이 있을 경우에 단기지속편측신경통형두통발작을 감별해야 하나 임상적 구분이 어려운 경우도 있다.
• 뇌신경통을 호소하는 모든 환자에서는 피부의 지연성 수포병변을 특징으로 하는 대상포진 관련 질환의 가능성을 생각해야 한다. 대상포진에 의한 통증성삼차신경병증의 경우 특징적인 피부의 수포성 병변은 증상이 생긴 지 최대 8일까지도 나타나지 않을 수 있다.
• 전체 삼차신경통 환자의 14-20% 정도가 이차적 원인에 의한 이차삼차신경통이므로 뇌 MRI 및 MRA를 비롯한 적극적 영상검사를 권고한다. 이차적 원인을 생각해야 할 위험인자로는 젊은 나이, 양측성, 감각결손을 비롯한 국소신경학적 증상을 들 수 있지만 임상증상 자체만으로 고전적삼차신경통과 이차삼차신경통을 구분해서는 안 된다.
• 삼차신경통의 1차 치료약제로는 카바마제핀과 옥스카바제핀을 들 수 있다. 더불어 급성기 대상포진에 기인한 삼차신경통의 경우 빠른 항바이러스제 및 가바펜틴의 조기 투여가 대상포진 후 신경통을 예방하는 데 중요하다. 비침습적 시술로 삼차신경 분지에 대한 신경차단술 및 보톡스 시술을 고려할 수 있으며, 신경과 외래에서도 쉽게 시행할 수 있는 안전하면서도 효과적인 술기로 적극적인 고려를 권장한다.
REFERENCES
1. Bouhassira D, Attal N, Alchaar H, Boureau F, Brochet B, Bruxelle J, et al. Comparison of pain syndromes associated with nervous or somatic lesions and development of a new neuropathic pain diagnostic questionnaire (DN4). Pain 2005;114:29-36.


2. Lambru G, Matharu MS. SUNCT, SUNA and trigeminal neuralgia: different disorders or variants of the same disorder? Curr Opin Neurol 2014;27:325-331.


3. Paliwal VK, Uniyal R, Gupta DK, Neyaz Z. Trigeminal neuralgia or SUNA/SUNCT: a dilemma unresolved. Neurol Sci 2015;36:1533-1535.


4. Maarbjerg S, Di Stefano G, Bendtsen L, Cruccu G. Trigeminal neuralgia – diagnosis and treatment. Cephalalgia 2017;37:648-657.


5. Maarbjerg S, Gozalov A, Olesen J, Bendtsen L. Trigeminal neuralgia--a prospective systematic study of clinical characteristics in 158 patients. Headache 2014;54:1574-1582.


6. Cruccu G, Gronseth G, Alksne J, Argoff C, Brainin M, Burchiel K, et al. AAN-EFNS guidelines on trigeminal neuralgia management. Eur J Neurol 2008;15:1013-1028.


7. Maarbjerg S, Gozalov A, Olesen J, Bendtsen L. Concomittant persistent pain in classical trigeminal neuralgia--evidence for different subtypes. Headache 2014;54:1173-1183.


8. Nader A, Kendall MC, De Oliveria GS, Chen JQ, Vanderby B, Rosenow JM, et al. Ultrasound-guided trigeminal nerve block via the pterygopalatine fossa: an effective treatment for trigeminal neuralgia and atypical facial pain. Pain Physician 2013;16:E537-E545.

9. Kowacs PA, Utiumi MA, Nascimento FA, Piovesan EJ, Teive HA. OnabotulinumtoxinA for trigeminal neuralgia: a review of the available data. Arq Neuropsiquiatr 2015;73:877-884.


Figure 1.
Coronal slide of T1 fat suppression contrast magnetic resonance imaging orbit showed enhancement of the frontal branch of right trigeminal nerve (arrow).
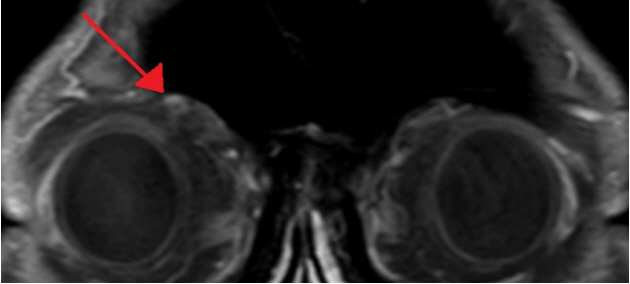
Figure 2.
Ultrasonography revealed swelling of right supraorbital nerve adjacent to supraorbital artery in supraorbital notch. Rt.; right, Lt.; left.
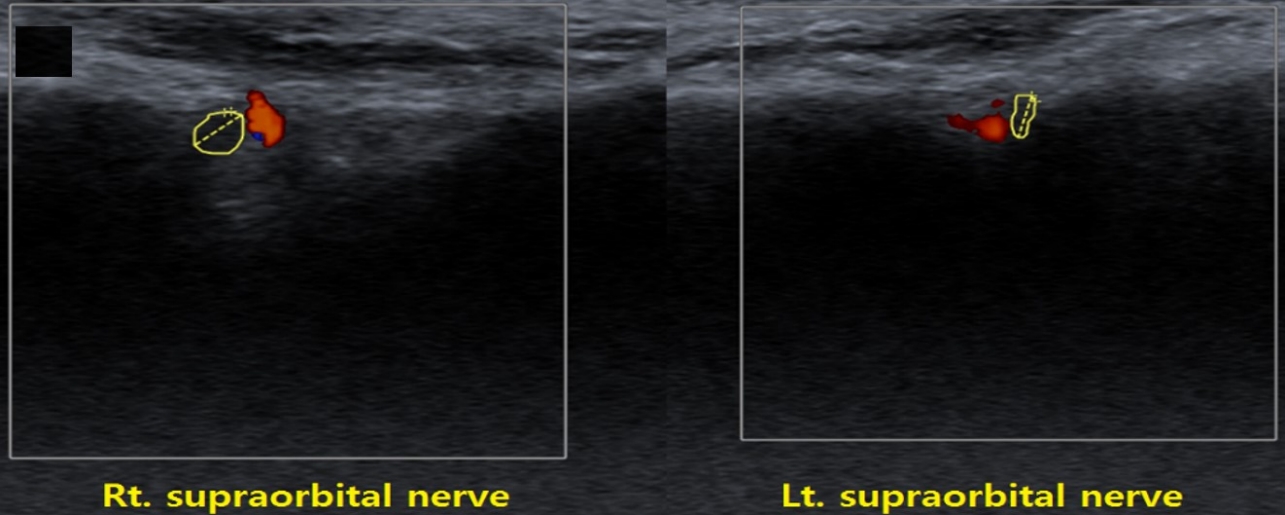
Figure 3.
Effectiveness and recurrence of surgical and radiofrequency interventions for trigeminal neuralgia.
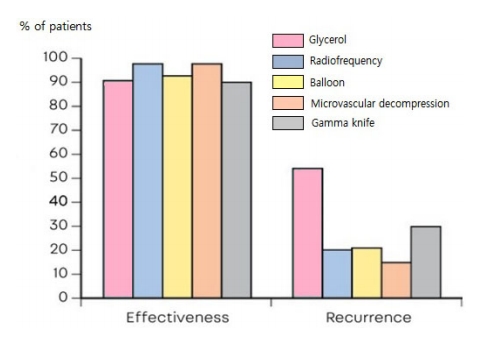
Figure 4.
Complications and side effects of surgical and radiofrequency interventions for trigeminal neuralgia.
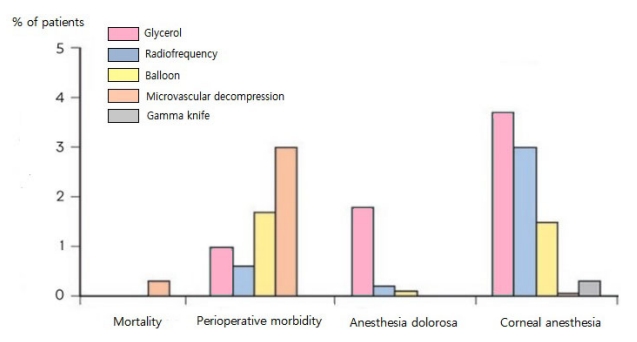
Table 1.
삼차신경통 진단기준(ICHD 3)
| A. 한 개 이상의 삼차신경분지에 분포하고, 그 이상으로 퍼지지 않으며,a 진단기준 B와 C를 충족하는 편측 얼굴통증의 반복적인 돌발발작 | |
| B. 통증은 다음 모든 특성을 가짐: | |
| 1. 1초 이하에서 2분까지 지속b | |
| 2. 심한 강도c | |
| 3. 전기충격 같거나 쏘거나 찌르거나 날카로운 양상 | |
| C. 침범된 삼차신경 분포에서 무해한 자극에 유발됨d | |
| D. 다른 ICHD 3 진단으로 더 잘 설명되지 않음 | |
Table 2.
Clinical characteristics of trigeminal neuralgia, SUNCT, and SUNA
Table 3.
단기지속편측신경통형두통발작 진단기준(ICHD 3)
Table 4.
Etiologies of secondary trigeminal neuralgias
- TOOLS
-
METRICS

-
- 0 Crossref
- 0 Scopus
- 4,876 View
- 214 Download
- Related articles
-
Clinical Reasoning: A 62-year-old Woman Presenting with Ptosis and Diplopia2023 February;41(1)
A 24-Year-Old Woman Presenting with Decreased Visual Acuity and Pain on Left Eye2022 August;40(3)



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print