후척수동맥경색에 의한 원뿔증후군
Conus Medullaris Syndrome Due to Posterior Spinal Artery Infarction
Article information
Trans Abstract
A 77-year-old female with a history of osteoarthritis visited our clinic complaining of lower back pain, paresthesia in both legs, and voiding difficulty. Her pain and temperature sensations were diminished below the L1 dermatome, and proprioception was decreased in both feet. The findings of a routine laboratory workup, echocardiogram, and cerebrospinal fluid studies were normal. Spine magnetic resonance imaging revealed high T2-weighted signal intensities and diffusion restriction in the posterior conus medullaris. The patient was diagnosed and treated for posterior spinal artery infarction.
척수경색은 전척수동맥(anterior spinal artery)경색과 후척수동맥(posterior spinal artery)경색으로 구분될 수 있으며, 후척수동맥경색은 풍부한 혈관문합망(anastomotic network)으로 인하여 전척수동맥경색에 비하여 상당히 드문 것으로 알려져 있다[1]. 또한 척수원뿔(Conus medullaris)경색에 대한 보고는 매우 드물며 국내는 현재까지 보고된 바가 없다[2]. 저자들은 후척수동맥 영역의 척수원뿔경색을 경험하여 보고하는 바이다.
증 례
77세 여자가 갑자기 나타난 소변장애와 양하지의 감각 이상으로 내원하였다. 환자는 내원 1년 전에 퇴행관절염으로 양측 무릎절전치환술을 한 것 이외에 특이병력은 없었다. 내원 당일 저녁, 갑자기 허리에 띠를 두른 듯한 통증이 나타났고 10분 이내 양다리의 저릿한 증상과 소변장애가 나타났다. 발이 공중에 떠있는 듯 느껴졌고, 걸을 때 휘청거려 부축 없이는 보행이 불가능하여 정형외과에 입원하였다. 내원 시 혈압은 148/78 mmHg, 체온은 36.6℃였다. 증상 발생 21시간 이후 시행한 요추 MRI 결과 이상 소견이 없어(Fig. A) 추가적인 평가를 위하여 신경과로 전과되었다. 신경학적 진찰 결과 뇌신경검사와 상하지 근력검사는 정상이었다. 통각 및 온도감각은 L1 수준 이하로 하지에서 저하되어 있었으며 그위 수준에서는 정상이었다. 위치감각은 양쪽 발가락에서 저하되어 있었고, 진동감각은 양 발에서만 현저히 감소되어 있었으나, 다른 위치에서는 정상이었다. 소뇌기능 검사상 손가락코검사(finger to nose test)는 정상이었으나, 발꿈치-정강이검사(heel to shin test)에서는 양쪽에서 운동실조가 보였고, 균형장애로 보조없이 서있지 못하였다. 심부건반사는 양측 상지에서는 정상이었고, 좌측 하지에서는 무릎 및 발목반사가 감소되었으나, 우측 하지에서는 무릎 및 발목반사가 향진되어 있었다. 바빈스키증후(babinski sign) 및 발목클로누스(ankle clonus)는 우측 하지에서 보였으며, 좌측 하지에서는 없었다. 증상 발생 4일째 요추 MRI 결과 T2 강조영상에서 척수원뿔(conus medullaris) 부위의 고신호강도와 경미한 조영증강이 보였고(Fig. B, C), 확산강조영상(diffusion-weighted-image, DWI)에서도 같은 부위에 고신호강도가 보였다(Fig D). 흉부X선 상에서 특이 소견은 없었으며, 혈액검사, 요검사, 일반화학 및 혈액응고, 혈청매독, 혈중지질검사, 갑상선기능검사, 자가면역질환에 대한 검사 등은 모두 정상이었으며, 비타민-B12, 엽산(folate) 수치도 정상 범위였다. 증상 발생 10일째 신경전도검사 결과 상지에서 이상 소견이 없었으며, 양측 후경골신경(posterior tibial nerve)에서 전도속도의 경미한 저하가 었었다. 양측 후경골신경 체성감각유발전위검사 결과 양측에서 요추 이후의 유발전위가 형성되지 않았고, 양측 정중신경 체성감각유발전위검사는 정상이었다. 중추신경계의 탈수초질환을 감별하기 위한 뇌 MRI 검사는 뇌실 주위로 허혈 변화만 보였고, CT를 이용한 대동맥조영술에서는 대동맥과 엉덩동맥에 죽상 변화(atherosclerotic change)가 보였다. 심장질환 감별을 위하여 시행한 24시간 심전도검사, 심장초음파검사 및 심장혈관조영술에서도 부정맥이나 열린타원구멍 등 심장질환의 증거는 확인되지 않았다. 척수경색 진단 하에 항혈소판제를 투여하기 시작하였고 퇴원 시까지 증상의 호전은 없었다.
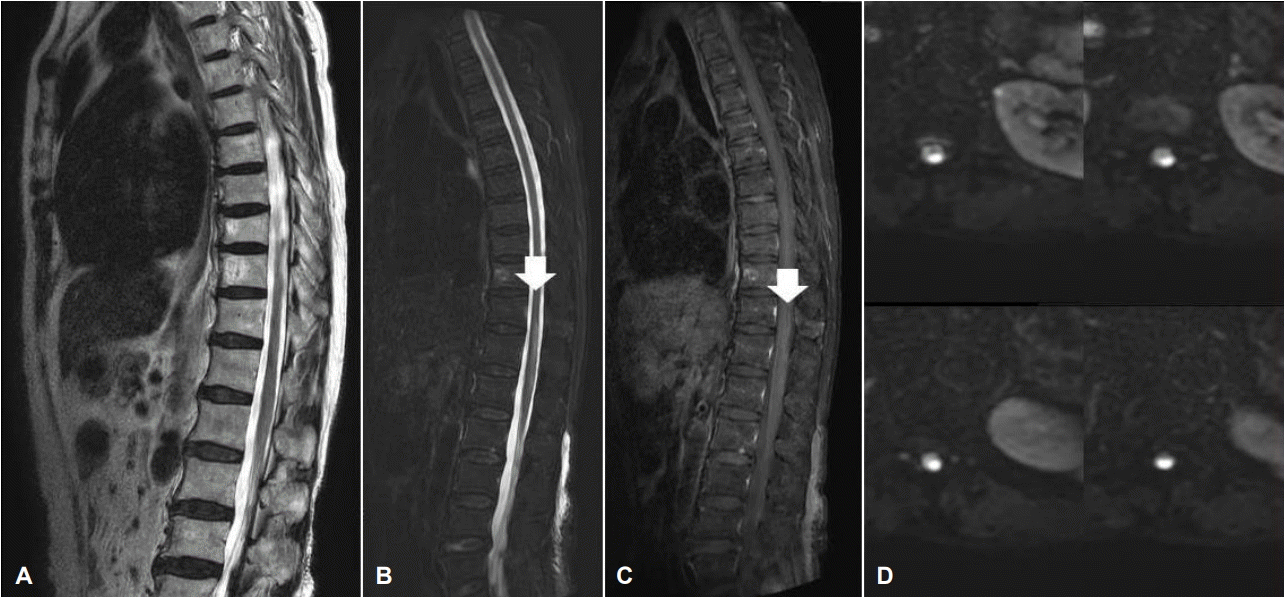
(A) MRI performed 21 hours after symptom onset. Sagittal T2-weighted image showed no cord abnormalities. (B) Spine MRI T1 contrast enhance image performed 4 days after symptom onset. Sagittal T2-weighted image showed high signal intensity at the level of T11-L2 (white arrow). (C) Sagittal T1 enhance image showed mild enhancement (white arrow). (D) Axial diffusion weighted images showed diffusion restriction in same area. MRI; magnetic resonance imaging.
고 찰
환자는 양측 L1 수준 이하로의 감각저하와 소변장애가 동반되었으나, 근력은 정상이었다. 우측 하지에서 무릎 및 발목반사 항진과 바빈스키증후 및 발목클로누스가 확인되어 척추원뿔증후군(conus medullaris syndrome)에 합당하다고 판단하였다. 내원 전 발생한 증상의 시점을 명확히 기억할 정도로 급격히 발생한 허리통증과 증상 발생 후 최대로 신경학적 결손이 나타날 때까지 걸린 시간이 10분 이내였다는 점은 수일에서 수주에 걸쳐 진행하는 양상을 보이는 척수염의 일반적인 경과와는 차이가 있다. 이는 혈관성질환임을 시사하며 보고된 다른 척수경색의 임상 경과와도 일치한다[3].
본 증례에서 환자는 증상 발생 21시간 후 촬영한 요추 MRI에서는 이상이 보이지 않았으나, 증상 발생 4일 이후에 병변을 확인하기 위하여 재촬영한 요추 MRI에서 척수원뿔 부위에서 확산강조영상의 고신호강도가 보였으며, 후척수동맥이 분포하는 영역과 일치하여 후척수동맥증후군으로 진단할 수 있었다. 조영증강이 경미하게 보였으나, 증상 발생 2일 후부터는 척수경색에서도 조영증강이 나타나는 것으로 보고되었다[4]. 본 증례에서는 초기 MRI에서 확산강조영상을 시행하지 않았기 때문에 평가가 제한적이지만, 시간이 경과하면서 세포독성부종으로 인하여 이후에 병변이 확인되었을 가능성이 있다[4]. 그러므로 척수경색이 의심되는 환자에서는 초기 영상에서 이상이 나타나지 않더라도 추적영상을 시행하는 것이 중요함을 시사한다.
척수원뿔경색은 3가지의 형태로 분류할 수 있다. T9 전척수동맥의 혈류저하에 의한 것은 척수원뿔의 말단부위의 경색이 생기며, L1 후척수동맥의 혈류저하에 의한 것은 척수원뿔의 근위 부위의 경색이 생기고, 전신적인 혈류저하에 의한 것은 척수원뿔 전체에 경색이 생기는 것으로 알려져 있다[5]. 환자의 경우에 원위부나 근위부에 국한되지 않고 척수원뿔의 후부위에만 국한된 병변이며 다른 혈액학적 불안정의 증거가 있지 않으므로 후척수동맥 단독으로 일어난 경색 가능성이 높을 것으로 생각하였다.
후척수동맥경색은 그 원인이 대동맥 혹은 척추동맥의 동맥경화 혹은 혈관박리인 경우가 많다. 이전 증례보고의 80% 이상에서 경색의 원인이 죽경화 혹은 혈관박리로 보고 되었다[3]. 그 외 드물게 외상, 심장성색전, 혈관 내 시술 도중 의인성으로 발생한 증례가 보고되었다[6-8]. 요추 부위에 후척수동맥 단독으로 발생한 경색은 외상으로 발생한 경우가 다수였으며 그 이외에는 저 혈류로 인한 경색, 암 등으로 인한 혈관 압박에 의한 것이었다. 본 증례와 같은 경우는 국내에서 보고된 바가 없다[5]. 대동맥질환이 척수경색의 가장 흔한 원인이기 때문에 CT를 이용하여 대동맥조영술을 하였고, 대동맥과 엉덩동맥에 죽상 변화가 관찰되었다. 대동맥 또는 그 가지 동맥의 죽상 변화가 본 후척수동맥경색의 원인일 것으로 추정하였으나, 환자가 고령인 점을 감안하면 대동맥의 죽상 변화는 당연한 결과이기 때문에 대동맥죽종이 척수경색의 원인이라고 단언하기는 어렵다. 또한 본 환자에서는 경미한 퇴행추간판탈출증 소견도 관찰되어 추간판의 손상으로 섬유연골물질이 인근 혈관으로 이동하여 색전증을 일으키는 경우에 대한 고려도 필요하다. 이러한 섬유연골색전(fibrocartilaginous embolism)은 혈관이상과 혈관 위험인자가 없는 척수경색에서 비교적 흔한 원인으로 보고되었다[9]. 그 이외의 면역질환, 부정맥을 포함한 심장질환, 열린타원구멍 등에 대한 검사는 모두 음성이었다.
본 증례는 국내에 보고된 적이 없으며 매우 드문 증례이다. 갑자기 발생하는 척수원뿔증후군의 원인으로 척추경색에 대한 고려가 필요하며, 임상적으로 척수경색이 의심될 때에는 영상추적검사와 함께 확산강조영상을 하는 것이 중요할 것으로 생각된다.