티아민 결핍을 동반한 메트로니다졸에 의한 뇌병증
Metronidazole-Induced Encephalopathy with Thiamine Deficiency
Article information
Trans Abstract
Metronidazole-induced encephalopathy (MIE) can be caused by excessive dose or prolonged metronidazole administration. The signal abnormalities in the cerebellar dentate nuclei, midbrain, dorsal pons and corpus callosum on magnetic resonance imaging are considered as the characteristic feature of MIE. Although the mechanism of MIE remains to be elucidated, various hypothesis have been proposed including the role of metronidazole as a thiamine antagonist. Here we report a 58-year-old woman with MIE who coincidentally presented with thiamine deficiency.
메트로니다졸에 의한 뇌병증(metronidazole-induced encephalopathy)은 장기간 고용량의 메트로니다졸 사용으로 드물게 나타날 수 있으며[1], 그 발생률과 기전에 대해서는 아직 명확하게 밝혀져 있지 않다. 메트로니다졸에 의한 뇌병증은 약물 투여력이 있는 환자에서 특징적인 자기공명영상(magnetic resonance image, MRI) 소견이 있고 다른 질환이 배제되는 경우 임상적으로 진단할 수 있다[2]. 뇌 MRI에서 치아핵(dentate nuclei), 중간뇌(midbrain)의 덮개(tectum)와 수도관주위회색질(periaqueductal gray matter) 주변의 피개(tegmentum), 등쪽 다리뇌(dorsal pons), 등쪽 연수(dorsal medulla)와 뇌량(corpus callosum)에서 양쪽에 대칭적인 병변이 나타나며[3], 일부 베르니케뇌병증(Wernicke encephalopathy)에서도 이와 유사한 임상증상과 영상학적인 소견이 나타날 수 있어 감별이 필요하다[4]. 저자들은 메트로니다졸에 의한 뇌병증 환자에서 티아민 결핍이 동반한 증례를 경험하였기에 이를 보고하고자 한다.
증 례
58세 여자가 의식 저하로 응급실을 방문하였다. 환자는 5년 전 다계통위축증(multiple system atrophy)을 진단받았으며, 평소 삼킴장애가 있어 경관 영양 중이었다. 운동장애가 진행하여 자가보행이 안 되었고, 인지기능은 정상으로 의사소통에 문제는 없었다. 한 달 전 갑작스러운 설사와 혈변을 주소로 타 병원 내원하여 소장결장염(enterocolitis)을 진단받고 31일 동안 메트로니다졸 500 mg을 하루 세 번 투여 받았다. 처음 2주 동안은 금식을 하면서 말초정맥으로 티아민이 포함되지 않은 완전비경구영양(total parenteral nutrition, TPN) 수액을 유지하였고, 이후 코위관을 통해 유동식을 투여 받았다. 내원 일주일 전 전신강직간대발작(generalized tonic-clonic seizure)이 1분 가량 발생하여 항경련제를 사용하기 시작하였고, 이후 수차례 경련발작이 재발하여 항경련제를 증량하였다. 내원 하루 전부터 경련은 없었으나 의식저하가 지속되어 본원으로 전원되었다.
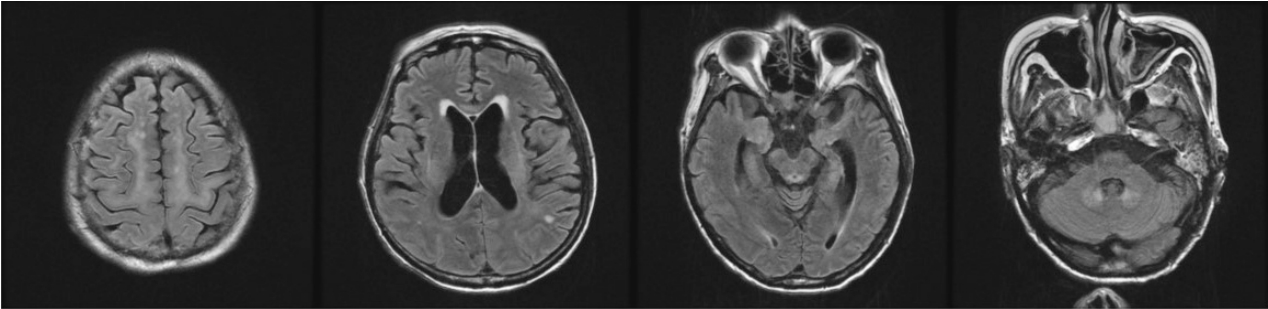
신경학적 진찰에서 의식은 반혼수(semicoma) 상태였고, 동공반사는 느리게 나타났으며 각막반사는 유지되었다. 눈머리반사(oculocephalic reflex)가 나타나지 않았으며 자발안진은 관찰되지 않았다. 경련의 임상징후는 없었으며, 뇌파검사에서 경련파는 확인할 수 없었고 중등도의 미만성 서파(diffuse slow activity)가 나타났다. 뇌 MRI의 확산강조영상(diffusion-weighted image, DWI)과 액체감쇠역전회복(fluid attenuated inversion recovery, FLAIR) 영상에서 이마엽(frontal lobe)과 마루엽(parietal lobe)의 백질(white matter), 뇌량, 중간뇌덮개(tectum mesencephali), 안뜰핵(vestibular nuclei), 가돌림신경핵(abducens nuclei) 및 치아핵에서 대칭적으로 고신호강도가 관찰되었다(Fig. 1).
Initial brain magnetic resonance imaging. Fluid attenuated inversion recovery images show symmetric hyperintense lesions in the frontoparietal subcortical white matter, genu of corpus callosum, periaqueductal gray matter of midbrain, and dentate nuclei of the cerebellum.
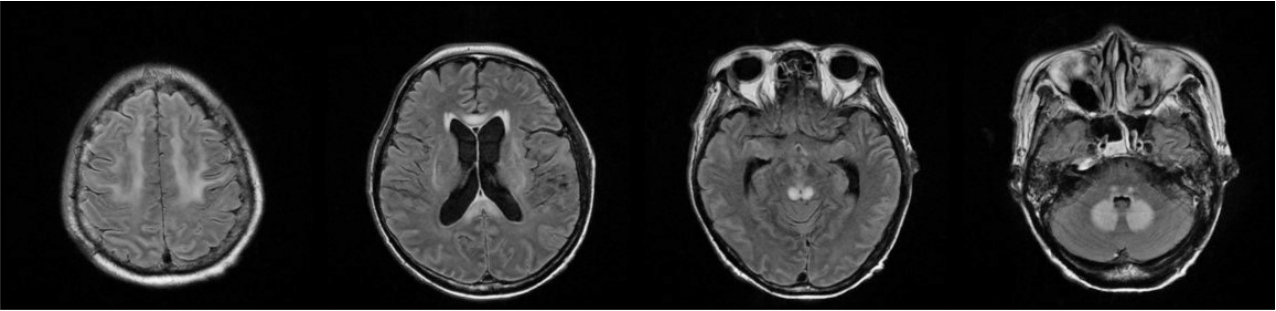
환자는 메트로니다졸을 4주 이상 투여 받은 이후 안구운동장애를 동반한 의식저하가 발생하였고, MRI에서 특징적인 뇌병변이 관찰되었기 때문에 메트로니다졸에 의한 뇌병증으로 진단하였다. 메트로니다졸은 바로 중단하였으며, 베르니케뇌병증을 배제할 수 없어 고용량 티아민(thiamine) 투여도 같이 시작하였다. 입원 2주째 의식이 혼미(stupor) 상태로 호전되었으나 더 이상 회복되지 않았다. 나중에 확인된 혈중 티아민 수치는 10.6 μg/L로 정상범위(28-85 μg/L)보다 낮게 확인되어 베르니케뇌병증도 같이 동반된 것으로 생각하였다. 2주 뒤 추적한 MRI의 DWI와 FLAIR영상에서 처음에 관찰되었던 이마엽과 마루엽의 백질, 뇌량, 치아핵의 고신호강도 병변이 현저하게 줄어들었다(Fig. 2). 입원 3주째 신경계 증상은 비슷하게 유지되었으며, 보존적인 치료를 위해 전원하였다.
고 찰
본 증례에서는 메트로니다졸을 장기간 투여 받은 환자에서 의식저하 및 경련 등의 신경계 증상과 함께 특징적인 뇌 영상소견이 관찰되어 메트로니다졸에 의한 뇌병증으로 진단하였다. 메트로니다졸에 의한 뇌병증 환자에서 약물 투여를 중단하면 대부분 증상이 호전되는 것으로 보고되어 있지만[5], 본 환자의 경우에는 의식회복이 완전히 이루어지지 않았고, 혈청 티아민 수치 또한 낮게 측정되어 메트로니다졸에 의한 뇌병증과 함께 베르니케뇌병증이 동반된 것으로 생각하였다.
메트로니다졸에 의한 신경계 증상의 발생기전은 아직까지 명확하게 밝혀져 있지 않다. 이전 연구에서는 메트로니다졸이 티아민 유사체(analog)로 변환하여 티아민에 길항작용을 나타내며, 이를 통해 메트로니다졸에 의한 뇌병증의 병리기전이 티아민 결핍과 관련이 있을 가능성을 제시하였다[6]. 또한 메트로니다졸을 투여 받은 환자에서 영양섭취 부족이나 흡수장애가 없지만 티아민 결핍이 나타난 예도 보고되어 있다[2]. 본 증례 환자의 경우 소장결장염으로 인한 설사가 지속되어 영양분의 흡수가 잘 이루어지지 않았고, 티아민이 포함되지 않은 TPN 수액을 투여 받아 혈중 티아민 농도가 정상범위보다 낮게 측정되었다. 이러한 티아민 결핍이 메트로니다졸에 의한 신경계 증상을 더욱 악화시켰을 가능성도 있을 것으로 생각된다.
메트로니다졸은 혐기성 세균 및 원충 감염의 치료제로 널리 이용되는 약제이지만, 장기간 고용량으로 사용할 시 드물게 소뇌기능 이상, 말초신경병증, 뇌병증, 발작 등의 신경계 이상 증상이 나타날 수 있다[7]. 국내외의 약 64예를 분석한 보고에 의하면 가장 흔한 증상은 소뇌기능 이상(75%)이었으며, 의식저하(33%), 발작(13%)이 다음 순으로 흔하게 나타났다[7]. 약물 투여 후 증상 발생까지 기간의 중간 값은 15일이었고, 하루 평균 투여 용량은 719 mg, 평균 축적량은 93.4 g이었다[5,8]. 대부분의 환자에서 메트로니다졸 투여를 중지하면 증상이 호전되며, 65%의 환자에서 완전한 회복을 보이는 등 비교적 경과는 양호한 것으로 알려져 있다[5]. 본 증례의 경우 심한 신경계 후유장애가 남았다는 점에서 이전의 보고들과는 차이가 있다. 다른 증례들에 비해 신경계 증상의 발현이 심한 형태로 나타났고, 티아민 결핍이 동반되어 회복이 좋지 않았던 것으로 생각된다.
뇌 MRI에서 메트로니다졸에 의한 뇌병증이 나타나는 병변의 위치를 빈도별로 살펴보면 소뇌 치상핵을 침범하는 경우가 가장 많고, 중간뇌, 뇌량의 팽대부(splenium), 등쪽 다리뇌, 연수, 아랫둔덕(inferior colliculus), 백질, 기저핵(basal ganglia), 시상(thalamus) 그리고 중간소뇌다리(middle cerebellar peduncle) 등의 순으로 침범이 흔하다[8]. 전형적인 베르니케뇌병증에서 나타나는 시상, 유두체(mammillary body), 중간뇌덮개와 수도관주위회색질 병변의 위치와는 일부 다르지만, 비알코올성 베르니케뇌병증 환자에서 비슷한 위치의 병변을 나타낸 보고가 있어 감별이 필요하다[4,9].
메트로니다졸에 의한 뇌병증은 임상양상 및 뇌 영상소견이 베르니케뇌병증과 유사하여 감별이 필요하며, 특히 본 증례에서와 같이 비전형적인 임상경과를 보이는 경우에는 더욱 확인이 필요하다. 저자들은 메트로니다졸에 의한 뇌병증 환자에서 기본적으로 티아민 혈중농도검사를 하고, 초기 수액 투여 시 적절한 티아민 공급이 함께 필요함을 강조하는 바이다.