미세색전신호를 동반한 Percheron동맥 관련 양측성 시상경색증
Bilateral Thalamic Infarction Related to Artery of Percheron with Microembolic Signal
Article information
Trans Abstract
The artery of Percheron (AOP) is an uncommon variant of the posterior cerebral artery that supplies blood to the paramedian thalamus and rostral midbrain. AOP is often difficult to recognize with intracranial magnetic resonance angiography due to its small size. Although a number of case reports of AOP occlusion have been published, cause of the occlusion is mostly unclear. We experienced a case of AOP occlusion which resulted in bilateral thalamic infarction. It was most likely caused by a microembolism through right-left shunt.
양측 시상뇌경색은 주로 뇌기저동맥 상부폐색이 발생하여 뒤대뇌동맥 영역의 경색과 함께 동반되는 경우가 흔하다. 하지만 양측 시상뇌경색이 단독적으로 발생한 경우 artery of Percheron (AOP)의 폐색 가능성을 고려해야 한다[1]. AOP는 뒤대뇌동맥 순환의 변이 혈관이며 양쪽 정중곁시상(paramedian thalamus)과 입쪽중간뇌(rostral midbrain)에 혈액을 공급한다. 크기가 작아 일반 혈관조영술로도 확인이 어려울 수 있다[2]. 기존에 AOP 폐색에 대한 증례 보고는 있었으나 명확한 원인에 대한 보고는 없었다[3]. 저자들은 특이 과거력이 없이 발생한 양측 시상뇌경색 환자에서 우-좌단락(right-to-left shunts)으로 인한 모순색전증(paradoxical embolism)을 확인하여 이로 인한 뇌경색의 발생 가능성을 확인한 증례를 경험하였기에 이를 보고하고자 한다.
증 례
66세 여자가 응급실 내원 1일 전 기상 직후 발생한 어지럼증과 복시를 주소로 내원하였다. 환자의 어지럼증 양상은 비회전성이고 기립 시 심화되었다. 이러한 증상은 수초간 지속된 이후 자연 호전되었으며 내원 이후 재발 또는 악화 없이 불편감을 호소하지 않는 상태였다. 환자의 의식수준은 명료하였으며 흡연력과 음주력은 없었다. 고혈압과 당뇨병의 과거력도 없었다. 신경계진찰에서 자발안진과 양안복시는 관찰되지 않았으나 양안 외안근의 운동제한이 상직근에서 관찰되었고 우측 안구운동의 제한이 더욱 명확하게 확인되었다.
흉부와 복부X선검사, 심전도, 일반혈액검사와 전해질검사를 시행하였고 모두 정상 소견이었다. D-이합체(D-dimer)를 포함한 혈액응고검사와 콜레스테롤 수치도 정상이었다. 양안 상직근의 운동제한에 대해 란카스터적녹검사(lancaster red green test)를 시행하여 좌안의 하사시(hypotropia) 소견이 확인되었으며, nine gaze photographs에서 우안의 상전제한(supraduction limitation)을 확인하여 우안 상직근(superior rectus)의 마비를 확인하였다(Fig. 1). 입원 후 시행한 뇌자기공명영상에서 양측 시상에 급성뇌경색이 관찰되었으며 액체감쇠역전회복(fluid-attenuated inversion recovery) 영상에서 Fazekas scale 기준으로 양측 grade 1의 소혈관질환(small vessel disease)이 확인되었고(Fig. 2), 뇌내 자기공명혈관조영(intracranial MR angiography)에서는 특별한 이상이 관찰되지 않았다(Fig. 3).
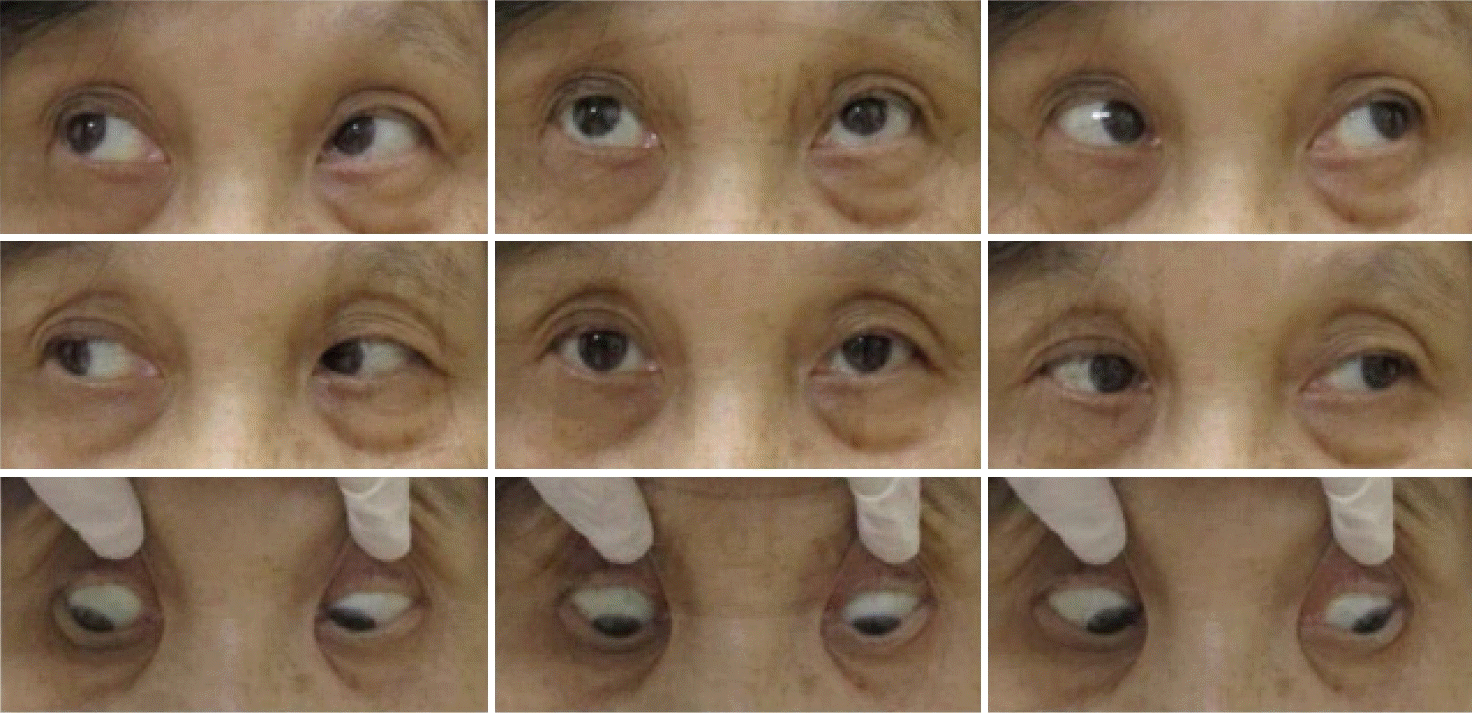
Nine gaze photographs show supraduction limitation of the right eye during upward gaze. As a result, superior rectus paralysis on the right eye is suspected.
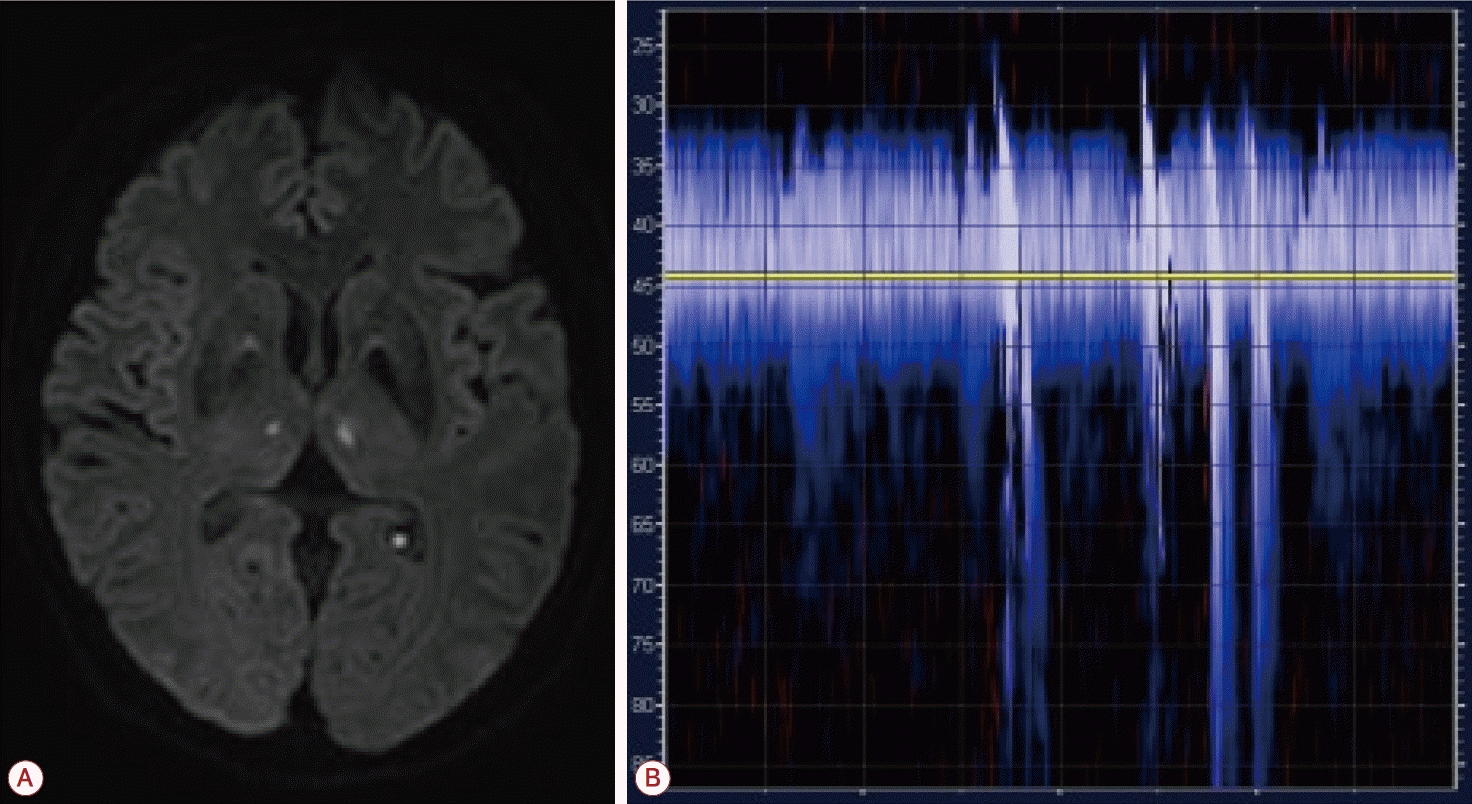
(A) Diffusion-weighted MRI shows high signal intensity in bilateral thalamus. (B) Transcranial Doppler ultrasound during PFO test. Multiple embolic signals are shown after Valsalva maneuver. MRI; magnetic resonance imaging, PFO; patent foramen ovale.
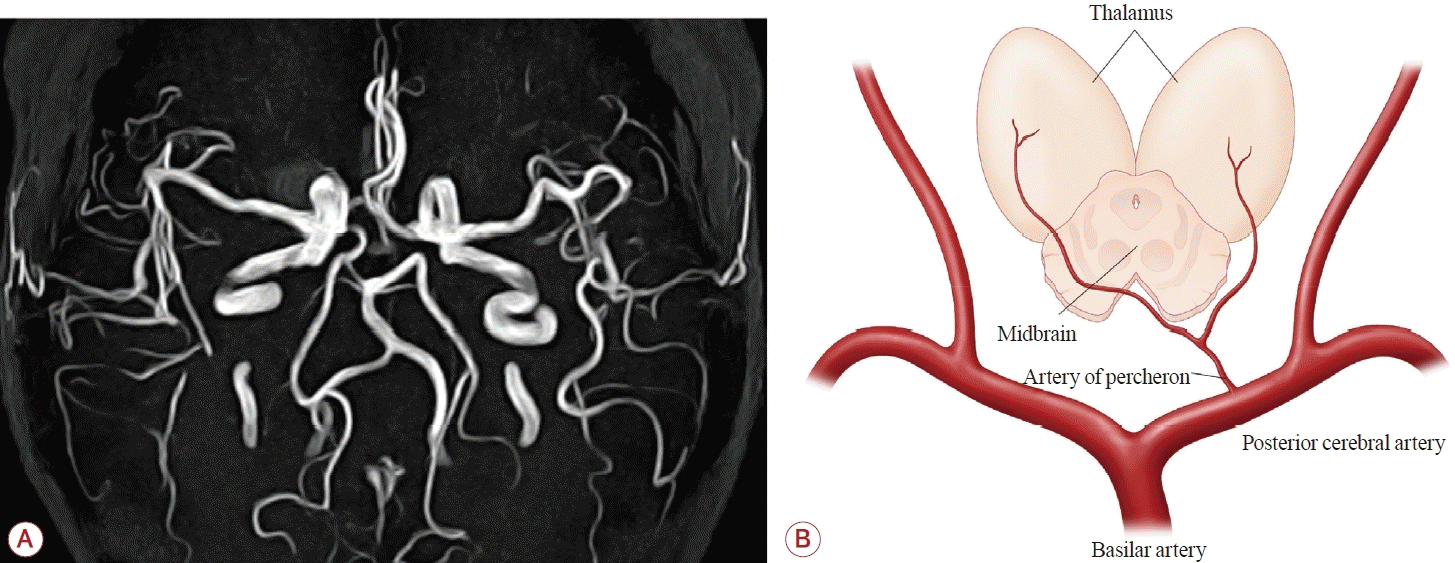
(A) MRA showed hypoplasia of right posterior cerebral artery and (B) schematic diagram of AOP stemming as a single trunk from P1 supplying the bilateral paramedian thalami. MRA; magnetic resonance angiography, AOP; artery of percheron.
심장성색전뇌졸중의 가능성을 확인하기 위해 시행한 24시간심전도검사(holter monitoring)에서 간헐조기박동(intermittent premature beats)을 제외한 특이 소견은 없었다. 가슴경유심장초음파검사에서 정상 좌심실 수축기 기능(normal LV [left ventricular] systolic function, EF [ejection fraction] 60%), 이완기 기능 저하(diastolic dysfunction, grade 2)와 경도의 퇴행승모판역류(mild degenerative mitral regurgitation)가 확인되었고, 심장성색전증의 병인은 명확하지 않았다. 우-좌단락을 확인하기 위해 좌측 내경동맥을 기준으로 한 경두개초음파 모니터링검사에서 Spencer logarithmic scale 기준으로 발살바법(Valsalva maneuver)에서 미세색전신호가 확인되었고, grade 2 shunt 수준이었다(Fig. 2-C). 추가로 시행한 식도경유심초음파검사에서 2 mm 이하 크기의 열린타원구멍(patent foramen ovale, PFO)을 확인할 수 있었다.
고 찰
본 환자는 양쪽 시상뇌경색에 의해 일시적인 비회전성 어지럼증, 양안 상직근 마비로 인한 양안수직복시가 발생한 증례이다. 시상 안쪽부위의 혈류 공급은 크게 4가지 유형들로 나눌 수 있다[4]. 가장 흔한 유형이 Type I이며 양측 뒤대뇌동맥의 P1분절에서 각 2개의 정중곁동맥(paramedian artery)이 기시하여 혈액을 공급한다. Type IIa는 한쪽의 뒤대뇌동맥 P1분절에서 2개의 정중곁동맥이 기시하여 양측 시상에 혈류를 공급하고, Type IIb는 P1분절에서 1개의 동맥줄기(trunk)가 있고 2개의 정중곁동맥이 기시하는 것이 차이이다. Type III는 좌측과 우측의 뒤대뇌동맥의 P1분절 사이에 교통동맥(communicating artery)이 있고 이곳에서 정중곁동맥이 기시한다. AOP는 Type IIb에서 보이는 뒤대뇌동맥의 P1분절에서 나오는 동맥줄기를 지칭하고 흔하지 않은 혈관의 변이이며 유병률은 아직 알려지지 않았다[1]. 매우 얇아서 대퇴동맥경유뇌 혈관조영술을 시행해야만 확인이 가능하다[5]. 만약 AOP의 폐색이 발생하여 양측 시상뇌경색이 발생할 경우에는 의식 저하, 기억력장애, 수직안구운동의 장애가 발생할 수 있다[3]. 본 증례는 양측시상의 직경 5 mm 이내의 급성뇌경색 병변을 제외한 다른 뒤대뇌동맥 영역의 병변이 없는 것을 고려할 때 Type IIb에 해당하며 AOP 폐색으로 인한 양측 시상뇌경색이 발생한 것으로 사료된다. 추가로 AOP의 위치를 특정하기 어려우나 우측 뒤대뇌동맥 P1의 형성저하(hypoplasia) 소견을 고려할 때 혈류량이 많은 좌측에 위치할 것으로 추정된다(Fig. 3-A).
불명확한 발생기전으로 아직까지 충분하게 보고되지 않았던 AOP 폐색의 원인에 대해3 본 환자는 흉부경유심초음파에서 확인되지 않았으나 경두개초음파 모니터링검사의 발살바법에서 우-좌단락이 확인되었고, 이후 시행한 식도경유심초음파에서도 PFO가 확인되어 모순색전증으로 인한 AOP 폐색 가능성이 있는 환자이다. 하지만 뇌혈관조영술을 시행하지 않아 폐색을 확인하지 못하였고 2 mm 이하의 PFO가 고위험 PFO의 소견은 아니라는 점, PFO에 의한 색전이 AOP 없이 양측의 시상경색증을 유발했을 가능성과 소혈관질환에 의한 AOP 폐색 가능성이 본 증례의 제한점이라고 할 수 있다.
우-좌단락이 있는 환자에서 Spencer logarithmic scale grade 3 이상부터 functional PFO의 존재에 대해 민감하고 구체적인 예측에 도움이 된다는 점과6 발살바법이 뒤쪽 순환(posterior circulation)에 대한 모순색전증을 잘 유발하여 색전이 매우 작은 뒤쪽순환 뇌경색의 유병률을 높일 수 있다는 점을 고려하였을 때[7], 본 환자는 비록 Spencer logarithmic scale grade 2 shunt가 관찰되었지만 모순색전증으로 인한 뒤쪽순환 뇌경색의 가능성을 배제할 수 없다고 생각하였다. 또한 양측 시상뇌경색으로 인한 증상은 의식장애, 기억력장애를 포함하여 다양하게 나타날 수 있으나3 본 증례의 경우에는 일시적인 비회전성 어지럼증과 양안수직복시 이외의 다른 신경계증상은 없었던 점에서 양측 시상뇌경색 병변이 발생 하더라도 크기나 위치에 따라 다양한 증상과 중증도를 보일 수 있음을 확인하였다.
본 증례를 통해 다른 병변이 없는 양측 시상뇌경색을 진단한 경우 AOP에 의한 병인을 인지하고 심인성색전증과 모순색전증으로 인한 발생 가능성을 고려하여 흉부경유심초음파, 경두개초음파 시행이 필요하고, 우-좌단락의 예측도를 높이기 위해 식도경유심초음파를 고려해야 한다. 특히 발살바법을 포함한 우-좌단락검사를 경두개초음파로 반드시 시행하여 뒤쪽 순환의 모순색전증 원인을 배제하는 것이 환자의 추가적 뇌경색 발생의 잠재적 위험도 평가에 중요한 과정이 될 수 있을 것으로 저자들은 생각한다.