젊은 성인 일스병 뇌졸중 환자에게 동반된 뇌혈관협착
Cerebral Artery Stenosis in a Young Stroke Patient with Eales’ Disease
Article information
Trans Abstract
Eales’ disease is an idiopathic disorder induced by ischemic retinal vasculitis, usually affecting the peripheral retina. We encountered a young patient diagnosed as cerebral infarction with a history of Eales’ disease. The patient’s middle cerebral artery showed multifocal stenosis with contrast enhancement, suggesting vasculitis. These findings might give clues to a rare cause of cerebral artery stenosis.
일스병(Eales’ disease)은 영국의 안과의사 Henry Eales가 1880년도에 처음 기술한 질환으로, 주로 젊은 성인 남성에서 특발성의 반복적인 유리체 출혈을 유발하는 것이 특징이다. 망막에서 정맥염이 발생하고 혈관이 폐색된 이후 신혈관형성으로 병이 진행하는 것을 특징으로 한다[1]. 원인으로는 여러 가설들이 있으나 현재까지도 명확하게 밝혀진 바가 없으며 매우 드물게 뇌경색을 일으킬 수 있다[2]. 한편 국내에서는 아직까지 일스병 환자에서 뇌경색이 발생하였다는 보고는 없었으며, 저자들은 이를 경험하여 보고한다.
증 례
35세 남자가 내원 당일 활동 중에 갑자기 발생한 구음장애와 우측 손과 아래팔의 근력저하를 호소하며 응급실에 왔다. 차에서 내리던 중 갑자기 우측 손과 아래팔에 힘이 빠지는 느낌이 들었으며 수시간 뒤 말 어둔감이 생겼다. 환자는 발음이 정확하지 않다고 하였으며 우측 손과 아래팔의 근력저하를 호소하였다. 환자는 15년 전 2006년경 양측 눈 충혈 증상을 주소로 일스병을 진단받고 양측 망막 광응고술을 받은 과거력이 있었으며 고혈압, 당뇨 및 고지혈 증 등의 과거력은 없었고 복용하던 약물 없이 비교적 건강하게 지내왔다. 가족력에서도 특이한 병력은 없었으며 음주, 흡연 등의 개인력도 없었다.
내원 당시 활력징후는 180/100 mmHg이었으며 입원 후 여섯 시간 뒤 137/79 mmHg으로 측정되었고 맥박, 호흡 및 체온을 포함한 생체징후는 모두 정상이었다. 신경계진찰에서 의식과 지남력은 명료하였다. 빛반사, 안구운동검사, 얼굴감각, 얼굴운동, 듣기 등을 포함한 뇌신경검사에서 이상 소견은 없었다. 근력검사에서 우측 손과 아래팔의 경미한 근력 감소가 보였고 감각 및 소뇌기능검사는 정상이었으며 심부 건반사에서 이상은 없었다.
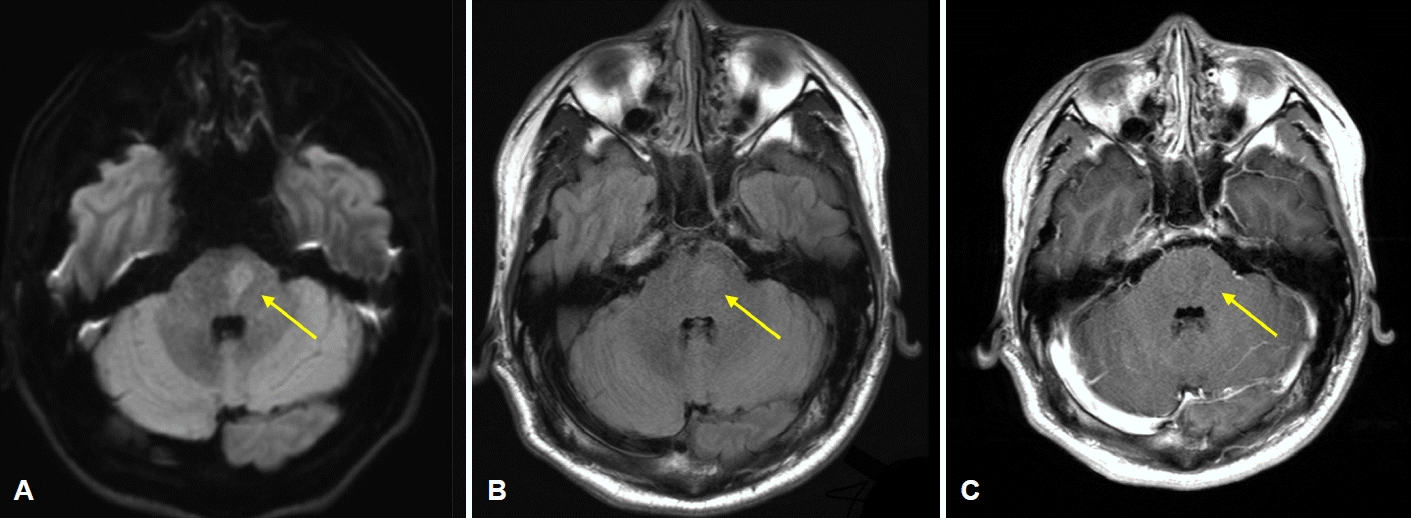
일반혈액검사, 요검사, 일반화학, 혈액응고검사에서 이상은 없었으며, 혈중지질검사에서 저밀도콜레스테롤이 146 mg/dL로 측정되었다. 적혈구침강속도(erythrocyte sedimentation rate)는 38 mm/hr로 약간 상승하였으나, C반응단백질(C-reactive protein), 항핵항체(antinuclear antibody), 항호중구세포질항체(antineutrophil cytoplasmic antibody), 류마티스인자(Rheumatoid factor), 항카디오리핀항체(anti-cardiolipin antibody), 항베타2-당단백질I항체(anti-beta 2 glycoprotein 1 antibody), 루푸스항응고인자(lupus anticoagulant), 보체(C3, C4), C단백질(protein C), S단백질(protein S)은 정상이었다. 뇌척수액검사에서 적혈구 0/µL, 백혈구 1/µL, 단백질 40 mg/dL, 당 70.8 mg/dL로 정상 범위로 측정되었고, 심초음파검사 및 24시간 홀터검사에서 이상 소견은 보이지 않았다. 내원 다음날 시행한 뇌 자기공명영상의 확산강조영상과 액체감쇠역전회복(fluid attenuated inversion recovery)영상에서 좌측 뇌교의 국소적인 고신호 강도를 보였으나 T1강조영상에서 조영증강은 보이지 않았다(Fig. 1). 입원 3일째 안저검사를 시행하였으며 과거 일스병으로 인한 양안의 광응고술 상태와 좌안의 망막 주변부 출혈을 확인하였다(Fig. 2). 내원 7일에 뇌 자기공명혈관조영에서 양측 중뇌동맥 갈림(bifurcation) 부위의 국소 협착이 보였으나, 고해상도혈관벽뇌자기공명영상(high-resolution vessel wall magnetic resonance imaging)검사에서 경화반 등의 증거는 명확하지 않았고, 비교적 짧은 분절에 국한되어 혈관벽이 두꺼워져 있고 동심원(concentric)의 조영증강을 보였다(Fig. 3-A). 내원 4개월 뒤 시행한 고해상도혈관벽뇌자기공명영상에서 기존의 우측 중대뇌동맥 갈림 부위의 조영증강 감소와 좌측 중대 뇌동맥 갈림 부위 협착의 호전을 확인할 수 있었다(Fig. 3-B).
Brain MRI at 1 day after symptom onset. High signal intensities at the pons (arrow) in diffusion weighted image (A) and T2 FLAIR MRI (B) are observed. There is no gadolinium enhancement at the lesion (arrow) in T1-weighted image (C). MRI; magnetic resonance imaging, FLAIR; fluid attenuated inversion recovery.

Funduscopy showing past photocoagulation therapy of both eyes. Minimal amount of vitreous hemorrhage (arrow) is seen in the left eye.

Brain MR vessel wall images at (A) baseline and (B) follow-up 4 months after onset. (A) Initial MR angiography shows focal stenosis at both MCA bifurcation area. Sagittal section of the image reveals concentric wall thickening with enhancement at the left MCA bifurcation area (arrows) and wall enhancement along the distal M1 segment of both MCAs (arrows). (B) In follow-up vessel wall image, decreased extent of enhancement and wall thickening with stenosis in left MCA bifurcation area (arrows), and resolving state of previous enhancement in right MCA bifurcation area (arrows) can be seen. MCA; middle cerebral artery, MR; magnetic resonance.
환자는 입원하여 경구 항혈소판제를 투여하였으며 입원 기간동안 증상 악화 없이 지내다가 퇴원하였다. 퇴원 후 증상은 점차 호전되어, 증상 발생 후 3개월째에는 우측 팔 위약만 보이고 있었고, National Institute of Health (NIH)뇌졸중척도(NIH Stroke Scale) 1점, 수정Rankin척도(modified Rankin Scale) 2점까지 호전되었다.
고 찰
일스병은 주로 젊은 성인 남성에서 반복적으로 발생하는 유리체 출혈이 특징인 질환으로 젊은 남성이 눈 앞에서 작은 물질이 날아다닌다고 표현한다면 의심을 해봐야하는 질환이다. 병의 원인으로는 마이코박테륨(mycobacterium) 균주를 포함한 여러 가지 가설이 있으나 현재 정확히 밝혀진 것은 없다[1]. 병의 발병 기전으로는 우선 망막에 혈관염이 발생하고 이로 인해 혈관이 폐색되어 폐색된 혈관이 분포하는 망막 부위에 허혈이 생긴 후 유리체 출혈이 발생하는 것으로 보인다. 이는 형광안저조영을 하였을 때, 이른 시기에서 혈관벽의 염증성 변화로 인한 형광물질의 침착과 후기에 혈관의 폐색으로 인해 정맥의 흐름이 감소된 것으로 확인할 수 있다[3,4]. 본 증례에서도 과거 반복적인 유리체 출혈과 이에 대해 여러 차례 광응고술 시행의 과거력이 있었고, 입원 중 시행한 안저 촬영을 통해 양안의 광응고술 흔적 및 망막 주변부 출혈을 확인하였다. 과거 일스병으로 진단받았던 병력과 안저 촬영을 고려하였을 때 환자는 일스병으로 의심해볼 수 있었다.
일스병의 눈 외 다른 장기의 침범으로는 중추신경계가 있으며, 뇌경색, 다발경화증, 척수염, 뇌전증 등의 증례가 해외에서 보고된 바 있다[2,5]. 일스병 환자의 뇌척수염 증례 보고에서는 환자 사후에 중추신경계의 정맥, 세동맥 및 뇌수막에서 광범위한 림프구의 침윤과 신경교증, 탈 수초화를 확인하였다. 따라서 일스병이 망막에서 혈관염을 일으켜 혈관운동성의 변화를 통해 안저 출혈을 일으켰던 것처럼, 중추신경계의 혈관에도 작용할 수 있을 것이라고 추측된다[6].
본 증례의 확산강조영상에서는 좌측 교뇌의 고신호강도로 급성 좌측 교뇌경색을 진단할 수 있다. 이와 더불어 혈관조영에서 양측 중뇌동맥에서 협착을 확인할 수 있는데, 환자는 협착을 유발하는 대표적인 원인인 동맥경화증에 대한 위험인자가 없는 젊은 남성임에 주목해야 한다. 여러 연구에서 고령, 2형당뇨병과 고혈압은 각각 독립적으로 두개내혈관의 동맥경화증을 유발하는 위험인자로 밝혀져 있다. 하지만 환자는 이러한 혈관위험인자가 없었고, 과거 일스병으로 인한 혈관염 외에는 뇌내동맥의 협착을 유발할 수 있는 원인이 없었다. 일스병 외에 드물게 뇌졸중이 발생할 수 있는 다른 안과 질환으로는 급성후부다발판모양색소상피증(acute posterior multifocal placoid pigment epitheliopathy), 스삭증후군(Susac syndrome), 망막병증신장병증뇌졸중동반유전내피병증(hereditary endotheliopathy with retinopathy, nephropathy, and stroke), 코간증후군(Cogan syndrome) 등이 있다[7].
고해상도혈관벽뇌자기공명영상(high-resolution vessel wall magnetic resonance imaging)은 뇌내동맥벽의 병리를 직접적으로 보여주어 동맥경화증, 혈관박리, 혈관염, 가역뇌혈관수축증후군, 모야모야병 등을 감별하는 데 많은 도움을 줄 수 있다[8]. 본 환자에서도 고해상도혈관벽뇌자기공명영상을 시행하였으며 영상검사에서 양측 중뇌동맥에서 경화반은 관찰되지 않았으며, 협착과 함께 조영증강 소견이 관찰되었는데 4개월 뒤 추적 관찰한 영상에서는 조영증강 및 협착의 호전 소견이 관찰되었다. 따라서, 양측 중뇌동맥의 협착은 혈관염에 의한 협착의 가능성이 높다고 판단하였다.
본 환자에서 일스병의 과거력 없이 뇌교경색만으로는 소혈관 색에 의한 열공뇌경색을 우선 고려할 수 있으나, 환자의 병력과 뇌 자기공명혈관조영 및 고해상도혈관벽검사에서 혈관염의 증거를 발견하였기에, 자기공명영상으로 확인할 수 없는 뇌바닥 관통동맥(basilar perforating artery)의 혈관염으로 인한 뇌교경색의 가능성도 배제할 수 없다. 하지만 뇌경색이 발생한 뇌바닥동맥 자체에는 혈관염의 증거가 없고 약간 상승하였던 적혈구침강속도도 점차 낮아지고, 자가면역검사와 C반응단백질 등의 검사에서 염증 수치 상승이 없어 스테로이드 등의 면역억제 치료는 하지 않고 항혈소판제만 투여하였다.
혈관염은 젊은 연령에서 발생하는 뇌경색의 주요한 원인 중 하나로 알려져 있으며 혈관염 중에서도 중추신경계에 생기는 혈관염에는 크게 두 가지 있다. 첫 번째로 뇌혈관만을 침범하는 일차혈관염과 두 번째로 전신혈관을 침범하는 이차혈관염의 뇌내 침범이 있으며 이를 통해 혈관염이 뇌졸중을 일으키게 된다[9]. 본 증례에서는 동맥경화증의 위험인자가 없었던 환자에서 뇌경색이 발생하였으며 이와 동반된 뇌내동맥의 협착을 확인할 수 있었고, 안과질환이 있는 젊은 성인에서 발생하는 뇌경색의 경우 일스병 등의 과거력 확인이 필요할 것으로 생각하는 바이다. 아직 국내에서는 일스병 환자에서 뇌경색이 발생하였다는 발표가 없어 본 환자를 보고하고자 한다.