응급실에서 혈전용해술 치료를 받은 초급성기 뇌졸중 환자 치료에 대한 신경과 전공의의 진료 부담에 관한 조사
The Investigation on the Burden of Neurology Residents to Manage the Patient who Received Thrombolytic Treatment in the Emergency Department with Hyperacute Stroke
Article information
Trans Abstract
Background
Because Korea is the fastest aging country, the stroke incidence is increasing rapidly. We investigate the trend of the number of patients with acute stroke in recent years and estimate the burden of the neurologist to treat the acute stroke patient visited the emergency department.
Methods
We requested a questionnaire survey to all teaching hospitals on the number of hospital beds, the number of stroke patients who visited the emergency department, the number of stroke patients in charge of the neurologist, and the number of days on duty of residents from 2016 to 2019.
Results
Of 69 teaching hospitals, 41 hospitals answered the survey. The average hospital beds per hospital were increased annually from 909 to 916. The average patients who visited the emergency department with stroke and were in charged to neurologists were rapidly increased from 799 to 867 per hospital. In particular, the number of patients with hyperacute cerebral infarction requiring the thrombolytic administration or mechanical thrombectomy were rapidly increased from 105 to 131. On the other hand, the average number of residents per hospital was decreased from 5.1 to 4.8. Therefore, the days on duty per resident were increased from 74 to 77.
Conclusions
The number of acute stroke patients, especially, hyperacute stroke required the rapid cooperation and high labor were increasing rapidly in recent years. However, because the number of residents were decreased, the burden was increasing. To improve the quality of acute stroke treatment, it is necessary to increase the number of residents.
서 론
우리나라는 급속한 고령화의 진행으로 이미 2017년 전체 인구 대비 65세 이상의 노인인구의 구성비가 14%를 넘어서며 고령사회(aged society)에 진입하였고, 고령화 추세는 가속화되어, 2025년에는 노인인구 구성비가 20%에 도달하여 초고령사회(super aged society)에 진입할 것으로 예상된다[1]. 통계청에 따르면 우리나라 노령 인구의 비중은 지속적으로 증가하여 2036년에는 30%, 2051년에는 40%를 차지할 것으로 예측된다[1]. 이에 따라, 노인에 호발하는 질환의 발생률과 유병률 또한 자연적으로 늘어날 것으로 보이며, 노인질환의 관리와 더불어 이에 대한 적절한 대책을 마련하여 대비하는 것은 국가적으로도 매우 중요한 과제가 될 것이다.
뇌졸중은 고령에서 발생하는 대표적인 질환이고, 단일질환 사망률이 가장 높은 질환이자 심각한 장애를 남길 수 있는 주요 질환이다[2,3]. 뇌졸중의 발생률은 54세 이하의 성인에서 10만 명당 61명인 것에 비하여, 55-74세의 성인에서는 348명, 75세 이상의 노인에서는 463명으로 증가한다[4]. 앞으로 고령인구의 비중이 늘어날 것으로 예측되고 있는 만큼, 뇌졸중의 유병률은 과거에 비해 점차 높아질 것이라 예상할 수 있다.
우리나라 뇌졸중 발생 중 아형별 유병률을 살펴보면, 뇌경색이 가장 흔하였고, 그 다음으로 뇌내출혈과 지주막하출혈의 순서였다[4]. 또한, 2018년 중증응급질환 응급실 내원 현황보고서에 따르면 총 790,533건의 중증응급환자 중 84,532건(10.7%)이 응급실 내원 후 뇌경색을 진단받은 환자였다[5]. 최근에는 조직플라스미노겐활성제(tissue plasminogen activator, tPA)를 정맥내(intravenous) 투여하는 정맥내혈전용해술(thrombolysis)과 막힌 동맥에 직접 카테터를 삽입해 혈전제거 후 혈류를 재개통시키는 동맥내혈전제거술(intra-arterial thrombectomy)의 효능과 안정성이 입증되어 급성기 뇌졸중의 표준 치료로 제시되고 있다[6].
국내 대부분의 병원에서 급성기 뇌경색 환자들에 대한 진료는 신경과가 주 진료과로서의 역할을 하고 있고 신경과 전공의가 일차적으로 진료를 본다. 특히, 정맥내혈전용해술이 필요한 경우와 동맥내혈전제거술이 필요한 경우에도 응급실 도착 초기부터 환자에 대한 초기 처치와 약물투여의 결정 및 투여와 투여 후의 치료과정에서 환자에 대한 집중적인 관찰이 응급실 당직 전공의에 의해 이루어지고, 동맥내혈전제거술이 필요한 환자 역시 신경과 및 시술과와의 협진에 있어서도 많은 과정이 신경과 당직 전공의에 의해 이루어지고 있다[7]. 이러한 점을 고려해 봤을 때, 노인에서 유병률이 늘어나는 뇌경색을 담당하는 신경과 의사에 대한 사회적인 수요가 늘어날 것이며, 대부분의 수련병원에서 급성기 뇌졸중으로 응급실을 통해 내원하는 환자들에 대한 진료가 신경과 전공의에 의해 이루어지고 있는 만큼 신경과 전공의에 대한 적절한 정원을 책정하는 것이 매우 중요하다고 할 수 있다.
대한신경과학회의 신경과 전공의 정원의 증원을 위한 지속적인 노력에도 불구하고, 2010년 101명이었던 전공의 정원은 2016년 88명, 2019년 79명으로 10년 동안 약 22%의 정원이 줄어들어, 전공의당 업무의 양은 증가할 수밖에 없는 현실이다[8]. 따라서 저자들은 전공의의 실질적인 업무 부담 정도를 알아보고자 우리나라의 각 수련병원에 설문조사를 실시하였고, 향후 적절한 신경과 전공의 정원 책정을 위한 정책에 대해 제언하고자 한다.
대상과 방법
1. 설문 대상자 선정
대한신경과학회 전공의 정원 TF위원회 주관으로 2명의 위원들이 설문 내용을 만들어 제작하고 신경과 전공의가 수련받고 있는 우리나라의 69개 수련병원을 대상으로 설문을 실시하였다. 수련병원의 주임과장을 대상으로 이메일을 통해 설문조사지를 보내고 이에 대한 답변을 취합하였다.
2. 설문지 작성 및 내용
설문 제목, 방식과 설문의 내용(Appendix)은 대한신경과학회 전공의 정원 TF위원회 의결을 통해 결정되었다. 설문조사의 제목은 “응급실 신경과 진료 부담 조사”로 하였고, 설문 내용은 2016년부터 2019년까지 평균 전공의 수, 전공의의 연평균 응급실 당직일수를 조사하였고, 전공의의 업무 부담의 정도를 파악하기 위하여 각 병원별 병상수, 응급실에 내원한 급성기 뇌졸중 환자수, 응급실에 내원하여 신경과 진료를 본 환자수에 대해 설문을 진행하였다. 또한, 초기 치료가 중요한 초급성기 뇌경색 환자들 중 정맥내혈전용 해제 투여, 동맥내혈전제거술 시행수를 함께 조사하여 응급실 업무 부담의 정도를 알고자 하였다.
3. 설문 방식 및 기간
각 수련병원의 수련과장에게 이메일 발송하였고, 2020년 8월 4일부터 2020년 8월 21일까지 총 2주간 회신한 답변을 취합하였다. 설문 시작 시점에 설문 대상자들에게 전화통화나 문자를 통해 설문 조사를 공지하였다.
결 과
69개의 설문 대상 수련병원 중 최종적으로 41개의 병원이 회신하였다. 급성기 뇌졸중으로 응급실에 내원하는 병원당 연평균 환자수는 2016년 799명에서 2019년 867명으로 증가하였다(Fig. 1). 특히 정맥내혈전용해제 투여와 동맥내혈전제거술의 시행이 필요한 초급성기 뇌경색의 병원당 연평균 환자 수는 정맥내혈전용해제 투여 환자는 2016년 60.2명에서 2019년 67명으로(Fig. 2-A), 동맥 내혈전제거술 시행 환자는 2016년 45.9명에서 2019년 65명으로 증가하였다(Fig. 2-B).
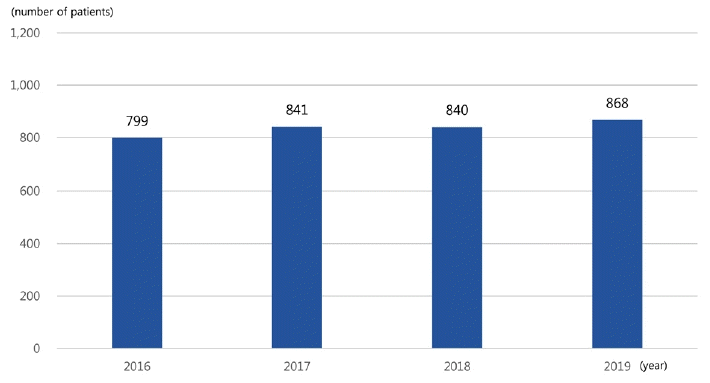
Annual average number of patients per hospital with acute stroke who visit the emergency department.

(A) Annual average number of patients per hospital with intravenous tissue plasminogen activator (tPA) among patients with hyperacute stroke who visit the emergency department. (B) Annual average number of patients per hospital undergoing intra-arterial thrombectomy among patients with hyperacute stroke who visit the emergency department.
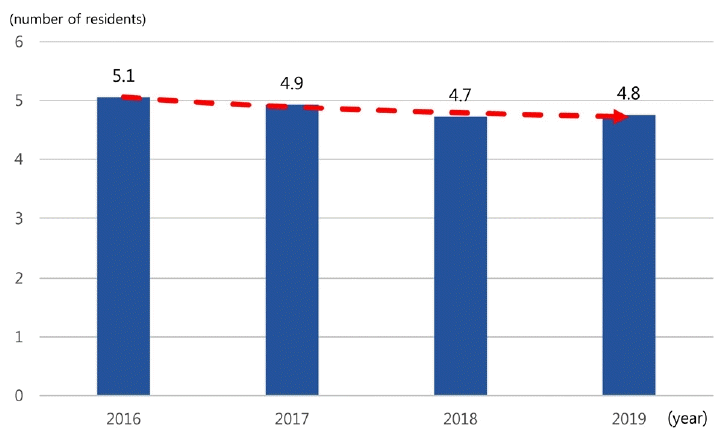
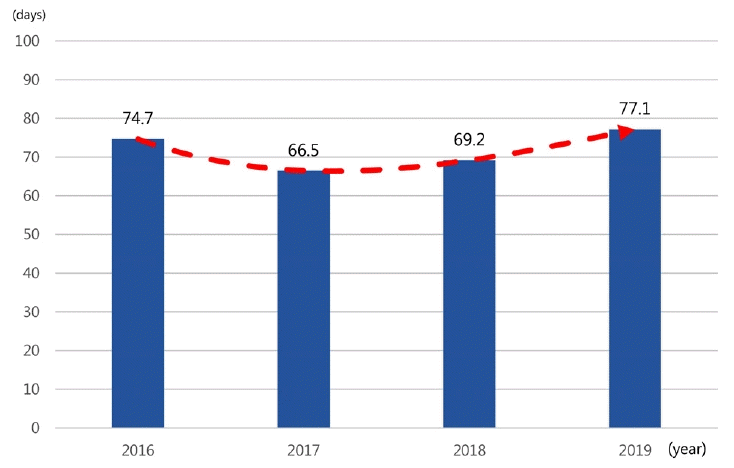
또한, 수련병원의 연평균 병상수는 2016년 909병상에서 2019년 916병상으로 점차 증가하였다(Fig. 3). 하지만 수련병원당 전체 신경과 전공의 수는 2016년 5.1명에서 2019년 4.8명으로 감소되었고(Fig. 4), 각 전공의당 연평균 야간 당직일수는 2016년 74.7일에서 2018년 69.2일로 감소하였다가 2019년 77.1일로 증가되었다(Fig. 5).
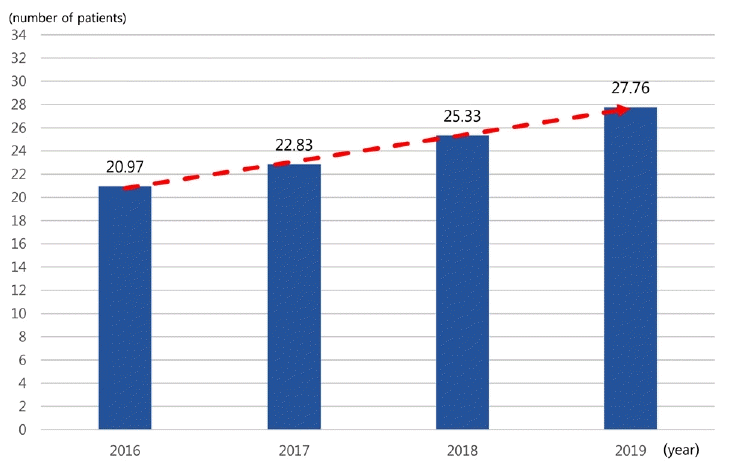
정맥내혈전용해술과 동맥내혈전제거술을 시행한 연도별 총 건 수는 2016년 5,201건에서 2019년 6,468건으로 약 24% 증가하였으나(Fig. 6), 설문에 응답한 수련병원의 연도별 전체 신경과 전공의 수는 2016년 248명에서 2019년 233명으로 감소하여 전공의당 치료한 초급성기 환자수는 2016년 20.97명에서 2019년 27.76명으로 증가되었다(Fig. 7).
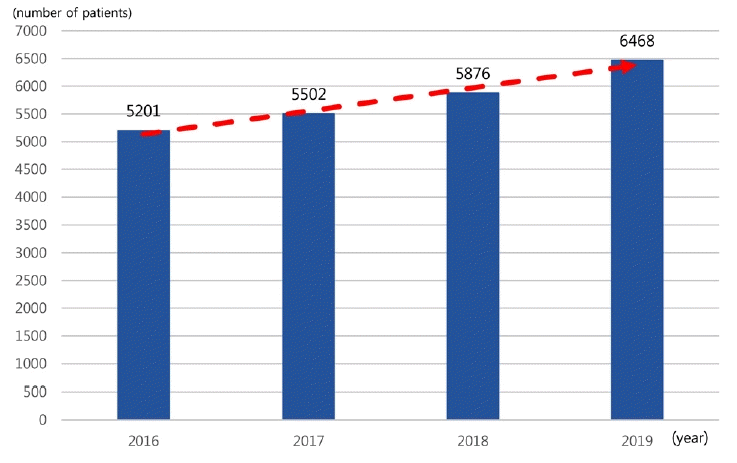
Annual total number of patients with intravenous tissue plasminogen activator and intra-arterial thrombectomy with hyperacute stroke who visit the emergency department by year.
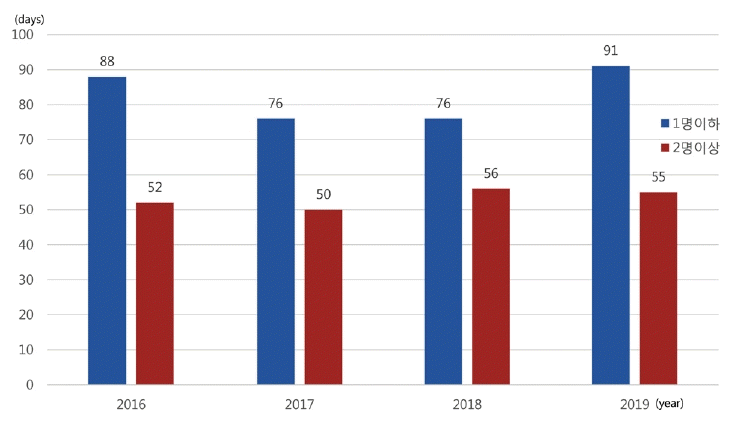
연도별 수련병원이 확보한 신경과 신규 전공의 수를 바탕으로 전공의 1명당 연평균 응급실 당직일수를 비교해봤을 때 1명 이하의 신규 전공의 확보 병원에서의 전공의 1명당 연평균 당직일은 76일에서 91일로, 2명 이상의 신규 전공의 확보 병원은 50일에서 56일로 조사되었다(Fig. 8).
고 찰
고령인구에서 유병률이 급격히 높아지는 뇌졸중의 특성과 우리나라의 고령화 추세를 고려하였을 때 급성기 뇌졸중 치료가 필요한 환자의 응급실 내원은 점차 증가할 것이라 쉽게 예상할 수 있고, 인구추계예측자료의 연도에 따른 성별, 연령별 인구수를 바탕으로 향후 연도별 뇌졸중 환자의 발생수를 예측해 봤을 때, 연간 뇌졸중 환자의 발생 수는 2020년 약 21만 명에서 2030년 약 30만 명으로 예측되었다[9].
본 연구에서 각 수련병원의 연평균 병상수는 2016년 909병상에서 2019년 916병상으로 증가하였고 급성기 뇌졸중으로 응급실에 내원하는 수련병원당 연평균 환자수는 2016년 799명에서 2019년 867명으로 증가한 반면, 수련병원당 전체 신경과 전공의 수는 2016년 5.1명에서 2019년 4.8명으로 감소되어 각 전공의당 연평균 야간 당직일수는 2016년 74.4일에서 2017년 66.5일, 2018년 69.2일로 감소하였다가 2019년 77.1일로 증가되었다. 이러한 당직일수의 변화는 신규 전공의의 정원이 1명 이하인 병원에서 응답한 전공의 당 연평균 당직일수의 변화에서도 비슷한 경향을 보였고, 이는 신 경과 전공의 정원의 축소로 인한 병원별 신규 전공의 정원의 감소가 전공의의 당직일수 변화에 즉각적으로 반영되는 것을 보여준다. 수련병원들의 평균 병상수의 증가에도 불구하고 전공의 정원 축소에 따른 신경과 전공의 수의 감소는 신경과 전공의의 업무 부담 증가로 이어졌다.
연도별 신규 전공의에 대한 확보 정원을 기준으로 하여 1명 이하의 신규 전공의 정원을 확보한 수련병원과 2명 이상의 신규 전공의 정원을 확보한 병원에서 전공의 1인당 연평균 당직일수를 연도별로 비교하였을 때, 신규 전공의 정원이 1명 이하인 수련병원에서 전공의의 연평균 당직일수는 정원이 2명 이상인 수련병원에 비하여 26일에서 36일까지 차이를 보여, 정원이 적은 병원의 전공의는 1년에 1달가량 추가적으로 응급실 당직 근무를 하고 있음을 보여주었다. 이는 전공의의 정원 부족이 전공의 업무 부담 증가의 주요한 요인임을 알 수 있고, 전공의의 진료 부담을 해소시키기 위해서는 적절한 수의 정원 확보가 가장 시급하다고 보인다. 초급성기 뇌경색의 수련병원당 연평균 환자수는 정맥내혈전용해제 투여 환자는 2016년 60명에서 2019년 67명, 동맥내혈전제거술 시행 환자는 2016년 45명에서 2019년 64명으로 증가하였다. 정맥내혈전용해술과 동맥내혈전제거술을 시행한 연도별 총 건수는 2016년 5,201건에서 2019년 6,468건으로 약 24% 증가하였으나, 수련병원의 연도별 신경과 전공의 수는 2016년 248명에서 2019년 233명으로 감소하여 전공의당 치료한 초급성기 환자수는 2016년 20.97명에서 2019년 27.76명으로 증가되었다. 수련병원의 응급실로 내원하는 급성기 뇌경색 환자들에 대한 진료는 각 병원의 신경과 전공의가 진료를 담당하고 특히 초급성기 뇌경색 환자의 치료 과정의 많은 부분이 신경과 당직 전공의에 의해 이루어진다. 하지만 연도별 신경과 전공의 선발 정원은 2016년 88명에서 2019년 79명으로 감소하여 신경과 전공의당 초급성기 뇌졸중 환자에 대한 업무가중은 점차 심해지고 있음을 알 수 있다.
급성기 뇌졸중 중 가장 큰 비율을 차지하는 급성기 뇌경색에 대한 치료는 대부분의 병원에서 신경과 의사가 담당하고 있는 만큼 신경과 의사의 진료 부담은 커질 수밖에 없다[7]. 현재 의료 상황에서도 진료가 필요한 응급실 내원 환자가 지속적으로 증가하고 있고, 앞으로는 더 늘어날 것으로 예측됨에 따라, 대한신경과학회는 지속적으로 전공의의 증원을 위해 노력 중이지만, 신경과 전공의의 증원은 이루어지지 않고 있고, 2021년 일부 지방대학병원에는 전공의의 배정이 한 명도 이루어지지 않은 것이 현실이다.
급성기 뇌졸중은 치료의 효과와 예후를 결정하는 데 중요한 골든 타임이 있고, 그렇기 때문에 이 골든 타임 내에 응급실로 내원하는 초급성기 뇌졸중 환자들에 대해 적절한 판단과 치료 등의 적절한 처치가 이루어지는 것은 아주 중요하다. 뇌졸중 환자의 급성기 치료의 중요성이 강조됨에 따라, 다른 질환과 달리 응급실 전화를 받고 응급실까지 내려오는 시간이 가장 적게 책정되어 육체적 부담뿐 아니라 심리적 정신적 부담이 매우 커졌다. 거의 모든 병원에서 혈관재개통술에 대해서는 신경과 전문의의 판단 하에 이루어지고 있으며, 그에 앞서 응급실에 내원하는 초급성기 뇌졸중 환자들에 대한 첫 번째 진료는 신경과 전공의에 의해서 이루어지고 있기 때문에 적절한 수의 전공의 배치는 필수적이다. 이는 대한뇌졸중학회에서 뇌졸중 전임의를 마친 급성기 뇌졸중 환자의 진료를 담당하고 있는 전문의를 대상으로 한 ‘뇌졸중 진료 현황 파악 및 미래 발전을 위한 설문조사’에 따르면 뇌졸중 전문 진료 의사로서 미래의 발전을 위해 안정적인 전공의 수급 확보와 전공의 인력의 증원을 시급히 해결해야 할 주요 요소로 꼽은 점에서도 확인할 수 있다[7].
급성기 뇌졸중 환자의 증가가 지속적으로 증가할 것으로 예상됨에도 불구하고, 전공의의 정원 감축으로 인한 전공의 업무 부하의 가중은 결국 의료 질의 저하로 이어질 것이다. 급성기 뇌졸중 환자들에 대한 적절한 치료가 이루어지지 못한다면, 이는 결국 막대한 사회, 경제적 비용 지출의 증가로 이어질 것이며, 그로 인한 피해는 고스란히 국민들에게 돌아갈 것이다.
본 연구의 제한점은 3분의 1 정도(28개)의 수련병원이 설문에 대한 답을 제출하지 않아 모든 수련병원의 상황을 반영하지 못하였고 미회신 사유에 대한 파악이 되지 않아 업무 부담이 너무 많아 회신할 수 없었는지 전공의 교육과 업무 부담에 대한 관심이 적었는지에 대해 조사하지 못하였다. 각 수련병원의 수련과장을 통해 각 병원의 병상과 환자수, 의사수만을 조사해 설문의 답변을 수집하고, 응급실의 급성기 뇌졸중 환자의 숫자에 대한 조사를 바탕으로 전공의의 업무 부담 정도를 예측하였기 때문에 응급실 밖에서 이루어지는 전공의가 직접 느끼는 업무 및 진료 부담 등에 대한 파악이 충분하지 못하여 신경과 전공의들의 근무 실상에 대해 충분히 반영하지 못하였다는 것도 본 연구의 제한점이라 할 수 있다. 또한, 신경과 전공의들이 느끼는 업무 부담의 정도를 객관화, 수량화 된 수치로 나타내는 데 한계가 있어 이를 평가하는 데 제한적일 수 밖에 없다. 추후, 설문뿐만 아니라 응급실에서 체류하면서 급성기 뇌경색 환자 치료에 소요되는 시간 및 응급실에서 흔히 보는 어지럼증, 두통, 뇌전증지속상태, 의식장애 등의 다른 신경과 질환들의 업무 부담에 대한 추가적인 조사를 통해 조금 더 상세한 실태를 조사하고 의견 수렴을 통해 현실적인 대책을 마련하는 것이 필요하겠다.
향후, 인구의 고령화에 따라 뇌졸중 환자의 유병률이 크게 증가할 것으로 예상되고, 급성기 뇌졸중으로 인한 환자의 예후를 결정짓는 데 신속한 응급 치료의 여부가 매우 중요한 역할을 하는 점을 고려할 때, 진료의 질을 효과적으로 유지하는 데에는 적절한 수의 신경과 인력공급이 필수적이다. 진료 현장의 현실을 반영한 전공의 정원 책정 및 증원 요구에 대하여 국가의 적절한 정책적인 지원이 요구된다.