떨림의 새로운 분류기준: 2018 국제파킨슨운동질환학회
New Classification of Tremors: 2018 International Parkinson and Movement Disorder Society
Article information
Trans Abstract
Tremor is one of the most common movement disorders. The classification of tremor disorders was originally proposed in 1998, but subsequent advances have highlighted the limitations of the original criteria. A task force on tremor was convened by the International Parkinson and Movement Disorders Society to review the previous criteria and to develop a revised classification scheme that will allow a more-comprehensive phenotype, thereby facilitating the discovery of specific etiologies. In this review we provide an overview of how to classify tremor disorders according to the new classification of tremors.
서 론
떨림은 신체 일부가 율동적인 진동을 보이는 불수의운동(involuntary, rhythmic, oscillatory movement of a body part)으로 정의되며 가장 흔한 운동질환이다. 이러한 율동적인 진동은 병태 생리와 발병 원인에 따라 다양한 증상으로 발현하며 같은 질환에서도 강도가 서로 다를 수 있다. 대부분 병적 상태에서 발생하지만 일부 정상인에게서 생리적떨림(physiologic tremor)이 나타나므로 먼저 구별해야 한다. 생리적떨림은 일반적으로 미세하여 보이지 않고 무증상이다. 그러나 스트레스, 피로, 불안 등에 의하여 미세한 떨림이 항진되어 보일 수 있으며 떨림의 진폭은 크지 않으나 진동수는 빠르다. 증가된 혈중 카테콜아민에 의하여 베타아드레날린수용체가 자극되어 떨림이 일어난다고 여겨진다. 진료실에서 떨림을 주 증상으로 호소한 환자를 어려움 없이 진찰하고 치료하는 데 체계적인 분류기준이 도움이 된다. 1998년 운동질환학회에서 떨림을 분류하는 기준을 발표하였고[1], 최근 새로운 기준의 필요성이 대두되어 2018년 국제파킨슨운동질환학회에서 떨림을 새롭게 분류하는 기준을 발표하였다[2]. 기존의 떨림 분류는 일관된 접근 방법을 이용하지 않았다. 해부학적 기원을 추측하는 분류(예, 소뇌떨림[cerebellar tremor]), 발병 원인을 추측하는 분류(예, 파킨슨떨림[parkinsonian tremor]), 순수하게 임상 표현형만을 나타내는 분류(예, 원발쓰기떨림[primary writing tremor])가 혼용되었다. 그래서 특정 떨림이 여러 가지 발병 원인을 가진 경우 적절하게 분류하기 어려웠다. 그리고 그동안 본태떨림(essential tremor)에 대한 개념이 매우 다양하여 새롭게 정립할 필요성이 있었고, 좀 더 정밀한 임상 표현형을 기록하게 함으로써 본태떨림처럼 보이는 떨림의 다양한 발병 원인(예, sarcoma gene, fragile X premutations)을 밝혀내는 데 도움이 되도록 하였다. 본 종설에서는 2018년에 합의한 떨림의 새로운 분류기준을 소개하고자 한다.
본 론
1. 떨림의 분류
떨림을 임상양상(Axis 1)과 발병 원인(Axis 2)에 따라 분류한다. 임상양상은 세부적으로 병력(historical features), 떨림특성(tremor characteristics), 연관된 징후(associated signs), 추가적 검사(additional laboratory test)로 나누어 분류하고, 발병 원인은 세부적으로 후천적(acquired), 유전적(genetically defined), 원인불명(idiopathic)으로 분류한다(Table 1). 2013년에 발표된 근긴장이상 분류기준과 유사한 구조이며[3], 중요한 임상 정보를 체계적으로 수집할 수 있어 감별진단을 하고 연구 자료를 수집하는데 도움이 된다.
1) Axis 1: 임상양상
Axis 1에 의한 분류는 환자 진찰을 통하여 얻은 임상 정보를 기본으로 한다. 발병 연령, 가족력, 임상경과, 약물이나 독소 노출력을 파악하고 떨림이 발생하는 신체 부위, 떨림의 활성화, 떨림진동수를 파악함으로써 떨림특징을 평가한다. 그리고 연관된 징후를 평가하고 추가적인 검사를 시행할 수 있다. 특히 수용체영상검사와 혈청이나 조직으로부터 얻은 생물표지자는 Axis 2를 기술하는데 이용될 수 있다(Table 1).
(1) 발병 연령
유아기(출생-2세), 아동기(3-12세), 청소년기(13-20세), 청년기(21-45세), 중년기(46-60세), 노년기(>60세)로 나눌 수 있으며 가능한 한 정확한 발병 연령을 기록한다.
(2) 신체 부위
국소성(신체 한 부분에서만 발생, 예를 들어 목소리, 머리, 턱, 한쪽 상지 혹은 한쪽 하지), 분절성(신체 상지 혹은 하지의 두 부분 이상에서 연속되어 발생, 예를 들어 머리와 목 혹은 양쪽 상지 혹은 양쪽 하지), 반신성(신체의 오른쪽 혹은 왼쪽에서 발생), 전신성(신체 상지와 하지에서 발생)떨림으로 나눌 수 있다. 서 있는 동안 하지와 몸통에서 떨림이 발생하는 경우 기립떨림(orthostatic tremor)이라고 한다.
(3) 떨림의 활성화
1998년에 발표한 분류기준을 그대로 이용하였다. 안정시떨림(rest tremor), 활동떨림(action tremor) 두 가지로 나누고 활동떨림은 세부적으로 체위떨림(postural tremor), 단순활동떨림(simple kinetic tremor), 의도떨림(intention tremor), 작업-특이떨림(task-specific tremor), 등척떨림(isometric tremor)으로 나눈다(Fig. 1).
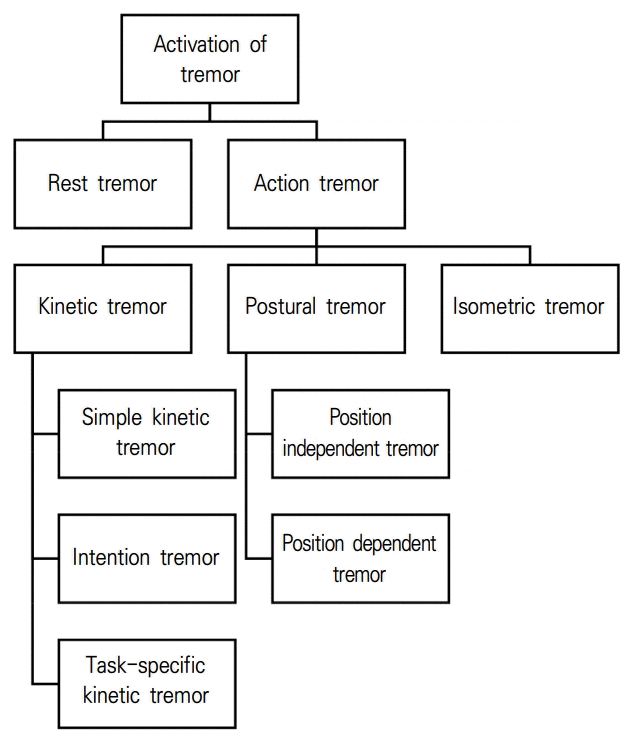
Activation conditions and related nomenclature. Tremors are named according to the activation conditions.
① 안정시떨림(rest tremor)
자발적 활동이 없는 이완된 상태의 신체 부위에서 발생하는 떨림을 말한다. 머리는 중력에 반하여 완전히 지지된 상태에서 평가해야 한다. 파킨슨병에서 발생하는 안정시떨림의 특징은 다음과 같다. 안정시떨림을 보이는 신체 부위가 목표지향적 자발운동을 하는 동안에는 일시적이라도 떨림진폭이 줄어들거나 사라진다. 그러나 정신적 스트레스(예, counting backward, math calculation, Stroop test)를 주거나 떨리지 않는 신체 부위로 일을 수행하도록 하면 안정시떨림을 보이던 신체 부위의 떨림진폭이 악화된다. 예를 들어 손에 안정시떨림을 보이는 파킨슨병 환자가 손가락코검사를 하는 동안에는 손떨림이 완화되지만, 거꾸로 숫자 세기를 하거나 걷는 동안에는 손떨림이 악화된다. 본태떨림(essential tremor)에서도 안정시떨림이 발생할 수 있으나 자발운동을 하는 동안에 떨림진폭이 줄어들지 않으며 걷는 동안에는 떨림이 오히려 완화된다[4]. 한편 파킨슨병 환자에게서 발생하는 재발현떨림(re-emergent tremor)은 안정시떨림과 유사한 떨림진동수와 비동기 근육 활성화 패턴(asynchronous muscle activation pattern)을 보이고 도파민성 약물에 호전된다는 점에서 안정시떨림과 공통된 병태생리 기전을 가질 것으로 여겨지나[5,6] 자세를 취한 이후에 발생하므로 활동떨림(action tremor)으로 간주한다. 그러나 이번 분류기준에서 파킨슨병 환자에게서 걷는 동안에 발생하는 손떨림을 안정시떨림 또는 활동떨림으로 분류하는지에 대한 기술은 없었다. 보행은 동적이므로 단순하게 나누기가 쉽지 않다. 다만 최근 흥미로운 연구가 있었는데, 파킨슨병 환자가 의자에 앉아서 손을 이완시킨 상태에서 걷기 흉내내기를 하였을 때 안정시떨림이 유발되었다[7].
② 활동떨림(action tremor)
중력에 반하여 자발적으로 자세를 유지(체위떨림 또는 기립떨림)하거나 어떤 자발운동(운동떨림)을 하는 동안에 발생하는 떨림을 말한다. 활동떨림은 단순운동떨림(simple kinetic tremor), 의도떨림(intention tremor), 위치-특이체위떨림(position-specific postural tremor), 작업-특이운동떨림(task-specific kinetic tremor), 등척떨림(isometric tremor)으로 세분화된다. 단순운동떨림은 움직일 때 발생하는 떨림의 진폭이 일정하며, 느리게 움직일 때 잘 관찰된다. 의도떨림은 특정 신체 부위가 목표에 다가갈 때 떨림진폭이 점차 커지는 떨림을 말한다. 위치-특이체위떨림은 특정 자세를 취할 때 발생하는 떨림을 말하고, 작업-특이운동떨림은 특정 작업(예, 글씨 쓰기)을 할 때 발생하는 떨림을 말한다. 등척떨림(isometric tremor)은 주먹을 쥐는 행위처럼 고정된 상태에서 근육이 수축할 때 발생하는 떨림을 말한다.
(4) 떨림진동수
떨림의 특성을 파악하기 위하여 떨림진동수가 흔히 이용된다. 그러나 몇몇 경우를 제외하고 병적떨림은 거의 대부분 4-8 Hz 진동수를 보이기 때문에 실제적으로 떨림을 감별진단하는 데 큰 도움이 되지 않을 수 있다. Myorhythmia와 일부 입천장떨림(palatal tremor)은 4 Hz 미만의 느린 진동수를 보이고 원발기립떨림(primary orthostatic tremor)은 13-18 Hz의 빠른 진동수를 보인다. 생리적떨림(physiological tremor)은 8-12 Hz 진동수를 보이고, 피질성근간대경련(cortical myoclonus)은 8 Hz를 초과하는 진동수를 보인다. 그러므로 떨림진동수는 간단하게 4 Hz 미만, 4-8 Hz, 8-12 Hz, 12 Hz 초과로 나눌 수 있다. 운동변환기(motion transducer)나 근전도(electromyography)를 이용한다면 떨림진동수를 정확하게 측정할 수 있다.
떨림의 특성을 파악한 이후에 환자를 철저하게 신체검사하여 연관된 징후가 있는지 찾아보아야 한다. 떨림 이외의 다른 비정상 징후 여부에 따라 단독떨림(isolated tremor)과 동반떨림(combined tremor)으로 분류한다. 예를 들어 동반떨림은 다른 신경계 징후(예, 근긴장이상비정상자세, 경축, 운동완만, 근간대경련)나 연관된 전신 징후(예, 카이저-플라이셔고리, 간장비장비대, 안구돌출)를 동반한 경우를 의미한다.
2. Axis 1 떨림증후군(tremor syndrome)
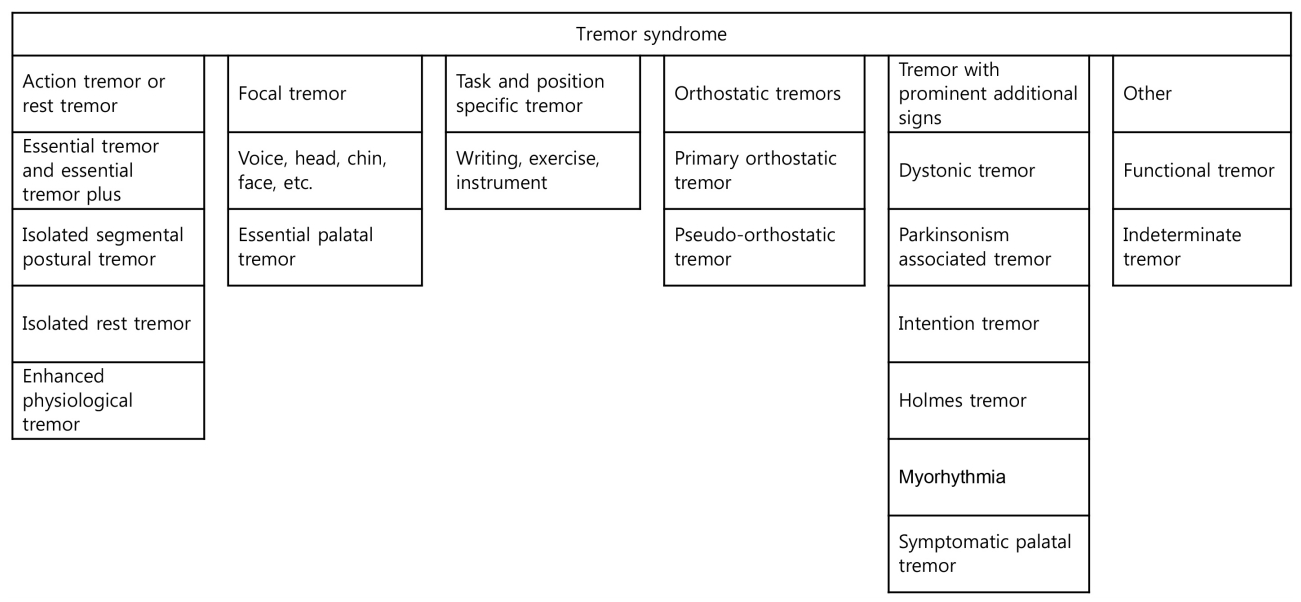
환자를 진찰하였을 때 떨림 이외의 추가적인 증상이나 징후가 있을 수 있다. 그래서 떨림만 있는 경우 단독떨림증후군(isolated tremor syndrome)이라고 하고 전신증상 혹은 신경계증상이 떨림과 함께 있는 경우 복합떨림증후군(combined tremor syndrome)이라고 한다. 떨림증후군은 떨림의 임상 표현형을 의미하고 발병 원인을 도출하는데 중요한 역할을 하기 때문에 되도록 신중하게 정의하고 일관되게 이용해야 한다.
떨림증후군은 발병 원인이 여러 가지일 수 있다. 이론적으로 Axis 1의 다양한 임상양상들을 조합하여 발병 원인을 임의로 추측하지 않고 새로운 임상 표현형을 자유롭게 기술할 수 있다. 이와 같은 방법은 원인불명의 단독떨림에서 중요하게 이용된다.
환자의 임상양상이 시간이 경과하면서 변할 수 있다. 예를 들어, 신체의 특정 부위에 떨림이 발생하여 본태떨림(essential tremor)으로 진단받은 환자가 시간이 지나면서 떨림 부위에 근긴장이상이 추가적으로 발현할 수 있다. 이와 같은 경우 “과거에 본태떨림을 보였던 근긴장이상떨림(dystonic tremor with antecedent essential tremor)”으로 정의할 수 있고 임상양상의 변화를 자세하게 기록해야 한다.
최근 널리 이용되고 있는 떨림증후군을 Fig. 2에 정리하였다. 환자를 진찰하면서 얻은 임상 정보를 이용하여 이 중에서 하나의 특정 증후군으로 분류한다. 이 중 불확정떨림(indeterminate tremor)은 이것이 새로운 떨림증후군인지 아니면 특정 떨림증후군으로 정의하기 위하여 좀 더 경과 관찰이 필요할지 임상의사가 계속하여 고민하게 한다.
1) 본태떨림(essential tremor)
19세기에 본태떨림은 유전성이 있어 떨림이 발현하도록 타고나고 다른 신경계 증상은 없는 것으로 이해하였다[8]. 임상의사들은 보통 다른 신체 부위의 떨림 여부와 상관없이 양쪽 상지의 체위떨림(postural tremor) 혹은 운동떨림(kinetic tremor)이 발생하는 경우 감별진단으로 본태떨림을 고려한다. 그러나 임상의사마다 본태떨림의 진단기준이 상이하여[1,9-12], 본태떨림을 임상진단하고 연구하는 것이 쉽지 않고 임상적 가치가 높지 않았다. 이를 극복하기 위하여 본태떨림을 다음과 같은 Axis 1 증후군 기준에 따라 정의하고 일관적으로 이용해야 한다.
본태떨림
(1) 양쪽 상지의 활동떨림으로 나타나는 단독떨림증후군(isolated tremor syndrome)
(2) 3년 이상의 발병 기간
(3) 다른 부위의 떨림이 동반될 수도 있고 되지 않을 수도 있음 (예, 머리, 목소리, 하지)
(4) 근긴장이상, 소뇌실조, 파킨슨증과 같은 다른 신경계 증상이 없음
위와 같이 본태떨림을 정의하는 것은 다양한 발병 원인이 존재할 수 있음을 내포하며 이러한 점은 매우 중요하다. 본태떨림 환자들은 빈번하게 가족력을 가지고, 소량의 알코올 섭취가 떨림을 완화시켜주나 진단기준에 포함될 정도로 일관된 임상양상은 아니다. 양쪽 상지의 떨림 발병 연령이 진단기준에 포함될지 논의되었으나 이를 지지해줄 만한 신뢰 있는 자료가 없었다. 일부 본태떨림 환자를 대상으로 한 연구에서는 불명확한 신경계 징후(예, 경미한 기억력장애, 일자보행장애, 근긴장이상처럼 보일 수 있는 경미한 비정상 자세)들을 가진 환자들을 연구에 포함하였다. 이러한 추가적인 징후가 본태떨림을 정의할 때 허용될 수 있는지에 대해서는 그 동안 합의가 이루어지지 않았고 임상 진료에서 이러한 징후들의 해석은 임상의사의 몫이었다. 그래서 이번 새로운 기준에서는 이와 같은 경우에는 본태떨림플러스(essential tremor plus)로 명명한다.
본태떨림플러스(essential tremor plus)
본태떨림의 특징을 가진 떨림과 함께 중요성이 알려지지 않은 신경계 징후(soft neurological signs)를 동반하는 경우를 정의한다. 예를 들어서 일자보행장애, 불분명한 근긴장이상성 비정상 자세, 기억장애처럼 다른 증후군으로 진단하기에 충분하지 않는 정도의 경미한 신경계 징후가 해당한다. 안정시떨림을 가진 본태 떨림도 여기에 속한다.
본태떨림플러스증후군(essential tremor plus syndrome)은 다른 증후군으로 분명하게 정의될 수 있는 경우를 제외해야 한다. 이처럼 본태떨림과 본태떨림플러스로 정의하는 것은 과거의 본태떨림 정의를 개선한 것이다. 오랫동안 추가적 징후가 본태떨림과 연관되지만 크게 중요하지 않은 부분으로 여겨져 왔으며, 모호함과 추측성이 진단을 혼동시키고 발병 원인의 비균질성을 일으켰다.
본태떨림을 정의하려면 적어도 떨림이 3년 이상 지속되어야 하는데 단독머리떨림(isolated head tremor)과 단독목소리떨림(isolated voice tremor)은 제외한다. 3년의 기간이 제안된 이유는 근긴장이상, 파킨슨증, 실조와 같은 다른 신경계 징후가 발생할 여지를 줄이기 위해서이다. 그럼에도 불구하고 본태떨림에서 결국 다른 징후가 발생한다면 그 시점부터는 본태떨림이 아닌 복합떨림증후군(combined tremor syndrome)이 된다. 본태떨림의 다른 기준은 만족하나 3년 미만인 경우에는 관찰 기간 동안은 불확정떨림(indeterminate tremor)에 해당한다. 다음으로 본태떨림증후군(essential tremor syndrome)을 진단하려면 다음의 중요한 사항을 제외해야 한다.
본태떨림(essential tremor) 및 본태떨림플러스(essential tremor plus) 진단 시 제외기준
(1) 단독머리떨림(isolated head tremor) 및 단독목소리떨림(isolated voice tremor)
(2) 12 Hz보다 빠른 진동수를 가진 기립떨림(orthostatic tremor)
(3) 작업-특이떨림(task-specific tremor) 및 위치-특이떨림(position-specific tremor)
(4) 갑작스럽게 발병 및 계단식 악화 경과
2) 다른 Axis 1 단독떨림증후군
단독분절체위떨림증후군(isolated segmental postural tremor syndrome) 또는 단독분절운동떨림증후군(isolated segmental kinetic tremor syndrome)은 주로 상지에서 나타나지만 머리, 목소리, 혀, 얼굴에서도 나타날 수 있다.
이 증후군으로 진단받은 대부분 환자들은 결국 본태떨림 진단기준을 충족하게 된다. 일부 환자는 국소성 또는 분절성 근긴장이상이 발생하는데 원인불명이거나 anoctamin 3 (ANO3)과 같은 유전자 이상에 의하여 발생할 수 있다[13]. 발병 연령과 가족력은 이러한 환자들을 확인하는데 도움을 준다. 그 외 과장된생리적떨림(enhanced physiological tremor) 환자들도 있다.
과장된생리적떨림은 매우 흔한 양쪽 상지 활동떨림(action tremor)이다. 병태생리와 발병 원인은 생리적떨림을 일으키는 정상적인 기계적반사(mechanical reflex)와 8-12 Hz의 중추신경성진동(central neurogenic oscillations)이 불안, 피로, 갑상선기능항진증, 약물 등에 의하여 생리적떨림이 과장되어 나타나는 것이다. 따라서 과장된생리적떨림은 증상성 상지 활동떨림으로 원인을 제거하면 떨림이 없어지는 경우로 정의하고 특정 Axis 2 병인을 찾아 성공적으로 치료하여 떨림이 없어질 경우 확진할 수 있다. 가장 흔한 감별진단은 본태떨림이나 과장된생리적떨림의 발병 기간은 보통 3년 이내이다. 전기생리검사가 경미한 본태떨림과 감별진단하는데 도움을 주나 특이도와 민감도는 그리 높지 않다. 과장된생리적떨림은 율동적피질 근간대경련(rhythmic cortical myoclonus)에서 발생하는 전신떨림으로 오진될 수 있다[14].
단독안정시떨림증후군(isolated rest tremor syndromes)은 가장 흔하게 한쪽 상지 또는 한쪽 하지에서 발생하고 반신떨림으로 발생할 수 있으나 입술, 턱, 혀와 같이 어디에서도 발생 가능하다. Axis 1의 특징을 이용하여 안정시떨림(rest tremor)이 단독 또는 다른 임상증상과 복합되어 있는지 판단하는 것이 중요하다.
운동을 시작하는 동안 떨림진폭이 감소하는 것은 도파민 부족과 연관되어 있는 경우가 많으므로 파킨슨병과 관련이 있는 징후와 증상을 살펴보는 것이 중요하다. 떨림이 단독일 경우에도 파킨슨병을 배제하기 위하여 도파민운반체영상검사(dopamine transporter imaging)가 필요할 수 있고 초기에 떨림이 주된 파킨슨병을 진단하는 데 도움을 준다. 안정시떨림이 단독으로 발생하고 도파민운반체영상검사가 정상일 경우 발병 원인은 보통 알기 어려우나 일부는 근긴장이상[15] 또는 흑색질 변성이 없는 선조체의 도파민 결핍[16]에 의한 것으로 여겨진다.
3) 단독국소떨림
손떨림 외에 여러 가지 단독떨림증후군(isolated tremor syndrome)이 잘 기술되어 있다. 이러한 떨림이 본태떨림 또는 근긴장이상과 유사한 병태생리를 가지는지는 아직까지 논쟁 중이다[17,18].
단독목소리떨림(isolated voice tremor)은 발성 기관에서 발생하는 떨림으로 보거나 들을 수 있는 떨림이다.
발성기관에 근긴장이상 징후가 없고 다른 신체 부위에 떨림, 근긴장이상 또는 다른 신경계 징후가 없는 경우 단독목소리떨림으로 여겨진다. 후두근긴장이상에서 보이는 성대의 과다열림 또는 과다닫힘이 관찰되면서 신체 다른 부위에 근긴장이상이 있는 경우, 알려진 또는 원인불명에 의한 근긴장이상목소리떨림(dystonic voice tremor of known or idiopathic etiology)으로 분류한다. THAP1, ANO3 돌연변이 보인자에게서 임상적으로 근긴장이상 없이 목소리떨림만 발생할 수 있다[19,20]. 본태떨림 진단기준에 부합하려면 목소리 떨림은 정의상 손떨림과 함께 존재해야만 한다.
단독머리떨림(isolated head tremor)은 yes-yes, no-no 또는 다양 한 방향으로 머리를 흔든다.
머리떨림은 본태떨림뿐만 아니라 떨림성근긴장이상(tremulous dystonia)에서도 흔하게 발생한다. 단독머리떨림과 국소떨림성 경부근긴장이상(focal tremulous cervical dystonia)의 관계에 대해서는 여전히 논쟁 중이다. 유전턱끝근경련(hereditary geniospasm) [19], 단독턱떨림(isolated jaw tremor), 단독혀떨림(isolated tongue tremor), rabbit syndrome, tremor during smiling [20,21]과 같은 드문 단독떨림(isolated tremor)이 다른 신경계 징후 없이 발생할 수 있다.
입천장떨림(palatal tremor)은 물렁입천장이 0.5-5 Hz 진동수를 가지면서 율동적인 운동을 특징으로 한다.
입천장떨림을 가진 다양한 증후군이 있다[22,23]. 본태입천장떨림(essential palatal tremor) 환자는 보통 귀에서 딸깍하는 소리가 들린다고 호소하는데 대개 입천장긴장근의 율동적인 수축에 의하여 발생한다. 다른 목 안의 근육이 관여할 수 있으나 다른 신경계 이상은 없다. 그러므로 본태입천장떨림은 단독국소떨림증후군(isolated focal tremor syndrome)이다. 뇌 자기공명영상(magnetic resonance imaging, MRI)검사에서 아래올리브는 정상이고 사지 또는 눈 근육에 이상은 없다. 대개 원인불명이고 기능성인 경우가 보고되어 있다[24].
증상입천장떨림(symptomatic palatal tremor)은 보통 귀에서 딸깍하는 소리가 들리는 증상이 없으며 입천장올림근과 뇌간핵 또는 척수운동신경이 지배하는 근육들에서 발생한다. 이 떨림은 전형적으로 실조를 동반하고 치아핵올리브경로(dentate-olivary pathway)의 병변에 기인한다. 그래서 증상입천장떨림은 전형적으로 복합떨림증후군이고 올리브의 가성비대가 뇌 MRI에서 관찰된다[25]. 이 증후군은 Guillain-Mollaret삼각의 국소 병변(focal Guillain-Mollaret triangle lesion), 아교세포섬유산성단백질(glial fibrillary acidic protein) [26,27], 중합효소-γ돌연변이(polymerase-γ mutations) [28], 신경페리틴병(neuroferritinopathy) [29], 진행실조와입천장떨림증후군(syndrome of progressive ataxia and palatal tremor) [30], 부분율동하부뇌신경이상운동(partly rhythmic lower cranial nerve dyskinesia) [31]으로 보고되었다.
단독작업-특이떨림(isolated task-specific tremor)과 단독위치-특이떨림(isolated position-specific tremor)은 특정 작업을 수행 하거나 자세를 취할 때 발생한다.
작업-특이떨림은 특정 신체 부위에 영향을 주는, 반복되고 빈번하게 하는 운동 작업을 하는 사람에게서 드물게 발생한다. 주로 국소떨림(focal tremor)으로 발현하는 이 떨림의 정체가 근긴장이상의 변이, overuse syndrome 또는 단순히 독특한 단독떨림증후군(isolated tremor syndrome)인지는 여전히 논쟁 중이다. 단독작업-특이떨림과 위치-특이떨림은 근긴장이상(예, 쓰기경련[writer’s cramp])이나 파킨슨증(예, 근긴장이상을 보이는 어린 발병 파킨슨병)처럼 다른 신경계 이상을 동반하는 유사 증후군과 구별되어야 한다.
원발쓰기떨림(primary writing tremor)은 작업-특이떨림 중 가장 흔한 형태로 글을 쓰려고 하거나 글을 쓰는 중에 증상이 발생한다[32]. 작업-특이적떨림이 음악가나 운동선수에서 발생하는 경우 손이나 입에서 발생한다[33]. 골프선수들이 겪는 yips는 대개 작업-관련근긴장이상(task-related dystonia)으로 여겨지나 때로는 떨림이 주된 증상으로 발생한다[34].
4) 기립떨림(orthostatic tremors)
여러 가지 기립떨림의 핵심 증상은 서 있는 동안 발생하는 떨림이다. 원발기립떨림은 단독떨림증후군에 속하고 정확한 진단을 하기 위해서는 전기생리검사가 필요하다[35].
원발기립떨림(primary orthostatic tremor)은 일반적으로 빠른 진동수(13-18 Hz) 단독떨림증후군이고 서 있는 동안에 발생한다. 근전도검사를 통하여 떨림진동수를 확인할 수 있다.
다른 신경계 이상(예, 치매, 파킨슨병, 소뇌실조)에서 전기생리검사를 통하여 기립떨림을 확인한 경우는 원발기립떨림플러스(primary orthostatic tremor plus)라고 정의한다[36]. 원발기립떨림과 다른 신경계 이상의 병태생리적 연관성은 분명하지 않아 우연의 일치일 수 있다. 원발기립떨림은 눈으로 보이지 않을 수 있는데 이러한 경우에는 손으로 하지 근육을 만져서 떨림을 느낄 수 있다. 근전도검사를 하여 떨림이 발생하는 신체 부위에서 진동수가 13-18 Hz로 일관되게 발생함을 확인해야 한다[35-37]. 떨림이 있는 하지 근육에 청진기를 대고 청진을 해보거나 근전도검사를 해보면 멀리서 헬리콥터가 날고 있는 소리(helicopter sign)처럼 들린다[38].
진동수가 13 Hz 미만인 경우에는 거짓기립떨림(pseudo-orthostatic tremor)으로 부른다[39]. 거짓기립떨림은 다른 신경계 징후를 보이는 파킨슨증, 실조(척수소뇌실조 3형), 근긴장이상이 연관될 수 있다[40,41]. 드물지만 유사한 임상증상을 가지면서 감별진단이 필요한 질환으로 기립근간대경련증후군(orthostatic myoclonus syndrome)이 있다[42].
3. Axis 1 뚜렷한 추가 징후를 가진 떨림증후군
증상입천장떨림, 거짓기립떨림과 같이 다른 신경계 이상을 가진 경우 복합떨림증후군(combined tremor syndrome)으로 부른다.
근긴장이상떨림증후군(dystonic tremor syndrome)은 주된 신경계 징후로써 떨림과 근긴장이상이 동반하는 경우를 말한다.
떨림이 근긴장이상의 기본적인 임상양상일 수 있음은 잘 알려져 있다. 근긴장이상이 있는 신체 부위에서 떨림이 발생하는 경우 근긴장이상떨림이라고 하는데 떨림성경부근긴장이상(tremulous cervical dystonia)과 분절떨림성근긴장이상(segmental tremulous dystonia)을 예로 들 수 있다. 근긴장이상의 중요한 특징으로 근긴장이상이 있는 신체 부위에 일정한 감각자극을 주면 근긴장이상이 일시적으로 호전되는데 감각계교(geste antagoniste, sensory trick)라고 한다[42]. 감각계교는 근긴장이상머리떨림(dystonic head tremor)과 본태머리떨림(essential head tremor)을 구별하는데 도움을 주는데 근긴장이상머리떨림 환자에서 볼에 손을 대거나 뒤통수에 손을 대면 근긴장이상떨림이 완화된다. 다른 중요한 특징으로 근긴장이상에 의한 근육 수축의 저항을 줄일 수 있는 특정 자세를 취하면 떨림이 완화된다(null point) [3]. 반면에 특정 자세를 유지함으로써 근긴장이상떨림이 악화될 수 있다. 그리고 과다유출(overflow)은 근긴장이상이 연속된 신체 부위로 확장하는 것을 말하고, 활동근긴장이상(action dystonia)은 자발운동에 의하여 근긴장이상이 유발될 때를 말한다[3]. 과다유출과 활동근긴장이상 역시 근긴장이상의 진단적 가치가 있는 중요한 임상양상이다. 그러나 앞서 말한 임상양상들의 민감도, 특이도는 알려져 있지 않아 근긴장이상떨림증후군(dystonic tremor syndrome)을 정의하는데 포함되지 않았다.
만약 떨림이 근긴장이상이 발생하는 신체 부위와 다른 곳에서 관찰될 경우 근긴장이상 연관떨림(tremor associated with dystonia)이라 부른다. 근긴장이상은 때때로 운동 작업이나 인지 작업을 수행할 때 나타날 수 있다. 거울근긴장이상(mirror dystonia)은 근긴장이상 운동의 특징적인 임상양상이다[3]. 예를 들어 국소 오른쪽 손근긴장이상 환자에게 근긴장이상이 있는 오른쪽 손은 이완시키고 근긴장이상이 없는 왼쪽 손을 활성화하도록 하였을 때, 오른쪽 손이 이완되어 있음에도 불구하고 근긴장이상이 유발되는 것을 말한다. 근긴장이상떨림증후군의 발병 원인은 알려져 있거나 원인불명일 수 있으며 가족성이나 산발성일 수 있다.
파킨슨증(운동완만과 경축)을 동반하는 떨림(tremor combined with parkinsonism)은 전형적으로 4-7 Hz 진동수의 안정시떨림이 손(환약말이떨림[pill-rolling tremor]), 하지, 턱, 혀 또는 발에서 발생한다. 이를 전형적인 파킨슨떨림(parkinsonian tremor)이라고 부른다. 파킨슨증을 가진 환자에서 다른 형태의 떨림이 발생할 수 있는데, 체위떨림 또는 운동떨림의 떨림진동수가 안정시떨림의 진동수와 같거나 다를 수 있다. 비록 4-7 Hz 진동수가 특징적이나 더 빠른 진동수가 나타나는 경우도 보고되어 있다.
파킨슨증과 동반하는 안정시떨림은 보통 비대칭적으로 나타나는데 흔히 한쪽부터 발생한다. 파킨슨병 환자의 안정시떨림의 특징적인 임상양상은 자세를 취하거나 운동을 하려고 근육이 활성화될 때 일시적으로는 떨림이 멈추거나 매우 감소하게 된다. 안정시 떨림이 잠시 줄어들었다가 자세를 지속적으로 취하였을 때 다시 떨림이 발생하는데 이를 재발현떨림(re-emergent tremor)이라고 한다. 재발현떨림은 파킨슨병 환자의 20-32%에서 관찰되는데[43,44], 이러한 임상양상을 통하여 본태떨림플러스(essential tremor plus)의 안정시떨림과 파킨슨떨림을 구별할 수 있다[45]. 안정시떨림은 다계통위축, 피질기저핵변성, 진행핵상마비와 같은 비정형파킨슨증에서도 발생할 수 있다[46-50].
의도떨림증후군(intention tremor syndrome)은 5 Hz 미만의 의도떨림(intention tremor)으로 다른 국소 징후를 동반하거나 동반하지 않을 수 있다.
의도떨림은 보통 소뇌시상경로에 병변이 있는 경우 발생한다[51]. 국소성 또는 일측성 의도떨림이 드물게 단독떨림증후군으로 정의된다. 소뇌시상 기능장애는 다양한 질환에서 발생할 수 있으며 증후군 연관성(syndromic association)은 개별 환자를 감별진단하는데 도움을 준다.
Holmes떨림(Holmes tremor)은 안정시떨림, 체위떨림, 의도떨림이 신체 원위부와 근위부 근육에서 5 Hz 미만의 율동적인 수축이 발생하는 증후군이다.
발병 원인은 주로 뇌간에 존재하는 적핵 부근의 병변으로 적핵떨림(rubral tremor), 중뇌떨림(midbrain tremor)으로 부르기도 하였다[52]. 그러므로 이 증후군을 진단하면서 동시에 위 해부학적 부위에 병변이 있는지 살펴보아야 한다[53,54]. Holmes떨림은 다른 국소 징후를 동반하는 경우가 많으며 시상에 병변이 있을 때 근긴장이상과 비정상고유감각이 자주 나타난다[53].
Myorhythmia는 매우 드문 율동적 운동질환으로 머리 근육 혹은 사지 근육에서 안정시 또는 활동시 발생한다. 떨림진동수는 1-4 Hz이며 보통 국소 뇌간 징후와 연관되는데, 발병 원인은 진단 가능한 경우가 많다.
Myorhythmia는 입천장떨림(palatal tremor), 율동근골격계근간대경련(rhythmic skeletal myoclonus), 부분뇌전증지속상태(epilepsia partialis continua)와 구별된다[55]. 보통 뇌간, 간뇌, 소뇌에 병변이 존재하고 다른 뇌간 징후나 소뇌 징후과 관련된다. 기저 발병 원인이 확인되는 경우가 많으며 치료 가능한 경우도 있다.
4. 기능성떨림증후군(functional tremor syndrome)
기능성떨림(functional tremor or psychogenic tremor)은 다른 일에 주의를 끌면 떨림이 감소하는 현상(distractibility), 정상 신체 부위를 특정 진동수로 운동시키면 떨림 신체 부위가 그 진동수에 떨림이 맞춰지는 현상(frequency entrainment), 떨림 신체 부위의 작용 근육과 대항 근육이 함께 수축하는 현상(antagonistic muscle coactivation)을 특징으로 한다.
기능성떨림의 진단적 임상양상은 Axis 1의 항목에서 파악할 수 있다. 정신과 병력, 불연속적인 증상, 급성 발병, 임상양상의 급격한 변동을 특징으로 한다. 다른 정신병 증상 또는 징후가 빈번하게 동반할 수 있다. 그러나 우울증과 같은 정신병 증상이 존재하더라도 기능성떨림과의 병태생리적 연관성은 분명하지 않다.
5. 불확정떨림증후군(indeterminate tremor syndrome)
불확정떨림증후군(indeterminate tremor syndrome)은 앞서 제시한 특정 떨림증후군에 맞지 않거나 특정 떨림증후군으로 정의하기 위하여 좀 더 경과 관찰이 필요한 환자에 해당한다.
결 론
본 종설에서 떨림의 새로운 분류기준을 살펴보았다. 핵심 내용을 다음과 같이 정리해볼 수 있다. 첫째, 환자를 진찰하여 얻은 임상 정보를 토대로 임상 증후군을 Axis 1을 참고하여 기술하고 발병 원인을 Axis2를 참고하여 기술한다. 즉 Axis 1은 최종 진단이나 단일 특정 질환을 의미하는 것이 아니라 기저 발병 원인과 병태생리를 밝히고자 하는 첫 단계이며 Axis1에 해당하는 임상 증후군은 하나 이상의 발병 원인을 가질 수 있다. 둘째, 본태떨림(essential tremor), 본태떨림플러스(essential tremor plus), 국소단독떨림(isolated tremor), 불확정떨림(indeterminate tremor) 증후군을 구분하여 정의함으로써 지금까지 다소 모호하였던 본태떨림 기준을 좀 더 명확하게 하였다. 셋째, 근긴장이상떨림(dystonic tremor)과 근긴장이상 연관떨림(tremor associated with dystonia)에 대한 논쟁은 아직까지 결론나지 않았다. 그러나 병태생리가 서로 다를 수 있으므로 둘을 구별하도록 하고 가능한 한 떨림과 근긴장이상이 발생하는 신체 부위를 상세히 기술하도록 하였다. 넷째, 원인불명의 떨림증후군(idiopathic tremor syndrome)을 정의함으로써 임상의사가 발병 원인을 지속적이고 적극적으로 찾아보도록 하였다. 2018년에 합의한 떨림의 새로운 분류기준의 가장 큰 특징은 바로 환자의 임상 표현형과 발병 원인을 명확하게 구분한 것이다. 이러한 근거는 최근 신경계 질환에서 대두되고 있는 하나의 질병이 다양한 임상 표현형을 가질 수 있고 하나의 임상 표현형이 다양한 질병에서 기원할 수 있다는 사실에 기초하고 있다. 그러나 오랫동안 많은 임상의사들에게 사용된 전통적인 용어를 곧바로 대체할 수 있을지는 의문이다. 진료 시간이 짧은 의료 환경에서 환자의 임상양상과 발병 원인을 한 번에 직관적으로 파악할 수 있는 친숙한 과거 용어들을 금방 버리기는 쉽지 않을 것이다. 무엇보다 떨림의 새로운 분류기준에 대한 임상적 혹은 연구적 유용성이 우선적으로 입증되어야 한다. 끝으로 본 종설을 통하여 떨림의 새로운 분류를 잘 이해하고 궁극적으로 진료실에서 떨림 환자를 진찰할 때 도움이 되기를 기대한다.