척추동맥박리는 발생률이 인구 10만 명당 1-1.5명으로, 허혈뇌졸중의 원인질환들 중 2% 정도를 차지하게 되므로 비교적 드문 뇌졸중의 원인이라고 할 수 있다[1]. 척추동맥박리로 인하여 혈관벽으로부터의 색전증이 유발되거나 고도협착이나 폐색이 발생하여 혈류역학적인 이상이 야기됨으로써 척추동맥의 영역이나 척추동맥으로부터 분지되는 뇌혈관의 영역인 소뇌, 뇌간, 시상 등에 허혈뇌졸중이 발생하게 된다. 경부척수는 측부순환이 풍부하기 때문에 척추동맥박리에 의한 경부척수경색에 대한 보고는 흔하지 않으며 경부척수경색이 다른 부위의 뇌경색과 동반되어 발생한 경우의 보고는 매우 드물다[2]. 저자들은 척추동맥박리로 인하여 경부척수와 소뇌의 급성경색이 함께 발생한 증례를 경험하였기에 영상 소견과 함께 이를 보고하고자 한다.
증 례
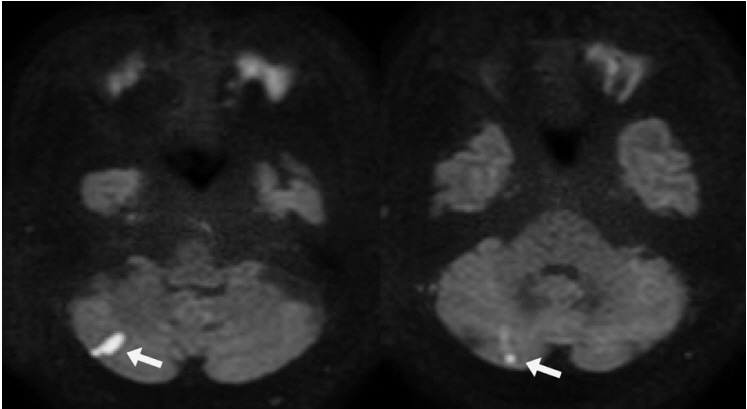
78세 남자가 양쪽 팔과 다리의 근력저하로 응급실에 내원하였다. 남자는 내원 15일 전부터 오른쪽 뒷목에 뻐근한 통증을 느끼기 시작하였는데, 통증은 점차 악화되어 내원 7일 전부터는 참기 어려울 정도의 강도가 되었다고 하였다. 내원 당일 새벽 1시경 왼쪽 팔과 다리의 근력저하를 느꼈으며 3시간 가량 후부터 오른쪽 팔과 다리의 근력도 저하되어 걷기가 어려워졌고 요의를 느꼈지만 소변을 볼 수가 없었다. 환자는 고혈압, 허혈심장질환 및 류마티스관절염에 대하여 다른 병원에서 아스피린을 포함한 약물들을 복용 중이었다. 내원 당시 혈압은 160/70 mmHg, 맥박수는 분당 58회, 호흡수는 분당 20회, 체온은 36.7℃였다. 신경학적 진찰에서 의식은 명료하였으며 뇌신경검사에서 이상 소견은 관찰되지 않았다. 양쪽 팔과 다리의 근력이 저하되어 있었는데, 왼쪽 팔과 다리의 근력은 Medical Research Council (MRC)척도 Ⅲ이였으며 오른쪽 팔과 다리의 근력은 MRC척도 Ⅳ로 왼쪽 팔과 다리의 근력이 좀 더 저하되어 있었다. 양쪽 팔의 두갈래근반사는 정상이었으나 양쪽 다리의 무릎반사가 저하되어 있었으며 바빈스키징후는 없었다. 감각검사에서는 목 아래부터 몸통 및 양쪽 팔과 다리 부위에 통증 및 온도에 대한 감각이 저하되어 있었으나, 위치감각과 진동감각은 정상이었다. 환자는 입원 다음날에 양쪽 팔과 다리의 근력이 오른쪽에서 MRC척도 Ⅱ, 왼쪽에서 MRC척도 Ⅰ로 좀 더 저하되었으며, 이와 더불어 뇌신경검사에서 오른쪽을 볼 때 오른쪽으로 향하는 안진이 관찰되었다. 내원 당일 뇌 자기공명영상 확산강조영상에서 오른쪽 뒤아래소뇌동맥 영역의 소뇌 반구에 국소적으로 고신호강도를 보이는 급성허혈성 병변들이 보였으며(Fig. 1) 척추 자기공명영상검사에서 척수 내의 이상신호는 관찰되지는 않았다.
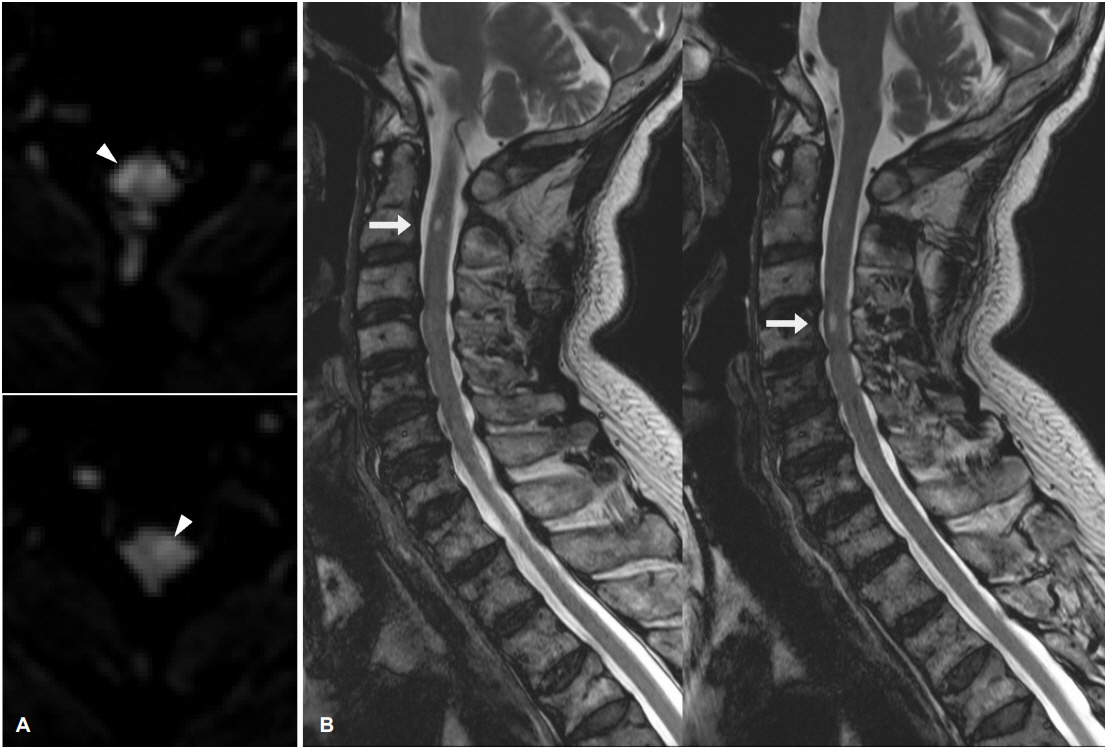
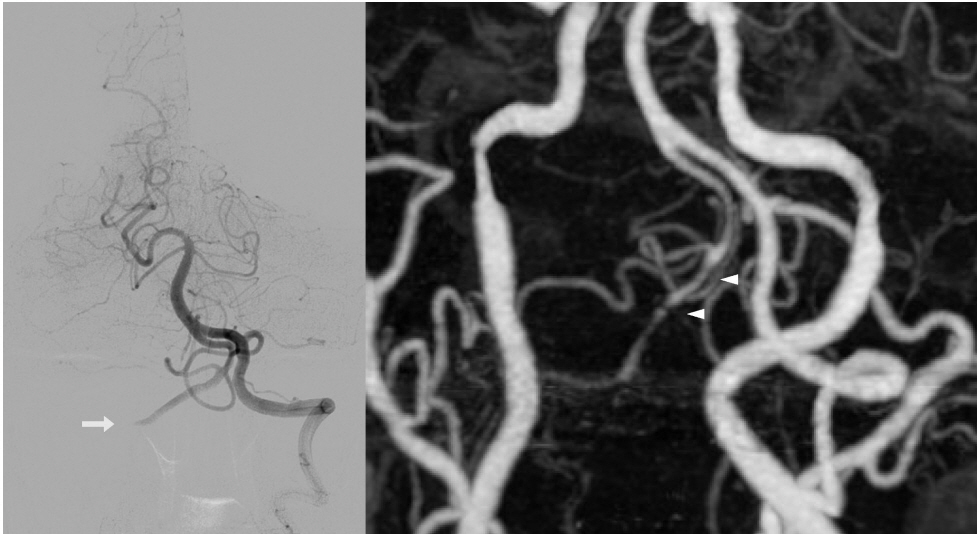
내원 다음 날 신경전도검사 및 뇌척수액검사를 하였으나 뇌척수액 내의 단백질 농도가 64 mg/dL로 다소 증가된 소견 외에는 이상이 없었다. 환자의 신경학적 결손에 대하여 확산강조영상을 포함한 뇌 자기공명영상검사 및 척추 자기공명영상검사를 다시 하였고, 척추 자기공명영상검사의 확산강조영상과 T2강조영상에서 C2 척수분절에서 C4 척수분절까지 척수 내의 고신호강도가 의심되어 이는 척수경색에 합당한 소견으로 판단되었다(Fig. 2-A). 조영제를 사용한 뇌 자기공명혈관조영술에서는 오른쪽 척추동맥의 V2 분절 일부와 V3 분절이 관찰되지 않았다. 내원 1주일 후 고식적 뇌혈관조영술에서는 오른쪽 척추동맥을 선택하여 조영 시에 근위부부터 척추동맥이 관찰되지 않았으며, 왼쪽 척추동맥은 정상적으로 조영이 되면서 왼쪽 척추동맥을 통하여 오른쪽 척추동맥의 V3 분절까지 거꾸로 조영되었다(Fig. 3).
환자는 항응고 치료를 받았고 내원 4일 후부터 양쪽 팔과 다리의 근력저하가 서서히 호전되었으며 내원 6일 후에는 양쪽 팔과 다리의 근력이 MRC척도 Ⅳ로 증가되어 내원 2주 후에는 붙잡고 설 수 있을 정도가 되었다. 환자는 증상이 발생한지 3개월 후에는 지팡이를 짚고 독립적으로 보행이 가능할 정도로 호전되었으며, 증상이 발생한지 5개월 후에 추적 척추 자기공명영상검사 T2강조영상에서 C2 척수분절과 C4 척수분절의 척수내 고신호강도가 여전히 국소적으로 보였다(Fig. 2-B). 증상이 발생한지 7개월 후에 뇌 전산화단층촬영혈관조영술검사에서는 오른쪽 척추동맥이 폐색되어 왼쪽 척추동맥으로부터 거꾸로 조영되고 오른쪽 V3와 V4 분절에 걸쳐서 협착과 확장이 반복되는 구슬장식외양(beaded appearance)이 보였다(Fig. 3).
고 찰
환자는 갑작스러운 후두부의 통증과 함께 양쪽 팔과 다리의 운동마비, 배뇨괄약근 조절기능의 이상 및 통각과 온도감각의 저하가 발생하였으며 오른쪽 주시시에 오른쪽으로 향하는 안진이 보였다. 내원 당시 척추 자기공명영상검사에서 신경계 징후를 설명할 만한 이상이 관찰되지 않아 뇌척수액검사 및 추적영상검사를 하였으며, 비록 증상과 영상 소견 간의 시간 차이가 있었으나 증상 및 이상징후와 더불어 자기공명영상검사에서 보이는 척수와 소뇌의 고신호강도의 소견은 앞척수동맥 영역의 경부척수와 오른쪽 뒤아래소뇌동맥 영역의 소뇌 반구의 급성경색의 발생을 시사한다고 하겠다.
척수는 앞척수동맥, 뒤척수동맥, 오름목동맥(ascending cervical artery), 깊은목동맥, 갈비사이동맥, 허리동맥과 엉치동맥의 구역동맥에서 분지하는 뿌리속질동맥(radiculomedullary artery)들의 속질 가지로부터 혈액을 공급받는다. 앞척수동맥은 척추동맥의 경막 내의 구역으로부터 두 개가 분지하여 하나로 합쳐지면서 배쪽 척수의 표면 정중앙을 따라서 큰구멍에서 종말끈까지 하행하면서 척수의 앞쪽 2/3 부분에 혈액을 공급하기 때문에 척수의 구조물 중 척수전각, 겉질척수로 등이 이로부터 혈액을 공급받는다. 두 개의 뒤척수동맥은 뒤아래소뇌동맥이나 척추동맥의 뒤가지로부터 분지하여 등쪽 뿌리의 안쪽 등쪽의 척수를 따라 각각 하행하여 척수의 뒤쪽 1/3 부분에 혈액을 공급하게 되므로 척수의 구조물 중 척수후각 및 겉질척수로의 일부가 이로부터 혈액을 공급받는다. 척추동맥, 빗장밑동맥, 가슴갈비사이동맥, 허리갈비사이동맥에서 분지하는 구역동맥의 등쪽 가지는 경막가지와 뿌리속질가지로 나뉘어지는데, 뿌리속질가지는 앞척수동맥 및 뒤척수동맥과 문합을 이루면서 신경근과 척수에 혈액을 공급하게 된다. 따라서 척수경색은 폐색되는 동맥에 따라 척수의 가로절단면 상의 허혈성 병변의 위치가 달라지기 때문에 앞척수동맥증후군이나 뒤척수동맥증후군의 각각 다른 임상적인 형태로 발현할 수 있다. 뒤척수동맥에 비하여 상대적으로 허혈에 취약한 한 개의 앞척수동맥이 폐색된 경우에는 병변의 아래에서 양쪽의 팔다리 근력약화, 통각과 온도감각의 소실, 방광 및 장의 자율신경기능 이상 등이 발생할 수 있다[3,4]. 경부척수의 입쪽 경부척수분절은 경막 내 척추동맥에 의하여 주로 혈액 공급을 받으며 중간 경부척수분절은 경막 외 척추동맥의 뿌리동맥들로부터, 그리고 꼬리 경부척수분절은 빗장뼈밑동맥에서 기시하는 목갈비동맥의 분지에서 혈액공급을 받게 된다[5]. 척수경색의 발생은 심혈관 수술에 의한 경우가 많으며, 이외에 심인성 색전, 섬유연골 색전, 심장마비, 감염, 임신, 종양, 외상 및 동맥박리 등이 원인이 될 수 있는데[3], 동맥박리의 경우에는 갑작스러운 두부의 움직임으로 인한 외상에 의하거나 결체조직질환, 낭성중층괴사(cystic medial necrosis), 섬유근육성형성이상(fibromuscular dysplasia), 편두통 및 기타 염증질환과 관련되어 발생하기도 한다.
소뇌경색과 척수경색이 동시에 발생한 경우에 대한 보고는 매우 드문데, 양쪽 척추동맥의 협착이 있는 환자에서 저혈압이 발생하여 뒤아래소뇌동맥 영역의 소뇌의 분수계경색이 앞척수동맥영역의 경부척수경색과 함께 발생한 경우와[6] 가슴경유바늘생검시 상행대동맥에 발생한 공기색전증에 의하여 소뇌와 T8-T10 분절의 흉부척수의 경색이 발생한 보고가 있었으며[7] 한쪽 척추동맥의 박리로 인하여 측두후두엽과 소뇌 및 한쪽 경부척수전각의 경색이 발생한 예가 있었다[8].
본 증례의 경우 환자의 혈압이 낮아진 병력이 없었고 확산강조영상을 포함한 자기공명영상 소견을 고려하면 분수계경색이 아니라 경부척수와 소뇌에 영역경색이 각각 발생한 것으로 사료된다. 따라서 경색의 원인을 척추순환의 혈역학적 이상보다는 혈관내의 색전으로 보는 것이 타당해 보이며, 척추동맥의 이상은 비록 환자가 고령이고 혈관위험인자를 가지고 있었지만 고식적뇌혈관조영술 상의 영상 소견을 고려한다면 동맥박리의 발생으로 판단된다. 고식적 뇌혈관조영술에서 관찰될 수 있는 이중 내강(double lumen)이나 내막 피판(intimal flap)의 소견은 동맥박리 진단의 기준이 되기는 하지만 실제로는 좀 더 다양한 영상이 관찰될 수 있다. 척추동맥박리에서 가장 많이 관찰되는 영상 결과는 비특이적인 동맥의 협착이며 이중 내강이나 내막 피판과 같은 직접적인 영상 증거는 15%에서만 확인된다[9]. 따라서 척추동맥박리를 진단할 때에는 단일 영상검사 결과에 의존하기보다는 유발인자, 비특이적일수도 있는 증상 및 다른 영상검사 등을 참고하여 종합적으로 판단해야만 한다. 본 증례에서는 비록 초기에 특징적인 영상을 확인하지는 못하였지만 비특이적인 증상과 함께 동맥의 폐색 및 폐색의 위치 등을 고려하여 동맥박리를 의심하였으며, 7개월 후에 추적한 뇌 전산화단층촬영혈관조영술에서는 동맥박리에 합당한 소견이 보였다. 동맥박리의 발생 후 약 절반에서 어느 정도의 혈관 개통이 이루어지게 되지만 처음부터 완전한 폐색이 발생한 경우에는 개통이 이루어지지 않는 경우가 많다[10].
척추동맥박리는 척추동맥영역의 여러 뇌 부위의 경색을 유발할 수 있을 뿐 아니라 드물게 경부척수의 경색을 유발하여 뇌경색 만으로 설명되지 않는 신경계 이상을 발생시킬 수 있으므로 임상적인 판단에 따라 이에 대한 가능성을 염두에 두어야 할 것이다. 저자들은 척추동맥박리에 의한 혈관내 색전으로 인하여 경부척수와 소뇌에 급성경색이 함께 발생한 증례를 경험하였기에 이를 보고하는 바이다.



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print